ЭКГ и другие электрофизиологические методы ( ЭФИ ) исследования

Электрофизиологические методы исследования в современной медицине – это методы анализа активности организма на основе регистрации биопотенциалов, изменение которых может происходить спонтанно или в ответ на внешний раздражитель.
Биопотенциал (биоэлектрический потенциал) – энергетическая характеристика взаимодействия зарядов, находящихся в исследуемой живой ткани, например, в различных областях мозга, в клетках и других структурах. Измеряется не абсолютный потенциал, а разность потенциалов между двумя точками ткани, отражающая ее биоэлектрическую активность, характер метаболических процессов.
Разность потенциалов между возбужденной и невозбужденной частями отдельных клеток всегда характеризуется тем, что потенциал возбужденной части клетки меньше потенциала невозбужденной части. Для ткани (или органа) разность потенциалов определяется совокупностью потенциалов отдельных клеток. Наиболее информативно изучение динамики изменения биопотенциалов при изучении возбудимых тканей и органов (нервной ткани, мышечной ткани, сетчатки, сосудов).
Начало истории электрофизиологических методов исследования традиционно связывают со знаменитыми опытами итальянского врача, анатома и физиолога Луиджи Гальвани. В 1791 году Гальвани опубликовал «Трактат о силах электричества при мышечном движении», в котором впервые связывались мышечные сокращения и электрические явления. Дальнейшее развитие этих идей связано с Карло Маттеуччи, который в 1830–1840 годах показал, что в мышце всегда может быть отмечен электрический ток, который течет от ее неповрежденной поверхности к поперечному разрезу.
В середине XIX века Э. Дюбуа-Реймон показал связь между электрическим током и нервным импульсом.
Дальнейшее развитие изучения электрических свойств организма человека и животных тесно связано с нейрофизиологией. В 1875 году независимо друг от друга английский хирург и физиолог Ричард Кэтон и русский физиолог В. Я. Данилевский показали, что мозг является генератором электрической активности, то есть были открыты биотоки мозга.
В 1888 году Юлий Бернштейн[34] предложил так называемый дифференциальный реотом для изучения токов действия в живых тканях, которым определил скрытый период, время нарастания и спада потенциала действия. После изобретения капиллярного электрометра такие исследования были повторены более точно Э. Ж. Мареем (1875) на сердце и А. Ф. Самойловым (1908) на скелетной мышце. Н. Е. Введенский (1884) применил телефон для прослушивания потенциалов действия. В 1902 году Ю. Бернштейн сформулировал основные положения мембранной теории возбуждения, развитые позднее английскими учеными П. Бойлом и Э. Конуэем (1941), А. Ходжкином, Б. Кацем и А. Хаксли (1949).
В начале XX в. для электрофизиологических исследований был использован струнный гальванометр. С его помощью В. Эйнтховен и Самойлов получили подробные характеристики электрических процессов в различных живых тканях. С этого времени фактически можно отсчитывать возраст клинической электрофизиологии, когда электрофизиологические исследования стали все шире и шире применяться в практической медицине.
Неискаженная регистрация любых форм биоэлектрических потенциалов стала возможной лишь с введением в практику электронных усилителей и осциллографов (30–40-е гг. XX в.). На сегодняшний день электрофизиологические методы исследования, пожалуй, представляют собой один из самых удобных и применимых подходов к изучению живых организмов. В настоящее время в исследовательской работе и клинической практике широко применяются основные электрофизиологические методы изучения деятельности:
• желудочно-кишечного тракта (электрогастроэнтерография);
• кожи (кожно-гальваническая реакция, находящая основное использование в полиграфе – «детекторе лжи»);
• кровообращения (реография, син. – импедансная плетизмография);
• мозга (электроэнцефалография);
• мышц (электромиография);
• сердца (электрокардиография);
• сетчатки (электроретинография).
Рассмотрим последовательно общие принципы наиболее распространенных электрофизиологических исследований и их использование в различных медицинских специальностях.
Основные электрофизиологические исследования РеографияРеографи?я (электроплетизмография, импедансная плетизмография, импедансометрия) – метод исследования пульсовых колебаний кровенаполнения сосудов различных органов и тканей, основанный на графической регистрации колебаний его электрического сопротивления.
Метод основан на том, что при пропускании через участок тела переменного тока звуковой или сверхзвуковой частоты (16–300 кГц) роль проводника тока выполняют жидкие среды организма, прежде всего кровь в крупных сосудах; это дает возможность судить о состоянии кровообращения в определенной области тела или органе. С помощью реографии можно оценить кровообращение в органах, лежащих близко к поверхности тела: головного мозга (реоэнцефалография), печени (реогепатография), почек (реонефрография). Реография также позволяет определить изменения кровотока при физическом напряжении, при проведении так называемых нагрузочных проб.
Метод является высокочувствительным и эффективным для качественной оценки состояния кровоснабжения, важен для диагностики нарушений кровообращения органов или поражения всей сосудистой системы организма, используется для определения функции сердца.
Это исследование проводится с помощью специальных приборов – реографов. Реограф структурно состоит из генератора электрического тока, усилителя, детектора и насадки для графического отображения проведенных измерений. Реограммы в современной медицине регистрируют обычно с помощью реографов двух типов – биполярных и тетраполярных. Конструкция биполярных реографов предусматривает наложение на какой-либо участок тела двух электродов, между которыми пропускают переменный ток высокой частоты. Одновременно регистрируют изменение сопротивления на исследуемом участке тела.
В последнее время большое распространение получили тетраполярные реографы, которые позволяют более точно измерять сопротивление тканей и, соответственно, количественно оценивать объемный кровоток в тканях. При использовании тетраполярного реографа два электрода служат для пропускания электрического тока, а еще два – для регистрации электрического сопротивления тканей.
Для записи реограммы используют электроды из различных металлов и сплавов – никеля, алюминия, стали. Форма и размер электродов для реографии различны и зависят от цели исследования и исследуемого органа. Для изучения кровообращения во внутренних органах (в печени, легких) применяют прямоугольные электроды, при исследовании кровоснабжения головного мозга – круглые, при исследовании конечностей – ленточные. Для улучшения контакта между электродом и поверхностью тела пациента применяют тканевые прокладки, смоченные 20 % раствором хлорида натрия или электропроводным гелем. Перед наложением электродов кожу обезжиривают спиртом.
Реограммы регистрируют обычно на многоканальных электрокардиографах, синхронно с ЭКГ и первой производной реограммы (кривой скорости). Обязательной является регистрация так называемых калибровочных сигналов, равных 0,1 Ом.
Графическое отображение кровообращения любых органов, кроме сердца, имеет вид волны с крутым подъемом, вершиной и более пологим спуском. В нисходящей части кривой могут быть 2–3 дополнительные небольшие волны. Восходящая часть кривой характеризует артериальный кровоток в органе, нисходящая – венозный.

РИС. 1. Основная реовазограмма
а – пресистолическая волна; с – вершина систолической волны; i – инцизура; d – вершина диастолической волны; А – амплитуда систолической волны с компонентами А1 и А2; В – амплитуда реографической волны на уровне инцизуры; D – амплитуда диастолической волны; ? – длительность анакроты (от начала подъема систолической волны до момента формирования ее вершины с), складываемая из интервалов ?1 и ?2; ? – длительность катакроты (от момента, соответствующего вершине волны, до начала следующей систолической волны); Т – период между вершинами соседних волн реовазограммы, соответствующий длительности сердечного цикла.
При анализе реографической кривой специалист обращает внимание, в первую очередь, на ее регулярность, форму восходящей и нисходящей частей, вершины волны, количество и величину дополнительных кривых в нисходящей части.
Регулярность кривых – это сходство волн между собой. При аритмиях и вегетососудистой дистонии кривые могут быть нерегулярными, т. е. различными по форме.
Восходящая часть реографической кривой может быть крутой, пологой, зазубренной, нисходящая – крутой, плавной, выпуклой.
Вершина кривой бывает плоской, выпуклой, острой, двугорбой.
Любое отклонение этих параметров от нормы имеет свою причину. Например, остроконечная вершина кривой свидетельствует о сосредоточении крови в крупных сосудах и недостаточном кровотоке во внутренних органах, пологая вершина говорит о закупорке сосуда выше места расположения датчика.
Кроме характеристики внешнего вида кривой, по специальным формулам вычисляют несколько показателей.
• Реографический индекс (РИ) – отношение максимальной амплитуды систолической волны к высоте калибровочного импульса (Аарт/К). Этот показатель характеризует величину суммарного кровенаполнения исследуемой области.
• Амплитуду реограммы в момент достижения максимальной скорости подъема кривой (Асист), а также ее отношение ко времени этого подъема (Асист /?1). Эти два показателя отражают величину и скорость кровенаполнения артерии изучаемого участка тела.
• Максимальная амплитуда первой производной реограммы (Адиф/max).
• Систоло-диастолический показатель – отношение амплитуды систолической волны реограммы к максимальной амплитуде ее диастолической части (Аарт /Адикр). Этот показатель косвенно характеризует состояние венозного оттока.
• Индекс эластичности – отношение максимальной амплитуды систолической волны к ее амплитуде в конце периода наполнения сосудистой области (Аарт/Авен). Это отношение является косвенным показателем эластичности сосудистой стенки.
• Индекс тонуса – отношение амплитуды реограммы в нижней точке инцизуры к максимальной амплитуде систолической волны (Аинц/ Аарт) – отражает величину тонуса сосудистой стенки и хорошо коррелирует с величиной общего периферического сопротивления.
• Временной интервал Qх (время от начала комплекса QRS ЭКГ до начала анакротического подъема систолической волны реограммы), который характеризует скорость распространения пульсовой волны.
Диагностическая ценность реографииМетод реографии, благодаря своей простоте, относительно высокой информативности, безопасности и доступности, получил широкое распространение в клинической практике, особенно при диагностике нарушений кровообращения в сосудах конечностей и изменениях мозгового кровотока.
Реовазография (РВГ) – это регистрация кровенаполнения различных сосудистых областей. Наибольшее практическое значение имеет РВГ сосудов нижних конечностей. В этих случаях для записи РВГ используют лентообразные электроды, которые устанавливают в проксимальной и дистальной частях конечности, симметрично, справа и слева.
При анализе РВГ конечностей оценивают форму кривой, некоторые количественные показатели РВГ, а также обращают внимание на симметричность РВГ, зарегистрированных на одних и тех же участках конечности справа и слева. Это позволяет:
• выявить локализацию и распространенность нарушения периферического кровообращения;
• оценить тонус сосудов;
• оценить состояние коллатерального кровотока.
При уменьшении кровенаполнения какой-либо области наблюдается снижение амплитуды и уплощение вершины систолической волны, уменьшение скорости анакротического подъема РВГ.
Увеличение кровенаполнения характеризуется увеличением амплитуды и заострением вершины систолической волны РВГ, плохо выраженной инцизурой и низким расположением диастолической волны.
При повышении тонуса сосудов отмечается уменьшение амплитуды систолической волны, закругленность ее вершины, высокое расположение инцизуры и увеличение амплитуды диастолической волны.
При снижении тонуса сосудов наблюдается увеличение амплитуды систолической волны, заостренная вершина с крутым подъемом (анакротой) и быстрым спадом и низко расположенная инцизура. Для более четкой диагностики и выявления причин изменений кровенаполнения тканей применяют различные функциональные пробы с оценкой их влияния на реовазограммы. Чаще всего используют постуральную пробу, пробы с нитроглицерином, локальной физической нагрузкой, реактивной гиперемией, холодовую, тепловую , иногда дыхательную (вдох, выдох, проба Вальсальвы ) и ортостатическую пробы .
Одной из наиболее информативных является сосудорасширяющая постуральная проба . Реовазограмму записывают при горизонтальном положении конечностей, затем после их подъема на угол в 45°, отмечая при этом в норме увеличение амплитуды волн (положительная постуральная проба), которое при органической патологии стенок артерий менее выражено (в ранних стадиях) или отсутствует (отрицательная проба) либо наблюдается парадоксальное уменьшение амплитуды. Так, к примеру, в ранних стадиях облитерирующего артериита нижних конечностей отрицательная постуральная проба и асимметрия показателей появляются на реовазограмме стоп, в то время как на реовазограмме голеней проба остается положительной, а при облитерирующем атеросклерозе отрицательная постуральная проба определяется, напротив, на голенях и сохраняется положительной на стопах.
Нитроглицериновая проба состоит в регистрации реовазограммы до и через 1, 3 и 5 мин после подъязычного приема от 0,5 до 2 таблеток нитроглицерина. При этом наблюдаются четыре типа сосудистых реакций, видимых на реовазограмме: положительная, слабоположительная, отрицательная и парадоксальная. Положительная проба отмечается у здоровых лиц и у лиц с повышенным тонусом артерий (лабильным ангиоспазмом) и характеризуется трансформацией реовазограммы в направлении атонического типа: амплитуда увеличивается в 1,5–2 раза, заостряется вершина волны, уменьшается дикротический индекс (до 0,4 и ниже), увеличивается и смещается к изолинии дикротический зубец, кривая становится гипотоничной. Слабоположительная проба наблюдается у лиц с начальными структурными изменениями артериальной стенки, проявляется незначительным увеличением амплитуды волны (на 30–40 %) и некоторой тенденцией к снижению дикротического индекса. Отрицательная проба (отсутствие каких-либо изменений реовазограммы) и особенно парадоксальная реакция на нитроглицерин (снижение амплитуды реовазограммы) наблюдается при значительной степени выраженности органических изменений артерий с развитием коллатералей.
Холодовая проба применяется чаще всего при подозрении на болезнь Рейно: регистрируется реовазограмма кисти, пальцев до и после охлаждения кисти в течение 1–2 мин струей холодной воды (10–12 °C). У здоровых людей сразу после охлаждения амплитуда волн реовазограммы незначительно уменьшается, а через 5–8 мин нормализуется. При болезни Рейно сразу после охлаждения кисти наблюдается значительное уменьшение амплитуды волн реовазограммы вплоть до полного их исчезновения; восстановление исходных параметров кривой происходит обычно не ранее чем через 15–30 мин.
Проба с локальной физической нагрузкой состоит в регистрации реовазограммы до и после осуществления больным сгибательно-разгибательных движений в голеностопном или лучезапястном суставе в течение примерно 1 мин (до утомления). После нагрузки у здоровых людей наблюдается увеличение амплитуды волн реовазограммы, длительность анакроты существенно не меняется. У лиц с облитерирующими заболеваниями сосудов конечностей величина амплитуды реографической волны после нагрузки не изменяется или уменьшается (возможно уменьшение на 50–60 %), а длительность анакроты увеличивается на 30–60 %.
Пробу с реактивной (постишемической) гиперемией проводят путем регистрации исходной реовазограммы и сразу после устранения временной искусственной ишемии конечности, для создания которой конечность приподнимают на 3 мин, а затем пережимают проксимальный участок манжетой тонометра. У здоровых лиц после снятия манжеты наблюдается постепенное увеличение амплитуды волн реовазограммы, которая достигает исходной величины через 20–40 с и максимальной (с увеличением на 30–40 % от исходной) – через 1–1,5 мин.
Реоэнцефалография (РЭГ) используется для косвенной оценки кровенаполнения сосудов головного мозга. Для регистрации РЭГ электроды располагают симметрично справа и слева так, чтобы «зондирующий» электрический ток проходил через различные участки головного мозга, кровоснабжаемые внутренней сонной артерией, позвоночной артерией, передней и средней мозговой артерией и т. п. Чаще всего электроды фиксируют справа и слева на лобной кости и в области сосцевидного отростка.
При исследованиях применяют специальные функциональные пробы, которые дают возможность разграничить функциональные и органические изменения. Наиболее часто используют пробу нитроглицерином (в малых дозах под язык), повороты головы, изменения положения тела.
РЭГ позволяет выявить:
• межполушарную асимметрию кровоснабжения головного мозга;
• установить преобладание функциональных или органических расстройств кровоснабжения головного мозга;
• уточнить преобладающие механизмы выявляемых нарушений (стеноз артерий, склеротические изменения сосудов головного мозга, повышение или снижение тонуса артериальной стенки, нарушения венозного оттока и т. д.).
Например, стеноз одной из крупных артерий головного мозга на РЭГ, зарегистрированной в бассейне ее кровоснабжения, определяется низкой амплитудой пульсовых волн, уплощенной вершиной, плохо выраженной инцизурой и диастолической (дикротической) волны. Здесь же обычно определяется четко выраженная асимметрия РЭГ, зарегистрированная справа и слева.
Выраженные склеротические изменения сосудов головного мозга сопровождаются появлением аркообразной формы кривой с плохо выраженной дикротической волной, поздним началом подъема систолической волны (увеличение интервала Qх) и уменьшением индекса эластичности.
Повышение тонуса артериол и ангиоспазм характеризуется приближением инцизуры к вершине реографической кривой, повышается индекс тонуса.
Застойные явления в венозном русле церебрального кровообращения характеризуются увеличением амплитуды диастолической волны и, соответственно, снижением систоло-диастолического показателя.
Нормализация или положительная динамика реографических показателей и формы РЭГ после фармакологических проб свидетельствует о преимущественно функциональном характере найденных изменений (например, спазм артерий или снижение венозного тонуса). Сохранение патологических изменений РЭГ после использования фармакологических препаратов говорит в пользу преобладания органических изменений (атеросклероз, стенозирование просвета артерий, тромбоз).
ЭлектрогастроэнтерографияЭле?ктрога?строэнтерографи?я (или эле?ктрога?стрографи?я) – электрофизиологический метод исследования моторно-эвакуаторной функции желудочно-кишечного тракта (ЖКТ) при помощи одновременной регистрации биопотенциалов его различных отделов.
Сама по себе моторно-эвакуаторная функция желудочно-кишечного тракта является сложной, многоэтапной и тщательно скоординированной мышечной деятельностью, что позволяет судить о ней по результатам фиксации биопотенциалов, возникающих при мышечной работе.
Судите сами – пищевой комок из полости рта при глотании (которое само по себе сложный процесс) поступает в пищевод и далее, под давлением мышц пищевода, выполняющих серию ритмичных волнообразных сокращений, продвигается к желудку. Здесь, минуя пищеводно-желудочный переход (нижний пищеводный сфинктер), пищевой комок попадает в желудок.
В желудке пищевой комок перемешивается с пищеварительными соками и подвергается механической обработке благодаря кратковременным перистальтическим сокращениям и медленным длительным изменениям тонуса.
После завершения обработки в желудке пища небольшими порциями, с периодом около 20 секунд, поступает в двенадцатиперстную кишку, где происходит ее дальнейшая обработка ферментами, выделяемыми поджелудочной железой, и желчью. И здесь ее движение обеспечивается перистальтическими волнообразными сокращениями.
Затем пища, превратившаяся в своеобразную кашицу, химус, поступает в тощую, далее в подвздошную кишки, где происходит дальнейшее ее переваривание и всасывание питательных веществ. И все эти перемещения, перемешивания и продвижения происходят в результате согласованных друг с другом перистальтических движений разных отделов ЖКТ – пищевода, желудка, двенадцатиперстной кишки, тонкого кишечника.
Дальнейший путь перевариваемого пищевого комка лежит в толстую кишку. Здесь пища задерживается надолго – до 20 часов. Известны три типа двигательной активности толстой кишки: прямое перемещение массы, ретроградное (обратное) продвижение и ритмичные сокращения в отдельных сегментах кишки. Такое сложное поведение кишки обеспечивает полное поглощение соли и воды из каловых масс и нормальную дефекацию. Из-за своей сложности и задействованности всех отделов нарушение моторно-эвакуаторной деятельности ЖКТ является либо причиной, либо одним из наиболее грубых симптомов большинства болезней желудочно-кишечного тракта. Знание степени изменения моторно-эвакуаторной функции ЖКТ важно как при подборе консервативной терапии, так и при выборе метода оперативного вмешательства.
Электрогастроэнтерографию назначают в случаях, когда требуется получить информацию о перистальтике желудка, тонкой, подвздошной, двенадцатиперстной и толстой кишок. По полученным данным можно также судить о качестве работы кровеносных сосудов, снабжающих кровью ЖКТ, выявить наличие спазмов сосудов или их сужений (стенозов).
Электрофизиологические методы, ориентированные на изучение электрической активности ЖКТ, базируются на наличии тесных взаимосвязей между электрической и сократительной деятельностью ЖКТ. Эти методы включают в себя как непосредственную регистрацию биопотенциалов гладкомышечных стенок органов с фиксированных на них электродов – прямая электрогастроэнтерография, так и их регистрацию с накожных электродов – периферическая электрогастроэнтерография.
Необходимость вживления электродов в стенку органа ограничивает использование прямой электрогастроэнтерографии в клинической практике.
При проведении периферической электрогастроэнтерографии измерительные электроды закрепляются либо на поверхности передней брюшной стенки, либо на конечностях. Место крепления референтного электрода определяется используемой методикой. При работе с многоканальным электрогастроэнтерографом возможен вариант, при котором часть каналов используется для снятия сигналов с поверхности передней брюшной стенки, а другая часть для снятия сигналов с конечностей.
В мировой практике применяются, в основном, два способа исследования электрической активности ЖКТ:
• электрогастроэнтерография (ЭГЭГ) – исследуется одновременно электрическая активность и желудка, и кишечника. Реже применяется термин электрогастроинтестинография ;
• электрогастрография (ЭГГ) – исследуется электрическая активность только желудка.
Расположение электродов при проведении электрогастроэнтерографии
1-й вариант (стандартная 40-минутная периферическая электрогастроэнтерография):
• 1-й активный электрод закрепляется на правой руке пациента, ближе к кистевому суставу;
• 2-й активный электрод закрепляется на правой ноге пациента, на передней части голени, где нет мышц и сухожилий;
• нейтральный электрод закрепляется на левой ноге пациента, на передней части голени, где нет мышц и сухожилий.
2-й вариант (суточная электрогастроэнтерография по В. А. Ступину):
• 1-й активный электрод располагается в зоне антродуоденального водителя ритма;
• 2-й активный электрод располагается в зоне илеоцекального угла;
• нейтральный электрод закрепляется в левой подвздошной области.
Расположение электродов при проведении электрогастрографии (по Ch. Stendal)
• 1-й активный электрод – на середине расстояния между пупком и мечевидным отростком;
• 2-й активный электрод – на 5 см левее и на 45
• градусов выше первого;
• нейтральный – на 10–15 см правее первого.
Показатели периферической электрогастроэнтерографии:
• суммарный уровень электрической активности (Ps) органов ЖКТ;
• электрическая активность (ЭА) по отделам ЖКТ (Pi);
• процентный вклад каждого частотного спектра в суммарный спектр (Pi/Ps) (%);
• коэффициент ритмичности (Критм), который характеризует наличие и характер пропульсивных сокращений гладкомышечных структур для каждого отдела ЖКТ;
• коэффициент соотношения Pi/P(i+1) – отношение электрической активности вышележащего отдела к нижележащему.
Достоинства метода: периферическая электрогастроэнтерография неинвазивна, не имеет противопоказаний и хорошо переносится всеми больными. Это позволяет обследовать даже крайне тяжелых пациентов как до операции, так и с первых часов послеоперационного периода.
ЭлектрокардиографияЭлектрокардиография (ЭКГ) – электрофизиологическая методика регистрации и исследования электрических полей, образующихся при работе сердца. Электрокардиография представляет собой относительно недорогой, но ценный метод электрофизиологической инструментальной диагностики в кардиологии. Несомненно, что сегодня ЭКГ является одним из самых популярных методов исследования в медицине, накопивших громадный опыт.
В XIX веке стало ясно, что сердце во время своей работы производит некоторое количество электричества. Первые электрокардиограммы были записаны Габриелем Липпманом с использованием ртутного электрометра. Кривые Липпмана имели монофазный характер, лишь отдаленно напоминая современные ЭКГ.
Опыты продолжил Виллем Эйнтховен, сконструировавший прибор (струнный гальванометр), позволявший регистрировать ЭКГ. Он же придумал современное обозначение зубцов ЭКГ и описал некоторые нарушения в работе сердца. В 1924 году ему присудили Нобелевскую премию по медицине.
Техника регистрации электрокардиограммы
Для записи ЭКГ пациента укладывают на кушетку. На обнаженную кожу накладывают смоченные для лучшей проводимости электроды.
Схема наложения электродов традиционна, и ошибки в наложении электродов недопустимы. В этом случае ЭКГ-кривая приобретает нестандартный вид и теряет диагностическую ценность. Чтобы избежать ошибок кабели, идущие к электродам, маркируют разными цветами. В отечественной традиции маркировка следующая:
• кабель красного цвета подключают к правой руке;
• кабель желтого цвета – к левой руке;
• кабель зеленого цвета – к левой ноге;
• кабель черного цвета – к правой ноге.
На Западе применяют следующую маркировку:
• правая рука – белый кабель;
• левая рука – черный кабель;
• левая нога – красный кабель;
• правая нога – зеленый кабель.
Грудные электроды маркированы следующим образом:
• V1 – красный;
• V2 – желтый;
• V3 – зеленый;
• V4 – коричневый;
• V5 – черный;
• V6 – фиолетовый (синий, голубой).
Столь же традиционно запись ЭКГ начинается с контрольного милливольта, который при обычной калибровке равен 10 мм. Стандартная скорость записи составляет 50 мм/с.
Основы анализа ЭКГ
Стандартный бланк ЭКГ выглядит таким образом:
• помечается информация о пациенте – имя, пол, возраст;
• помечаются формальные данные о частоте ритма, интервалах (PQ, QRS, QT/QTc), электрических осях (ось вершины P, ось QRS, ось вершины T);
• расшифровка ЭКГ, сделанная автоматически;
• скорость движения бумаги (25 или 50 мм/с), чувствительность (10 мм/мВ), информация о фильтрах (40 Гц, противошумовой);
• в начале каждого отведения отбивается контрольный милливольт. И собственно электрокардиограмма.
12 основных отведений
При регистрации ЭКГ всегда используют 12 общепринятых отведений: 6 от конечностей и 6 грудных.
Стандартные отведения
Первые три стандартных отведения (I, II, III) были предложены Эйнтховеном. Электроды при этом накладываются следующим образом:
I отведение: левая рука (+) и правая рука (-)
II отведение: левая нога (+) и правая рука (-)
III отведение: левая нога (+) и левая рука (-)
Оси этих отведений в грудной клетке образуют во фронтальной плоскости так называемый треугольник Эйнтховена.
Стандартные отведения от конечностей являются двухполюсными отведениями – они регистрируют разность потенциалов между двумя точками, не предоставляя прямой информации о потенциале на отдельной конечности.
Регистрируют также усиленные отведения от конечностей (aVR, aVL, aVF) – это однополюсные отведения, они измеряются относительно усредненного потенциала всех трех электродов.
Также используются 6 грудных отведений. Однополюсные грудные отведения обозначаются буквой V.
Таблица 1. Расположение электрода при записи грудных отведений

Дополнительные отведения
Кроме 12 стандартных отведений существуют еще дополнительные отведения, которые имеют определенные преимущества при диагностике отдельных видов патологии или определенных участков сердца.
Отведения по Небу
Довольно широко в клинической практике используют двухполюсные грудные отведения по Небу (D, A, I). Электроды при этом размещают в трех точках.
• Первый – во втором межреберье у правого края грудины. Электрод от правой руки.
• Второй – в точке, находящейся на уровне верхушки сердца по задней подмышечной линии. Электрод от левой руки.
• Третий – на месте верхушечного толчка. Электрод с левой ноги.
При регистрации ЭКГ с первого и второго электродов получают отведение D (dorsalis), оно принципиально соответствует первому стандартному отведению, а также отведению V7. При положении переключателя отведений в положение 2 регистрация происходит от электродов первого и третьего. При этом записывается отведение A (anterior), соответствующее второму стандартному, а еще ближе по форме к отведению V4. При использовании электродов второго и третьего (переключатель отведений ставится на цифру 3) регистрируется отведение I (inferioir), соответствующее третьему стандартному, а также отведению V3.
Ортогональные отведения
Ортогональные отведения отражают проекции потенциалов сердца на три взаимно перпендикулярные плоскости: фронтальную, горизонтальную и сагиттальную. Регистрируют три ортогональных отведения: X – поперечное, Y – вертикальное, Z – переднезаднее.
Наибольшее распространение получила система корригированных ортогональных отведений Франка. Для получения этих отведений используют семь электродов. Пять из них помещают в четвертом межреберье, шестой – на задней поверхности шеи или на лбу. Седьмой – на левой голени.
В системе Франка электроды расположены на неодинаковом расстоянии от сердца, что вызывает изменения величины регистрируемых потенциалов. Для корригирования этих изменений используют систему сопротивлений.
Отведение Лиана
Используют при необходимости четкого выявления зубца P. Один из электродов помещают на рукоятке грудины, присоединив к нему провод с правой руки – отрицательный. Второй электрод располагают в пятом межреберье у правого края грудины, соединив его с проводом от левой руки – положительный. Переключатель отведений – в позицию 1.
Отведения по Масону-Ликару
Модификация стандартных 12 отведений предложена Масоном в 1966 году. Широко используется на Западе при проведении проб с физической нагрузкой и холтеровском мониторировании. Для предотвращения наводок, возникающих при изменении положения тела, электроды от конечностей «стягиваются» на туловище: электроды от рук расположены в соответствующих подключичных ямках, электрод с левой ноги размещается в левой подвздошной области, чаще всего на ости подвздошной кости.
По заявлению авторов, электрокардиограмма полностью соответствует записанной с помощью стандартных отведений, однако впоследствии выявился ряд отличий.
Характеристики нормальной ЭКГ
Компоненты электрокардиограммы
Нормальная электрокардиограмма представлена рядом зубцов и интервалов между ними.
Латинские буквы Q, R и S используются для следующих обозначений:
• Q – первая негативная (направленная вниз от изо-электрической линии) волна, следующая за зубцом P. Если первое отклонение не направлено вниз – такой зубец отсутствует;
• R – первая позитивная (направленная вверх от изо-электрической линии) волна, следующая за зубцом Q или при его отсутствии – за зубцом P;
• S – первая негативная волна вслед за R.
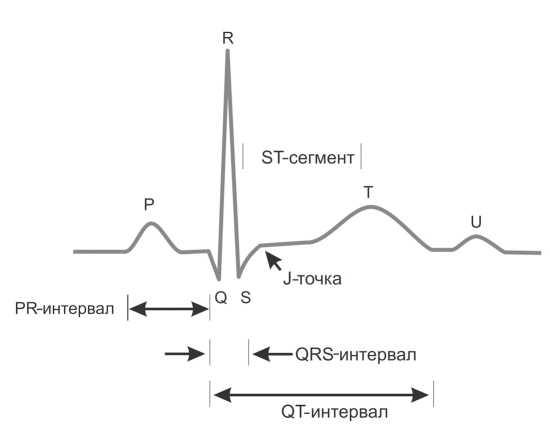
РИС 2. Схема зубцов ЭКГ
Выделяют следующие ЭКГ зубцы и интервалы:
• Начальная часть – зубец P;
• Средняя часть – зубцы Q, R и S, образующие комплекс QRS;
• Конечная часть – зубцы T и U;
• Интервалы – PQ (PR); ST; QT; QU; TP.
Амплитуда и длительность сигнала
Для характеристики амплитуды комплекса QRS используют как заглавные (Q, R и S), так и строчные буквы (q, r и s). При этом заглавными буквами обозначают преобладающие зубцы (> 5 мм), а строчными – зубцы малой амплитуды (? 5 мм).
Амплитуду зубцов измеряют в милливольтах (мВ). Обычно электрокардиограф настроен таким образом, что сигнал величиной 1 мВ соответствует отклонению от изоэлектрической линии на 1 см.
Ширину зубцов и продолжительность интервалов измеряют в секундах.
Соответствие участков ЭКГ фазам работы сердца
Электрокардиограмма представляет собой запись электрической деятельности сердца. Так же как и скелетная мускулатура, кардиомиоциты для своего сокращения подвергаются электрической стимуляции. Эта стимуляция называется активация или возбуждение. Сердечная мышца является электрически заряженной даже в состоянии покоя. Внутренняя поверхность клеток миокарда имеет отрицательный заряд относительно их наружной поверхности – потенциал покоя. При электрической стимуляции клетки деполяризуются (потенциал покоя изменяет свой заряд на положительный) и сокращаются. По мере того как электрический импульс движется по миокарду, создаваемое им электрическое поле изменяется по силе и направлению. ЭКГ является графическим представлением этих изменений.
Электрическая работа сердца
В нормальных условиях электрическая активность сердца начинается в синусовом узле, частота разрядов которого определяет частоту ритма. В первую очередь деполяризуются и сокращаются предсердия, затем желудочки миокарда. Электрический импульс достигает желудочков, распространяясь от синусового узла по миокарду предсердий. Достигает атриовентрикулярного узла (точнее – соединения), проходит через ствол пучка Гиса. Затем распространяется по правой и левой его ножкам, заканчиваясь в сети волокон Пуркинье.
Какие процессы отображает каждый зубец
Зубец P отображает процесс деполяризации предсердий. Деполяризация начинается в клетках-водителях ритма синусового (синоатриального) узла. Распространяется по проводящим пучкам к правому и левому предсердию. Процесс реполяризации предсердий обычно не виден на поверхностной ЭКГ, однако выявляется при некоторых заболеваниях (инфаркт предсердий, перикардит, полная поперечная блокада).
Комплекс QRS представляет сумму потенциалов внутренних (субэндокард) и наружных (субэпикард) слоев миокарда. Субэндокардиальные участки деполяризуются несколько раньше субэпикардиальных, это приводит к формированию начального зубца Q.
Зубец T возникает в результате реполяризации желудочков. В этот период сердечная мышца находится в покое.
Волна U является непостоянным компонентом ЭКГ. Ее точное происхождение до сих пор остается неясным.
Признаки нормальной ЭКГ
Нормальная электрокардиограмма характеризуется следующими признаками.
• Ритм: синусовый.
• Частота: 60–100 уд/мин.
• Проводимость:
– интервал PQ: постоянной ширины, 120–200 мс;
– ширина QRS: 60–100 мс, зубец R заострен ный, без расщепления;
– интервал QTc: 390–450 мс;
– электрическая ось: между –30 и +90 градусов.
Морфология зубца P:
• максимальная амплитуда зубца P в отведениях II и III не более 2,5 мм (250 мкВ);
• зубец P позитивный в отведениях II и аVF, двухфазный в V1;
• ширина зубца P менее 0,12 с (120 мс).
Морфология комплекса QRS:
• отсутствие патологических зубцов Q (не шире 20–40 мс и не глубже 1/3 зубца R);
• в отведении aVR зубец Р отрицательный, комплекс QRS ориентирован вниз от изоэлектрической линии;
• отсутствие гипертрофии левого или правого желудочков;
• отсутствие микровольтаций;
• нормальное нарастание зубца R (увеличение его амплитуды в V1—V5);
• правые грудные отведения имеют форму rS;
• левые грудные отведения имеют форму qR;
Морфология ST:
• отсутствие элевации или депрессии сегмента ST;
• зубцы T должны быть конкордантны (сонаправлены) комплексу QRS, т. е. направлены в ту же сторону, что и зубец R, четко выражены в I, II и левых грудных отведениях.
• ЭКГ не должна иметь изменений по сравнению с предыдущими записями.
Критерии нормальности ЭКГ во многом условны. Вариантами нормы могут являться:
• незначительные замедления предсердно-желудочковой проводимости;
• физиологическая элевация (подъем) интервала ST;
• неполная блокада правой ножки пучка Гиса.
NB! Заключение следует давать не по отдельным феноменам, а по целой электрокардиограмме в контексте клинической картины!
Общая визуальная оценка технической пригодности ЭКГ
Пригодная для клинической оценки электрокардиограмма должна в техническом смысле соответствовать ряду критериев:
• Наличие контрольного милливольта. Как правило, его амплитуда равна 10 мм. При необходимости контрольный милливольт может быть уменьшен вдвое, но это должно быть отмечено знаком (1:2).
• Форма контрольного милливольта должна быть прямоугольной. Наличие на углах «хвостиков» или закруглений указывает на неисправность прибора: сделанные им записи искажены.
• Правильность наложения электродов проверяется по зубцу P во втором стандартном отведении (при синусовом ритме всегда положительные) и зубцу P в отведении aVR (при синусовом ритме всегда отрицательные).
• Необходимо оценить скорость записи. Наиболее часто (в отечественных клиниках) используется скорость 50 мм/сек, являющаяся наиболее удобной для изучения морфологии зубцов ЭКГ. Для изучения нарушений ритма практичнее пользоваться скоростью 25 мм/сек. Если скорость записи не указана, ее можно оценить по продолжительности интервала QT – он должен быть равен 350–400 мс, что составляет 3,5–4 больших деления при скорости 50 мм/с.
Соблюдение этих правил позволит забраковать заведомо некорректные ЭКГ и избежать тем самым целого ряда диагностических ошибок.
Технические ошибки и артефакты при регистрации электрокардиограммы могут значительно затруднить правильную ЭКГ-диагностику, что потенциально может привести к последующему назначению ненужных и дорогостоящих методов дополнительного обследования и лечения.
Частой причиной ошибок в интерпретации ЭКГ является неправильное наложение электродов. Кроме того, возможны технические артефакты записи, имеющие электрическое (плохой электрический контакт электродов с кожей) или механическое (тремор) происхождение, которые могут имитировать опасные нарушения ритма.
Значительные сотрясения тела пациента могут привести к плаванию базовой линии (так называемой изоэлектрической или изолинии), что может симулировать паттерн депрессии или элевации сегмента ST, т. е. паттерн повреждения миокарда.
Наиболее частые помехи при съемке ЭКГ
Мышечный тремор. При некоторых неврологических заболеваниях (например, паркинсонизм, выраженный тиреотоксикоз) или регистрации в прохладной комнате электрокардиограммы искажаются наложением потенциалов сокращающихся скелетных мышц. Вместо ровной нулевой линии записываются беспорядочные мелкие колебания.
Переменный ток с частотой 50 Гц. При технической неисправности или неправильном заземлении прибора изоэлектрическая линия может искажаться наложением регулярных колебаний переменного электрического тока городской сети. В этих случаях следует проверить контакты, заземление, заземлить кровать для экранирования больного.
ЭлектромиографияЭлектромиографи?я – метод электрофизиологического исследования поражений нервно-мышечной системы, состоящий в регистрации электрической активности (биопотенциалов) скелетных мышц.
Электромиография позволяет проводить диагностику поражения нервной и мышечной систем, оценивать тяжесть, стадию, течение заболевания, эффективность применяемой терапии.
Современные электромиографы – компактные компьютерные системы, с помощью которых проводят исследование по заданной программе. Аппаратура позволяет получать запись минимальных по амплитуде биопотенциалов, производить автоматический оперативный обсчет амплитуды, частоты и длительности латентных периодов, спонтанных и вызванных потенциалов мышц и нервов, осуществлять их спектральный анализ. Возможность усреднения кривых, высокий коэффициент усиления при низком уровне «шумов» обеспечивают возможность использования этих аппаратов при записи и анализе стволовых и корковых вызванных потенциалов.
Различают спонтанную электромиограмму, отражающую состояние мышц в покое или при мышечном напряжении (произвольном или содружественном), а также вызванную электромиограмму, обусловленную электрической стимуляцией мышцы или нерва.
Отведение потенциалов действия мышцы осуществляют при помощи поверхностных электродов, накладываемых на кожу над исследуемой мышцей, или игольчатых, вводимых в мышцу. Поверхностные электроды представляют собой парные металлические пластины (олово, серебро и др.) размером 10?5 мм, которые накладывают на расстоянии 20–25 мм друг от друга для взрослых и 10–15 мм – для детей. Они используются для регистрации биоэлектрической активности значительного участка мышцы.
Игольчатые электроды применяются для локального отведения биопотенциалов отдельных двигательных единиц.
Оба метода отведения используются самостоятельно или в сочетании, однако у новорожденных и детей раннего возраста чаще используют поверхностные электроды.
Исследованию подвергают не только те мышцы, которые наиболее вероятно изменены в результате патологического процесса, но и симметричные им, а также другие группы мышц, находящиеся в функциональной взаимосвязи с пораженными. Каждую мышцу исследуют в нескольких режимах: в покое, при синергических непроизвольных мышечных напряжениях и при максимальном по силе мышечном сокращении.
В норме с мышцы, находящейся в состоянии максимально возможного расслабления, биоэлектрическая активность не регистрируется.
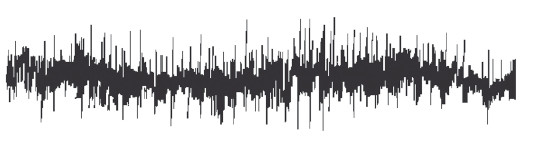
РИС. 3. Электромиограмма в норме
При слабом мышечном сокращении появляются периодические колебания биоэлектрической активности с амплитудой 100–150 мкВ. При максимальном произвольном мышечном сокращении амплитуда колебаний биоэлектрической активности нарастает. Как и сила людей, различающихся по возрасту и физическому здоровью, изменение амплитуды индивидуально и может достигать в норме 1000–3000 мкВ.
В зависимости от уровня поражения нервной и нервно-мышечной систем на электромиограммах выявляются различные изменения.
При первичном мышечном поражении (прогрессирующие мышечные дистрофии, миозиты и др.) отмечается снижение амплитуды колебаний, соответствующее тяжести атрофии мышц и снижению их силы (до 20–150 мкВ при максимальном усилии).
Поражения периферических нервных стволов (наследственные, метаболические, алкогольные и другие полинейропатии) на электромиограмме выявляются урежением колебаний, возникновением неравномерных по амплитуде и частоте одиночных потенциалов на фоне низкоамплитудной активности. При других заболеваниях изменения миограммы носят еще более специфический характер.
Объем и программа исследования зависят от предположительного диагноза, установленного неврологом, и его рекомендациями.
NB! Не существует «стандартной электромиограммы», перед проведением данного исследования необходима консультация врача-невролога.
Показаниями для проведения электромиографического исследования являются:
• подозрение на поражение одного или нескольких нервов любой этиологии (синдром запястного канала, поражение нервов при сахарном диабете, острые и хронические полиневропатии различного генеза);
• поражения мышц любой этиологии (полимиозит, наследственная миодистрофия и т. д.);
• поражения нервно-мышечного соединения (аутоиммунная миастения);
• поражения корешков и нервных сплетений;
• поражения спинного мозга.
ЭлектроретинографияЭлектроретинография – электрофизиологический метод исследования сетчатки глаза, основанный на регистрации суммарной биоэлектрической активности всех нейронов сетчатки. Электроретинограмма фиксируется при воздействии на сетчатку световыми стимулами различного размера, формы, длины волны, интенсивности, длительности, частоты следования в различных условиях световой и темновой адаптации.
Электроретинограмма регистрирует потенциал действия сетчатки в ответ на световую стимуляцию соответствующей интенсивности, т. е. потенциал между активным роговичным электродом, вмонтированным в контактную линзу (или пленчатым золотым электродом, зафиксированным на нижнем веке), и референтным электродом на лбу пациента. Электроретинограмма регистрируется в условиях световой адаптации (фотопическая электроретинограмма) и темповой адаптации (скотопическая электроретинограмма).
В норме электроретинограмма двухфазна:
• ?-волна – первое негативное отклонение от изолинии, источником которого служат фоторецепторы;
• ?-волна – положительное отклонение, которое генерируется клетками Мюллера и отражает биоэлектрическую активность биполярных клеток. Амплитуда ?-волны измеряется от негативного пика ?-волны до позитивного пика ?-волны, увеличивается при темновой адаптации и при увеличении яркости светового стимула. ?-волна состоит из субкомпонентов: ?1 (отражает активность палочек и колбочек) и ?2 (активность колбочек). Особая методика регистрации позволяет выделить палочковый и колбочковый ответы.
Практическая ценность электроретинографии определяется тем, что она является очень чувствительным методом оценки функционального состояния сетчатки, который позволяет определить как самые незначительные биохимические нарушения, так и грубые процессы.
Электроретинограмма может быть зарегистрирована от всей площади сетчатки и от локальной области различной величины. Локальная электроретинограмма, зарегистрированная от макулярной области, позволяет оценить функции колбочковой системы макулярной области. Электроретинограмму, вызываемую реверсивным шахматным стимулом, используют для характеристики нейрона второго порядка.
Выделение функций фотопической (колбочковой) и скотопической (палочковой) систем основано на различии физиологических свойств колбочек и палочек сетчатки, поэтому используют соответствующие условия, в которых доминирует каждая из этих систем. Колбочки более чувствительны к ярким красным стимулам, предъявляемым в фотопических условиях освещения после предварительной световой адаптации, подавляющей палочковую активность, к частоте мельканий свыше 20 Гц, палочки – к слабым ахроматическим или синим стимулам в условиях темновой адаптации, к частоте мельканий до 20 Гц.
Различная степень вовлечения в патологический процесс палочковой и/или колбочковой систем сетчатки является одним из характерных признаков любого заболевания сетчатки наследственного, сосудистого, воспалительного, токсического, травматического и иного генеза, что и определяет характер электрофизиологической симптоматики.
В основе принятой в электроретинографии классификации изменений ретинограммы лежат амплитудные характеристики основных ?-и ?-волн электроретинограммы, а также их временные параметры.
Различают следующие виды электроретинограммы: нормальную, супернормальную, субнормальную (плюс– и минус-негативную), угасшую, или нерегистрируемую (отсутствующую). Каждый из типов электроретинограммы отражает локализацию процесса, стадию его развития и патогенез.
Нормальная электроретинограмма включает 5 видов ответа. Первые 3 вида ответов регистрируют после 30 минут темновой адаптации (скотопические), а 2 другие вида – после 10 минут адаптации к диффузному освещению средней яркости (фотопические).
Скотопические ответы – это палочковый ответ на белую вспышку небольшой интенсивности или на синий стимул:
• высокоамплитудная ?-волна и низкоамплитудная или нерегистрируемая ?-волна; смешанный палочковый и колбочковый ответ на белую вспышку высокой яркости;
• выраженная ?-и ?-волны;
• осцилляторные потенциалы на яркую вспышку и при особых параметрах регистрации. Осцилляции регистрируются на восходящем «колене» ?-волны и генерируются клетками внутренних слоев сетчатки.
Фотопические ответы:
• колбочковый ответ на единичную яркую вспышку состоит из ?-волны и ?-волны с небольшими осцилляциями;
• колбочковый отклик используют для регистрации изолированного колбочкового ответа при стимуляции мелькающим стимулом с частотой 30 Гц, к которой не чувствительны палочки. Колбочковый ответ регистрируется в норме на вспышку до 50 Гц, выше которой отдельные ответы не регистрируемы (критическая частота слияния мельканий).
Супернормальная электроретинограмма характеризуется увеличением ?-и ?-волн, что отмечается при первых признаках гипоксии, медикаментозных интоксикациях, симпатической офтальмии и пр.
Субнормальная электроретинограмма – это наиболее часто выявляемый вид патологической электроретинограммы, которая характеризуется снижением ?-и ?-волн. Ее регистрируют при дистрофических заболеваниях сетчатки, отслойке сетчатки, увеитах, хронической сосудистой недостаточности с нарушением микроциркуляции и т. д.
Негативная электроретинограмма характеризуется увеличением или сохранностью ?-волны и небольшим или значительным снижением ?-волны. Негативную электроретинограмму можно наблюдать при ишемических тромбозах центральной вены сетчатки, лекарственных интоксикациях, прогрессирующей миопии и других видах патологии.
Угасшая, или нерегистрируемая (отсутствующая), электроретинограмма является электрофизиологическим симптомом тяжелых необратимых изменений в сетчатке при ее тотальной отслойке, воспалительных процессах в оболочках глаза, окклюзии центральной артерии сетчатки.
ЭлектроэнцефалографияЭлектроэнцефалография (ЭЭГ) – электрофизиологический метод исследования электрической активности головного мозга.
История электроэнцефалографии берет начало с работ Ханса Бергера (Hans Berger, 1873–1941), выдающегося австрийского психиатра и психофизиолога, которому в 1924 году при помощи гальванометра удалось зафиксировать на бумаге в виде кривой электрические сигналы от поверхности головы (а не непосредственно от самого мозга, как до него), генерируемые головным мозгом (сам факт генерации мозгом электрического тока открыл английский врач Р. Катон в 1875 году). Кроме того, он установил, что электрические характеристики этих сигналов зависят от состояния испытуемого. Наиболее заметными были синхронные волны относительно большой амплитуды (около 50 микровольт) с характерной частотой около 10 циклов в секунду (10 Гц). Бергер назвал их «альфа-волнами» и противопоставил высокочастотным «бета-волнам», которые появляются, когда человек переходит в более активное состояние. Альфа-волны мозговой активности, имеющие частоту 8–12 Гц, получили название «волн Бергера».
Позднейшие исследования показали, что ЭЭГ качественно отличается от открытых ранее более простых показателей активности вегетативной нервной системы. Периодические сокращения сердца и связанные с ними сдвиги потенциала – это сама простота по сравнению с громадной сложностью ритмов ЭЭГ. Ученые могли предполагать, что код работы мозга более сложен, чем законы сокращения мышц. ЭЭГ эти ожидания оправдывает и даже с избытком. Для интерпретации наблюдаемых волн существенно не только место их возникновения: сложность их формы как будто бросает вызов исследователям, пытающимся найти в них хоть какой-то смысл.
Сегодня ЭЭГ остается наиболее перспективным, но пока наименее расшифрованным источником данных для психофизиолога. Одна из ее самых поразительных черт – это ее спонтанный, автономный характер. Регулярные электрические осцилляции прекращаются только с наступлением смерти: даже при глубокой коме и наркозе наблюдается особая характерная картина мозговых волн.
На протяжении уже без малого ста лет ЭЭГ является единственным методом функциональной диагностики головного мозга, широко применяемым в неврологии, психиатрии, нейрохирургии, реабилитологии, реанимационной практике. ЭЭГ позволяет:
• оценить общее функциональное состояние головного мозга с учетом индивидуальных особенностей конкретного пациента;
• выявить наличие и характер нарушений в его работе;
• определить локальные и очаговые повреждения и в ряде случаев установить их природу;
• определить характер и объем применения как лекарственных препаратов, так и других лечебных процедур;
• уточнить показания к применению тех или иных дополнительных исследований (МРТ, УЗДГ), тех или иных лечебных воздействий и процедур, а также хирургических вмешательств.
Особую значимость ЭЭГ приобрела в изучении эпилепсии и разработке методов ее лечения . И по сей день ЭЭГ остается, по сути, единственным методом объективной диагностики этого распространенного заболевания, позволяющим:
• провести дифференциальную диагностику с другими пароксизмальными состояниями;
• определить наличие, локализацию и характер эпилептического очага;
• спрогнозировать дальнейшее развитие эпилептического процесса;
• подобрать наиболее эффективные лекарственные препараты и их дозы;
• выработать оптимальную схему и режим лечения и наблюдения;
• оценить в динамике эффективность лечения;
• предложить схему отмены лекарств при достижении длительной ремиссии.
Основными характеристиками ЭЭГ являются частота, амплитуда и фаза.
• Частота определяется количеством колебаний в 1 секунду.
• Амплитуда – это размах колебаний электрического потенциала на ЭЭГ, ее измеряют от пика предыдущей волны в противоположной фазе.
• Фаза определяет текущее состояние процесса и указывает направление его изменений. Монофазным называют колебание в одном направлении от изоэлектрической линии с возвращением к начальному уровню, двухфазным – такое колебание, когда после завершения одной фазы кривая переходит начальный уровень, поворачивается в противоположном направлении и возвращается к изоэлектрической линии.
Основные ритмы ЭЭГ взрослого человека, который находится в состоянии спокойного бодрствования:
• альфа (?) – ритм . Его частота – 8–13 Гц, амплитуда до 100 мкВ. Регистрируется у 85–95 % здоровых взрослых лиц. Лучше всего он выражен в затылочных отведениях, по направлению к лобной доле полушарий амплитуда его постепенно уменьшается. Самая большая амплитуда ?-ритма у человека, который находится в спокойном расслабленном состоянии;
• бета (?) – ритм . Частота – 14–40 Гц, амплитуда – до 15 мкВ. Лучше всего этот ритм регистрируется в участке передних центральных извилин.
К ритмам и феноменам, которые являются патологическими для взрослого человека , относятся:
• тета (?) – ритм. Частота – 4–6 Гц, амплитуда патологического ?-ритма чаще всего выше амплитуды нормальной электрической активности и превышает 40 мкВ. При некоторых патологических состояниях она достигает 300 мкВ и больше;
• дельта (?) – ритм . Частота – 1–3 Гц, амплитуда такая же, как и ?-ритма. ?– и ?-ритмы могут в небольшом количестве наблюдаться на ЭЭГ взрослого человека, который находится в состоянии бодрствования, при амплитуде, не превышающей ?-ритма, что свидетельствует о некотором смещении уровня функциональной активности мозга.
Эпилептическая (эпилентиформная, судорожная, конвульсивная) активность . При эпилепсии мозг подвергается определенным функциональным перестройкам на макро– и микроструктурном уровнях. Одной из основных особенностей мозга при этой патологии является свойство нейронов давать более активные реакции возбуждения и вступать в синхронизированную активность. Если разряды отдельных нейронов очень плотно группируются во времени, кроме нарастания амплитуды может наблюдаться уменьшение продолжительности суммарного потенциала в связи с укорочением временной дисперсии, которая приводит к образованию высокоамплитудного, но короткого феномена – пика.
Пик , или спайк (от англ. spike) – это потенциал пикообразной формы. Продолжительность его 5–50 мс, амплитуда превышает амплитуду активности фона и может достигать сотен и даже тысяч микровольт.
Близким по происхождению феноменом, характерным для эпилептического синдрома, является острая волна. Внешне она напоминает пик и отличается от него только растянутостью во времени. Продолжительность острой волны свыше 50 мс. Амплитуда ее может достигать тех же самых значений, что и амплитуда пиков.
Острые волны и пики чаще всего комбинируются с медленными волнами, образуя стереотипный комплекс.
«Пик-волна » – это комплекс с большой амплитудой, возникающий вследствие комбинации пика с медленной волной.
«Острая волна – медленная волна » – это комплекс, который по форме напоминает комплекс пик-волна, однако имеет бо?льшую продолжительность. Особенности ЭЭГ, связанные с течением времени, при ее анализе определяются терминами «периоды», «вспышки», «разряды», «пароксизмы», «комплексы».
Периодом называют более или менее продолжительный отрезок, в течение которого на ЭЭГ регистрируют относительно однородную активность. Так, различают периоды десинхронизации и периоды временного ?-ритма на фоне десинхронизированной ЭЭГ.
Разрядами называют компактные группы электрических феноменов, которые длятся относительно короткое время, возникают внезапно и существенным образом превышают амплитуду активности общего фона. Термин «разряды» используют главным образом относительно патологических проявлений на ЭЭГ. Различают разряды высокоамплитудных волн типа ?– или ?-ритма, разряды высокоамплитудных полифазных колебаний, разряды ?– и ?-волн, комплексов «пик-волна» и т. п.
Комплексами называют короткие разряды описанного выше типа, которые длятся больше 2 с и имеют обычно стереотипную морфологию.
Топографические особенности ЭЭГ описывают пространственными терминами. Одним из основных таких терминов при анализе ЭЭГ является симметричность. Под симметричностью ЭЭГ понимают значительное совпадение частот, амплитуд и фаз ЭЭГ симметричных отделов обоих полушарий мозга.
Нормальная ЭЭГ взрослого человека, который находится в состоянии бодрствования
У большинства (85–90 %) здоровых людей во время закрывания глаз в состоянии покоя на ЭЭГ регистрируется доминирующий ?-ритм. Максимальная его амплитуда наблюдается в затылочных отделах. По направлению к лобной доле ?-ритм уменьшается по амплитуде и комбинируется с ?-ритмом.
У 10–15 % здоровых обследуемых регулярный ?-ритм на ЭЭГ не превышает 10 мкВ, и по всему мозгу регистрируются высокочастотные низкоамплитудные колебания. Такого типа ЭЭГ называют плоскими, а ЭЭГ с амплитудой колебаний, которая не превышает 20 мкВ, низкоамплитудными. Плоские и низкоамплитудные ЭЭГ, по современным данным, являются вариантом нормы.
В настоящее время можно считать общепризнанным, что обнаружение явных патологических изменений на ЭЭГ является проявлением ненормального функционирования ткани головного мозга, а следовательно, церебральной патологии.
Выделяют три группы ЭЭГ:
• нормальные;
• пограничные между нормой и патологией;
• патологические. Нормальными называются ЭЭГ, содержащие ?-или ?-ритмы, которые по амплитуде не превышают соответственно 100 и 15 мкВ в зонах их физиологической максимальной выраженности. На нормальной ЭЭГ взрослого бодрствующего человека могут наблюдаться ?– и ?-волны, по амплитуде не превышающие основной ритм, не носящие характера билатеральносинхронных организованных разрядов или четкой локальности и охватывающие не более 15 % общего времени записи. Пограничными называют ЭЭГ, выходящие за указанные рамки, но не имеющие характера явной патологической активности. К пограничным можно
отнести ЭЭГ, на которых наблюдаются следующие феномены:
• ?-ритм с амплитудой выше 100 мкВ, но ниже 150 мкВ, имеющий нормальное распределение, которое дает нормальные веретенообразные модуляции во времени;
• ?-ритм с амплитудой выше 15 мкВ, но ниже 40 мкВ, регистрирующийся в пределах отведения;
• ?– и ?-волны, не превышающие по амплитуде доминирующего ?-ритма и 50 мкВ, в количестве более 15 %, но менее 25 % общего времени регистрации, не имеющие характера билатерально
синхронных вспышек или регулярных локальных изменений;
• четко очерченные вспышки ?-волн амплитудой свыше 50 мкВ или ?-волн амплитудой в пределах 20–30 мкВ на фоне плоской или низкоамплитудной активности;
• ?-волны заостренной формы в составе нормального ?-ритма;
• билатерально-синхронные генерализированные ?– и ?-волны с амплитудой до 120 мкВ при гипервентиляции.
Патологическими называют ЭЭГ, которые выходят за вышеуказанные границы.
При регистрации электрической активности мозга в условиях покоя можно и не выявить так называемую эпилептическую активность. В этих случаях используют функциональную электроэнцефалографию – запись в процессе применения различных функциональных нагрузок. Важными специфическими пробами для больных эпилепсией являются гипервентиляция и фотостимуляция .
Наиболее распространена фотостимуляция , которая осуществляется с помощью специального прибора. Импульсную газоразрядную лампу устанавливают на расстоянии 12–15 см от глаз по средней линии, и она работает в заданном ритме от 1 до 35 Гц; продолжительность процедуры до 10 с. При подобном исследовании на ЭЭГ наблюдается реакция усвоения ритма мелькания преимущественно в затылочных областях мозга. В начале стимуляции наблюдается депрессия ?-ритма, затем амплитуда воспроизводимого ритма постепенно увеличивается, особенно в диапазоне 8–13 Гц.
Проба гипервентиляции состоит в записи ЭЭГ во время глубокого и регулярного дыхания (20 вдохов за 1 мин в течение 2 мин) с последующей задержкой дыхания. Во время проб у больных эпилепсией могут участиться патологические волны, усилиться синхронизация ?-ритма, появиться или усилиться пароксизмальная активность под влиянием прогрессирующего снижения уровня С02 в крови и возникшего после этого повышения тонуса неспецифичных систем головного мозга.
