Исследование мочи

Моча здорового человека стерильна, но может загрязняться в процессе прохождения по мочевым путям и сбора материала. В связи с тем что сбор мочи пациент обычно проводит самостоятельно (за исключением детей и тяжелобольных), важнейшее значение приобретает процесс сбора лабораторного материала и соблюдение правил гигиены.
Для получения достоверных результатов исследования необходимо тщательное соблюдение инструкций.
До взятия мочи ОБЯЗАТЕЛЬНО проводится предварительный туалет наружных половых органов:
• женщины – стерильным ватным тампоном с теплой мыльной водой промываются влагалище и половые губы движением спереди и вниз; затем тщательно промываются теплой водой и высушиваются чистой салфеткой, предварительно проглаженной горячим утюгом;
• мужчины – теплой водой с мылом омывается наружное отверстие мочеиспускательного канала, затем промывается теплой водой и высушивается чистой салфеткой, предварительно проглаженной горячим утюгом.
Сбор суточной мочиNB! Забор анализа мочи во время менструации не проводится!
Собирается вся выделенная моча за сутки, причем первая утренняя порция мочи удаляется.
Все последующие порции мочи, выделенные в течение дня, ночи и утренняя порция следующего дня собираются в одну емкость, которая хранится в холодильнике (при температуре 4–8 0C) в течение всего времени сбора (это обязательно – иначе, при комнатной температуре, существенно снижается содержание глюкозы).
После завершения сбора мочи содержимое емкости точно измерить, обязательно перемешать и сразу же отлить в небольшую баночку. Эта баночка и сдается на исследование!
Общий клинический анализ мочиОбщий анализ мочи включает оценку физико-химических характеристик мочи и микроскопию осадка.
Общий анализ мочи включает в себя следующие данные:
• белок;
• билирубин;
• гемоглобин;
• глюкоза;
• кетоновые тела;
• нитриты;
• прозрачность;
• pH;
• удельный вес;
• уробилиноген;
• цвет.
NB! Результаты общего анализа мочи следует оценивать только в совокупности со всеми другими клиническими данными!
Особенности подготовки к сдаче анализа:
• перед сбором мочи обязательно выполняется
предварительный туалет наружных половых органов (см. выше);
• собирают первую утреннюю порцию мочи – желательно, чтобы предыдущее мочеиспускание было не позднее, чем за 6 часов до сбора материала;
• всю порцию утренней мочи собирают сразу после сна, натощак, при свободном мочеиспускании;
• мужчины должны полностью освободить наружное отверстие мочеиспускательного канала, женщины должны раздвинуть половые губы;
• первые несколько миллилитров мочи (10–20) сливают в унитаз, чтобы удалить клетки, в норме отшелушивающиеся от стенок мочеиспускательного канала;
• сбор мочи производят в чистую, сухую, бесцветную посуду с широким горлом и плотной крышкой. Нельзя брать мочу из судна, утки, горшка и т. п.;
• остатки моющих средств в посуде могут исказить результаты анализа;
• желательно доставить собранную мочу в лабораторию сразу;
• накануне сдачи анализа рекомендуется не употреблять овощи и фрукты, которые могут изменить цвет мочи (свекла, морковь и другие).
Показания к назначению анализа: заболевания мочевыделительной системы, обследование при профосмотрах, оценка течения заболевания, контроль развития осложнений и эффективности проводимого лечения.
Норма:
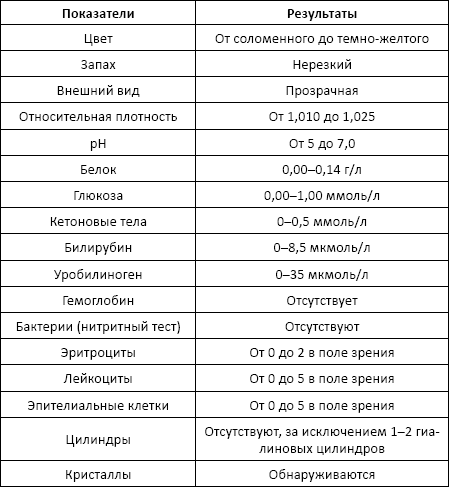
Цвет мочи?
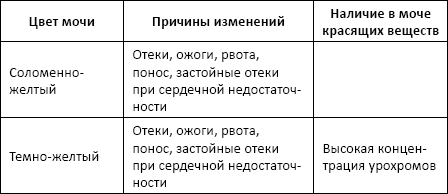
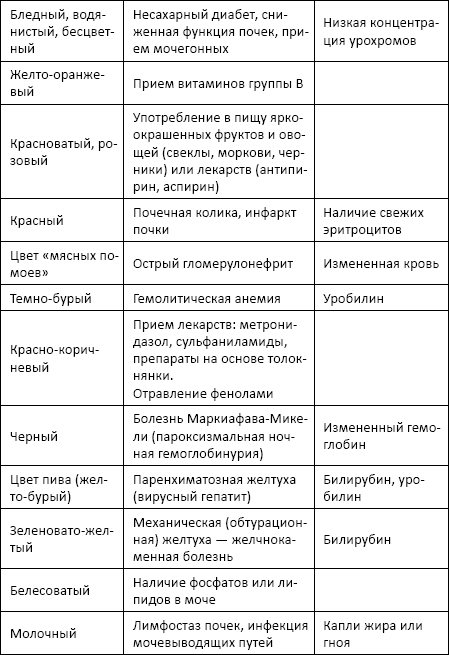
В норме моча имеет желтый цвет различных оттенков, которые зависят от концентрации урохрома (70–75 мг в суточном объеме) – пигмента мочи, «потомка» пигментов желчи, образующихся, в свою очередь, при распаде гемоглобина.
Иногда может изменяться только цвет осадка: например, при избытке солей мочевой кислоты (уратов) – желтый, фосфатов – белесоватый, оксалатов – коричневатый цвет.
Повышение интенсивности окраски – следствие потерь жидкостей организмом: отеки, рвота, понос.
Изменение цвета мочи может быть результатом выделения с мочой красящих соединений, образующихся в ходе органических изменений или под воздействием компонентов рациона питания, принимавшихся лекарств, контрастных средств.
Прозрачность мочи
Прозрачность мочи в норме – полная.
Помутнение мочи может быть результатом:
• наличия в моче: эритроцитов, лейкоцитов, эпителия, бактерий, жировых капель, гноя;
• выпадения в осадок солей: уратов, фосфатов, оксалатов;
• при длительном стоянии моча может стать мутной в результате размножения бактерий.
Плотность (удельный вес) мочи
Относительная плотность мочи (удельный вес) зависит от количества выделенных органических соединений (мочевина, мочевая кислота, соли) и электролитов – Cl, Na и К, а также от количества выделяемой воды.
Норма: 1003–1035 г/л.
Причины изменения нормальных показателей:
• повышение удельного веса – белок в моче (протеинурия) при гломерулонефрите, нефротическом синдроме; большие потери жидкости (рвота, понос); внутривенное вливание маннитола, декстрана или рентгеноконтрастных средств; глюкоза в моче при неконтролируемом сахарном диабете; лекарства и продукты их биологической трансформации в моче; малое употребление жидкости; токсикоз беременных;
• снижение концентрации – несахарный диабет; острое поражение почечных канальцев; полиурия (в результате приема мочегонных, обильного питья); хроническая почечная недостаточность.
pH мочи
В норме свежая моча здоровых людей может иметь разную реакцию (pH от 4,5 до 8), обычно реакция мочи слабокислая (pH между 5 и 6).
NB! Колебания pH мочи обусловлены составом питания: мясная диета обуславливает кислую реакцию мочи, преобладание растительной и молочной пищи ведет к защелачиванию мочи.
NB! Изменения pH мочи соответствует изменению pH крови; при ацидозах моча имеет кислую реакцию, при алкалозах – щелочную. Иногда происходит расхождение этих показателей.
NB! Реакция мочи влияет на характер солеобразования при мочекаменной болезни: при pH ниже 5,5 чаще образуются мочекислые, при pH от 5,5 до 6,0 – оксалатные, при pH выше 7,0 – фосфатные камни.
Норма:
• 0–1 мес. – 5,0–7,0;
• 1 мес.–90 лет – 4,5–8,0.
Причины изменения нормальных показателей:
• повышение pH – гиперкалиемия; диета с большим содержанием фруктов и овощей; длительная рвота; инфекции мочевыделительной системы, вызванные микроорганизмами, расщепляющими мочевину; метаболический и дыхательный алкалоз; опухоли органов мочеполовой системы, первичная и вторичная гиперфункция паращитовидной железы; хроническая почечная недостаточность;
– прием лекарственных препаратов: адреналин, никотинамид, бикарбонаты;
• снижение pH – выраженный понос; гипокалиемия; голодание; диета с высоким содержанием мясного белка, клюквы; лихорадка; обезвоживание; сахарный диабет; туберкулез.
– прием лекарственных препаратов: аскорбиновая кислота, кортикотропин, метионин.
Белок
Белок в моче (протеинурия) – один из наиболее диагностически важных лабораторных признаков патологии почек.
NB! Белок в моче может также обнаруживаться у здоровых людей при сильных эмоциональных переживаниях, переохлаждении. У подростков встречается ортостатическая протеинурия (в вертикальном положении тела).
Норма: менее 0,14 г/л.
Присутствие белка в моче: гломерулонефрит; диабетическое поражение почек; злокачественные опухоли мочевых путей; миеломная болезнь (белок Бенс-Джонса в моче); нарушение почечного кровотока при сердечной недостаточности, лихорадке; нарушенная абсорбция в почечных канальцах (синдром Фанкони, отравление тяжелыми металлами, саркоидоз, серповидно-клеточная анемия); нефросклероз; нефротический синдром; цистит, уретрит и другие инфекции мочевыводящих путей.
Глюкоза
Глюкоза в моче (глюкозурия) – показатель выделения глюкозы с мочой.
Основные показания к назначению анализа: клинические признаки сахарного диабета, заболевания поджелудочной железы (панкреатит, опухоли), эндокринные заболевания (щитовидной железы, надпочечников), профилактические осмотры.
NB! Желательно одновременно провести определение глюкозы в крови.
NB! Появление глюкозы в моче является одним из признаков сахарного диабета, и в этом случае необходимо проводить другие тесты для постановки диагноза. Определение глюкозы в моче может использоваться для оценки эффективности лечения сахарного диабета.
NB! Умеренная глюкозурия (эпизодически) может выявляться у здоровых лиц после употребления с пищей продуктов, содержащих большое содержание сахара – варенье, мед и др.
Норма:
• при использовании тест-полосок не определяется;
• при определении количественными методами содержание глюкозы:
• в разовой моче составляет 0,1–0,8 ммоль/л;
• в суточной моче менее 2,78 моль/л.
Причины изменения нормальных показателей:
• повышение концентрации – беременность; травма; гипертиреоидизм; демпинг-синдром; инфаркт миокарда; ожоги; острый панкреатит; отравления (морфин, стрихнин, фосфор); прием большого количества углеводов; сахарный диабет; синдром Кушинга; стероидный диабет (прием анаболиков у диабетиков); феохромоцитома;
– прием лекарственных препаратов: карбамазепин, карбонат лития, кортикостероиды, никотиновая кислота, отравление свинцом у младенцев и детей, тироксин, мочегонные препараты (ацетозоламид, фуросемид, хлорталидон, этакриновая кислота);
• прием некоторых лекарственных препаратов может занизить показатели – аскорбиновая кислота, аспирин, леводопа.
Билирубин
Билирубин в моче (билирубинурия) наблюдается главным образом при поражении паренхимы печени или механическом затруднении оттока желчи. При повышении в крови концентрации связанного (прямого) билирубина он начинает выделяться почками и обнаруживаться в моче. Моча здоровых людей содержит неопределяемые количества билирубина.
Норма: не обнаруживается («ОТРИЦАТЕЛЬНО»).
Причины билирубинурии (обнаружения билирубина в моче): механическая желтуха; вирусный гепатит; цирроз печени; опухолевые метастазы в печень.
Уробилиноген
Уробилиноген и стеркобилиноген образуются в кишечнике из выделившегося с желчью билирубина. Уробилиноген реабсорбируется в толстой кишке и через систему воротной вены снова поступает в печень, а затем вновь вместе с желчью выводится. Небольшая часть этой фракции поступает в периферический кровоток и выводится с мочой. В норме в моче здорового человека уробилиноген определяется в следовых количествах – выделение его с мочой за сутки не превышает 10 мкмоль (6 мг). При выстаивании мочи уробилиноген переходит в уробилин.
Норма: 0–35 мкмоль/л.
Повышенное выделение уробилиногена с мочой:
• повышение распада гемоглобина: гемолитическая анемия, внутрисосудистый гемолиз (переливание несовместимой крови, инфекции, сепсис), пернициозная анемия, полицитемия, рассасывание массивных гематом;
• повышение образования уробилиногена в желудочно-кишечном тракте: энтероколит, илеит, обструкция кишечника;
• повышение концентрации уробилиногена при нарушении функции печени: вирусный гепатит (исключая тяжелые формы); хронический гепатит и цирроз печени;
• токсическое поражение: алкогольное, органическими соединениями, токсинами при инфекциях, сепсисе;
• вторичная печеночная недостаточность: после инфаркта миокарда, сердечная и циркуляторная недостаточность, опухоли печени;
• повышение уробилиногена при шунтировании печени: цирроз печени с портальной гипертензией, тромбоз, обструкция почечной вены.
Кетоновые тела
Кетоновые тела в моче (кетонурия) образуются в результате усиленного распада жирных кислот. Определение кетоновых тел важно в распознавании метаболической декомпенсации при сахарном диабете. При неадекватной терапии инсулином кетоацидоз прогрессирует. Возникающие при этом гипергликемия и гиперосмолярность приводят к дегидратации, нарушению баланса электролитов, кетоацидозу. Эти изменения вызывают нарушения функции ЦНС и ведут к гипергликемической коме.
NB! Инсулинзависимый ювенильный диабет часто впервые диагностируется по появлению кетоновых тел в моче!
Норма: 0–0,5 ммоль/л.
Обнаружение кетоновых тел в моче (кетонурия): алкогольная интоксикация; гиперинсулинизм; гиперкатехоламинемия; длительное голодание (полный отказ от пищи или диета, направленная на снижение массы тела); недостаток углеводов в рационе; отравление изопропранололом; прекоматозное состояние, церебральная (гипергликемическая) кома; сахарный диабет (декомпенсированный – диабетический кетоацидоз); тяжелая лихорадка; эклампсия.
Нитриты
Нитриты в моче в норме отсутствуют.
В моче они образуются из нитратов пищевого происхождения под влиянием бактерий, если моча не менее 4 ч находилась в мочевом пузыре. Обнаружение нитритов в моче (положительный результат теста) говорит о присутствии инфекции в мочевыводящих путях.
NB! Внимание: отрицательный результат не всегда исключает бактериурию (см. «Исследование мочевого остатка. Бактерии»).
NB! Повышенному риску бессимптомных инфекций мочевого тракта и хронического пиелонефрита больше подвержены: девушки и женщины; пожилые люди (старше 70 лет); мужчины с аденомой простаты; больные диабетом; больные подагрой; больные после урологических операций или инструментальных процедур на мочевыводящих путях.
Гемоглобин
Норма: не обнаруживается («ОТРИЦАТЕЛЬНО»).
NB! Положительный результат отражает присутствие свободного гемоглобина или миоглобина в моче. Это результат внутрисосудистого, внутрипочечного, мочевого гемолиза эритроцитов с выходом гемоглобина или повреждения и некроза мышц, сопровождающегося повышением уровня миоглобина в плазме. Отличить гемоглобинурию от миоглобинурии достаточно сложно, иногда миоглобинурию принимают за гемоглобинурию.
Наличие гемоглобина в моче: ожоги, сепсис, тяжелая гемолитическая анемия, тяжелые отравления (сульфаниламиды, фенол, анилин, ядовитые грибы).
Наличие миоглобина в моче: инфаркт миокарда, повреждения мышц, прогрессирующие миопатии, тяжелая физическая нагрузка, включая спортивные тренировки.
Исследование мочевого остаткаМикроскопия мочевого осадка:
• эпителий,
• эритроциты,
• лейкоциты,
• цилиндры,
• бактерии,
• соли.
Микроскопия компонентов мочи проводится в осадке, образующемся после центрифугирования 10 мл мочи. Осадок состоит из твердых частиц, взвешенных в моче: клеток, цилиндров, образованных белком, кристаллов или аморфных отложений химических веществ.
Эритроциты
Эритроциты попадают в мочу из крови.
Норма: до 2 эритроцитов/мкл.
NB! При исследовании необходимо исключить загрязнение мочи кровью в результате менструаций!
Повышение эритроцитов в моче: артериальная гипертензия с вовлечением почечных сосудов, геморрагические диатезы, гломерулонефрит, инфекции мочевого тракта (цистит, туберкулез почек), камни мочевыводящих путей, некорректная терапия противосвертывающими препаратами, опухоли мочеполовой системы, отравления (производные бензола и анилина, змеиный яд, грибы), пиелонефрит, системная красная волчанка, травма почек.
Лейкоциты
Повышенное количество лейкоцитов в моче (лейкоцитурия) – признак воспаления почек и/или нижних отделов мочевого тракта.
NB! При хроническом воспалении лейкоцитурия более надежный признак, чем бактериурия (см. далее), которая часто не определяется.
NB! При очень большом количестве лейкоцитов гной в моче определяется макроскопически (пиурия).
NB! Наличие лейкоцитов в моче может быть обусловлено примесью к моче выделений из наружных половых органов при вульвовагините, недостаточно тщательном туалете наружных половых органов при сборе мочи.
Норма:
• мужчины: меньше 3 в поле зрения;
• женщины, дети до 14 лет: менее 5 в поле зрения.
Повышение лейкоцитов в моче наблюдается почти при всех заболеваниях почек и мочеполовой системы: острый и хронический пиелонефрит, гломерулонефрит, цистит, уретрит, простатит, камни мочевыводящих путей, отторжение почечного трансплантата.
Эпителий
Клетки эпителия постоянно присутствуют в осадке мочи. При этом эпителиальные клетки, происходящие из разных отделов мочеполовой системы, различаются по форме и строению (выделяют плоский, переходный и почечный эпителий).
Клетки плоского эпителия, характерного для нижних отделов мочеполовой системы, встречаются в моче у здоровых людей, и их присутствие обычно имеет небольшое диагностическое значение.
Норма:
• клетки плоского эпителия:
• женщины – менее 5 в поле зрения;
• мужчины – менее 3 в поле зрения;
• клетки переходного эпителия – менее 1 в поле зрения;
• клетки почечного эпителия – отсутствуют. Повышение количества клеток плоского эпителия: инфекции мочевыводящих путей. Появление клеток переходного эпителия: циститы, пиелонефрит, мочекаменная болезнь. Появление клеток почечного эпителия свидетельствует о поражении паренхимы почек (гломерулонефриты, пиелонефриты, интоксикации – солями тяжелых металлов, этиленгликолем, препаратами висмута, расстройства кровообращения).
Цилиндры
Цилиндры – элементы осадка цилиндрической формы (своеобразные слепки почечных канальцев), состоящие из белка или клеток, могут также содержать различные включения (гемоглобин, билирубин, пигменты, сульфаниламиды). По составу и внешнему виду различают несколько видов цилиндров: гиалиновые, зернистые, эритроцитарные, восковидные и др.
Зернистые цилиндры образуются в результате разрушения клеток канальцевого эпителия.
Восковидные цилиндры образуются из уплотненных гиалиновых и зернистых цилиндров.
Эритроцитарные цилиндры образуются при наслоении на гиалиновые цилиндры эритроцитов, лейкоцитарные цилиндры – лейкоцитов.
Эпителиальные цилиндры происходят из клеток почечных канальцев.
Пигментные цилиндры образуются при включении в состав цилиндра пигментов и наблюдаются при миоглобинурии и гемоглобинурии.
Норма: не обнаруживается («ОТРИЦАТЕЛЬНО»).
Присутствие гиалиновых цилиндров в моче: лихорадка, перегрев, застойная сердечная недостаточность, повышенное артериальное давление, почечная патология (острый и хронический гломерулонефрит, пиелонефрит, почечнокаменная болезнь, туберкулез почек, опухоли), длительный прием мочегонных препаратов, тяжелая физическая нагрузка.
Присутствие зернистых цилиндров в моче: вирусные инфекции, гломерулонефрит, пиелонефрит, диабетическое поражение почек, лихорадка, отравление свинцом.
Присутствие восковидных цилиндров в моче: амилоидоз почек, нефротический синдром, хроническая почечная недостаточность.
Присутствие эритроцитарных цилиндров в моче: острый гломерулонефрит, инфаркт почки, тромбоз почечных вен.
Присутствие лейкоцитарных цилиндров в моче: пиелонефрит, нефрит при системной красной волчанке.
Присутствие эпителиальных цилиндров в моче (наиболее редко встречающиеся): амилоидоз, вирусная инфекция (например, цитомегаловирусная), отравление солями тяжелых металлов, этиленгликолем, передозировка салицилатов.
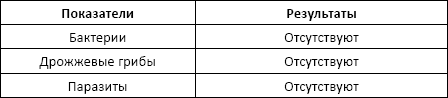
Бактерии
NB! Предпочтительна для исследования первая утренняя порция мочи.
Определить вид бактерий и оценить уровень бактериурии, а также выявить чувствительность микроорганизмов к антибиотикам можно с помощью бактериологического посева мочи (см.).
Норма: не обнаруживается («ОТРИЦАТЕЛЬНО»).
Присутствие бактерий в моче: инфекции органов мочевыделительной системы.
Присутствие дрожжевых грибков в моче: обнаружение грибков рода кандида свидетельствует о кандидамикозе, возникающем чаще всего в результате нерациональной антибиотикотерапии.
Неорганический осадок мочи (кристаллы)
Моча представляет собой раствор различных солей, которые при стоянии мочи выпадают в осадок и образовывают кристаллы. Избыточное содержание солей в моче способствует образованию конкрементов и развитию мочекаменной болезни. Наличие тех или иных кристаллов солей в мочевом осадке указывает на изменение реакции в кислую или щелочную сторону.
Диагностическое значение присутствия в моче кристаллов солей невелико. К образованию кристаллов ведут повышенные дозы ампициллина, сульфаниламидов.
Норма: не обнаруживается («ОТРИЦАТЕЛЬНО»).
Обнаружение солей мочевой кислоты (уратов): высококонцентрированная моча, кислая реакция мочи (интенсивная физическая нагрузки, мясная диета, лихорадка), мочекислый диатез, подагра, хроническая почечная недостаточность, острый и хронический нефрит, обезвоживание (рвота, понос), у новорожденных.
Обнаружение солей фосфорной кислоты (фосфатов): щелочная реакция мочи у здоровых людей; рвота, промывание желудка; цистит; синдром Фанкони, гиперпаратиреоз.
Обнаружение солей щавелевой кислоты (оксалатов): употребление в пищу продуктов, богатых щавелевой кислотой (шпинат, щавель, томаты, спаржа, ревень); пиелонефрит; сахарный диабет; отравление этиленгликолем.
Исследование мочи по НечипоренкоNB! В ряде случаев в моче у мужчин обнаруживаются сперматозоиды (сперматурия). Это возможно и в норме (небольшое количество), и при патологии: после полового акта при ретроградной эякуляции после операции на шейке мочевого пузыря; простатэктомии; неврологических нарушениях; иногда самопроизвольно у больных сахарным диабетом.
Исследование мочи по Нечипоренко – количественное определение содержания в моче лейкоцитов, эритроцитов и цилиндров.
Показания к назначению анализа: диагностика скрытых патологических процессов – воспаления, гематурии, цилиндрурии.
Норма:
• лейкоциты – до 2000 / мл;
• эритроциты – до 1000 / мл;
• цилиндры – до 20 / мл.
Выяснение преобладания лейкоцитурии или гематурии имеет важное значение при проведении дифференциального диагноза между гломерулонефритами и пиелонефритами.
При гломерулонефритах количество эритроцитов обычно выше, чем количество лейкоцитов.
При пиелонефритах количество лейкоцитов выше, чем количество эритроцитов, причем в первой (воспалительной) стадии хронического пиелонефрита содержание лейкоцитов значительно повышается, при развитии второй (склеротической) стадии лейкоцитурия уменьшается.
При мочекаменной болезни наблюдается вторичная гематурия, которая также может сопровождаться хроническим пиелонефритом.
Обнаружение повышенного содержания цилиндров (цилиндрурия) позволяет заподозрить чрезмерные физические нагрузки, состояние после эпилептического приступа, артериальную гипертонию, пороки сердца, сердечную декомпенсацию, токсикоз беременных, вирусный гепатит, подагру и др.
Исследование мочи по ЗимницкомуАнализ мочи по Зимницкому – показатель концентрационной функции почек.
Особенности подготовки к сдаче анализа:
• исключение в день исследования мочегонных средств;
• обычный для данного пациента питьевой режим и характер питания (не допускается избыточное потребление жидкости).
Показания к назначению анализа: признаки почечной недостаточности, хронический гломерулонефрит, хронический пиелонефрит, диагностика несахарного диабета, гипертоническая болезнь.
NB! Анализ мочи по Зимницкому применяется для оценки функциональной способности почек.
Проведение исследования: мочу для исследования собирают на протяжении суток (24 ч), в том числе и в ночное время.
Для проведения пробы подготавливают 8 емкостей, на каждой из которых указывают фамилию и инициалы пациента, порядковый номер и интервал времени, за который мочу необходимо собирать в банку:
1. С 9 ч до 12 ч утра.
2. С 12 ч до 15 ч.
3. С 15 ч до 18 ч.
4. С 18 ч до 21 ч.
5. С 21 ч до 24 ч.
6. С 0 ч до 3 ч.
7. С 3 ч до 6 ч ночи.
8. С 6 ч до 9 ч утра. Утром (в первый день сбора) пациент опорожняет мочевой пузырь, причем эту первую утреннюю порцию мочи не собирают для исследования, а выливают. В дальнейшем в течение суток пациент последовательно собирает мочу в 8 банок. На протяжении каждого из восьми 3-часовых промежутков времени пациент мочится в отдельную банку. Если в течение трех часов у пациента нет позывов к мочеиспусканию, банку оставляют пустой. Наоборот, если банка оказывается заполненной до окончания 3-часового промежутка времени, больной мочится в дополнительную емкость (но не выливает мочу в унитаз!). Сбор мочи заканчивают в 9 ч утра следующих суток, после чего все банки, в том числе и дополнительные емкости, отправляют в лабораторию. В день проведения исследования необходимо так же измерять суточное количество выпитой и находящейся в пищевых продуктах жидкости.
Норма: плотность мочи (удельный вес) – 1,012– 1,025.
В лаборатории измеряют:
1. Количество мочи в каждой из 3-часовых порций.
2. Относительную плотность мочи в каждой порции.
3. Общий объем мочи (суточный диурез), сопоставляя его с объемом выпитой жидкости.
4. Объем мочи с 6 ч утра до 18 ч вечера (дневной диурез).
5. Объем мочи с 18 ч до 6 ч утра (ночной диурез).
В норме на протяжении суток отмечаются:
1. Значительные колебания объема мочи в отдельных порциях (от 50 до 250 мл).
2. Значительные колебания относительной плотности мочи: разница между максимальными и минимальными показателями должна составлять не менее 0,012–0,016 (например, от 1006 до 1020 или от 1010 до 1026 и т. д.).
3. Отчетливое (примерно двукратное) преобладание дневного диуреза над ночным.
Причины изменения нормальных показателей:
Плотность мочи зависит от концентрации растворенных в ней веществ (белка, глюкозы, мочевины, солей натрия и др.). Каждые 3 г/л белка повышают относительную плотность мочи на 0,001, а каждые 10 г/л глюкозы увеличивают цифру плотности на 0,004. Цифры плотности утренней мочи, равные или превышающие 1,018, свидетельствуют о сохранении концентрационной способности почек и исключают необходимость ее исследования с помощью специальных проб.
Очень высокие или низкие цифры плотности утренней мочи требуют выяснения причин, обусловивших эти изменения. Низкая относительная плотность связана с полиурией, а высокая, при объеме утренней мочи 200 мл и больше, чаще всего бывает при глюкозуриях.
Повышение относительной плотности выявляется при диабете (при глюкозурии), появлении белка в моче (нефротический синдром), олигурии.
Снижение относительной плотности характерно при несахарном диабете (1002–1006), приеме диуретиков, хронической почечной недостаточности.
Исследование мочи на определение психоактивных веществ1. Моча должна быть собрана в чистую посуду.
Примеси моющих средств и других веществ могут искажать результат.
1. Немедленно после сбора мочи емкость должна быть закрыта плотной крышкой, предотвращающей испарение и окисление.
2. Емкость необходимо доставить в лабораторию в течение дня. Если нет возможности сразу доставить мочу, то емкость с мочой следует хранить в холодильнике при 2–8 °C (но не более 36 часов).
NB! В образцах мочи следы наркотических веществ обнаруживаются более длительное время, чем в крови. Как правило, тест остается положительным в течение 4–6 дней после последнего приема наркотика. Указанные сроки являются приблизительными и сильно зависят от дозы принятого вещества, состояния работы почек и печени в организме конкретного человека, возраста и массы тела и от того, был ли прием однократным или вещество принималось в течение длительного времени.
Определение каннабиноидов в мочеNB! Однократное обнаружение соединения и/или его метаболитов в моче и его количество не дает диагностической информации о степени отравления организма, а только является индикатором факта приема наркотического вещества.
Определение каннабиноидов в моче (определение марихуаны) – метод выявления в моче веществ, обладающих наркотическим эффектом. Марихуана – устоявшееся название для группы препаратов, получаемых из растения Cannabis sativa (конопля индийская). Основными действующими веществами в марихуане являются каннабиноиды.
Показания к назначению анализа: подозрение на употребление марихуаны.
В норме каннабиноиды в моче не определяются. Причины изменения нормальных показателей:
• повышение содержания – употребление марихуаны (более 50 нг/мл[11]);
• отсутствие содержания:
– употребления марихуаны не было;
– анализ проведен в поздние сроки после последнего употребления марихуаны[12];
– концентрация каннабиноидов в моче ниже уровня чувствительности метода (менее 50 нг/мл).
Определение кокаина в мочеNB! При обоснованном подозрении на употребление марихуаны, но получении отрицательных результатов, анализ повторяют.
Определение кокаина в моче – метод выявления в моче кокаина и его производных, обладающих наркотическим эффектом.
Кокаин – один из сильнодействующих стимуляторов центральной нервной системы. После употребления кокаин быстро разлагается ферментами и его производные выводятся с мочой. Срок полувыведения кокаина составляет около 1 часа, а его метаболитов около 5 часов. Поэтому отсутствие самого кокаина в моче не является свидетельством отсутствия кокаиновой интоксикации. В этих случаях проводят определение его метаболитов в моче, которые выделяются с мочой еще в течение двух суток после употребления кокаина.
Показания к назначению анализа: подозрение на употребление кокаина.
В норме кокаин (и его производные) в моче не определяются.
Причины изменения нормальных показателей:
• повышение содержания выше 300 нг/мл – употребление кокаина;
• отсутствие кокаина (его метаболитов):
• приема препаратов не было;
• анализ проведен в поздние сроки (более двух дней) после последнего употребления кокаина;
• концентрация препаратов в моче ниже чувствительности метода (менее 300 нг/мл).
Определение амфетаминов в мочеОпределение метамфетамина в моче – метод определения в моче бета-фенилизопропиламина (амфетамина), вещества, обладающего стимулирующим действием на центральную нервную систему.
Амфетамин был синтезирован в 1887 году. С 1937 года в таблетированном виде он стал применяться для лечения нарколепсии. Пристрастие как к стимулятору широко стало проявляться с 50-х годов XX века у студентов и водителей машин, осуществляющих дальние перевозки.
В моче можно обнаружить в течение двух суток после последнего приема амфетаминов.
Показания к назначению анализа: подозрение на употребление амфетаминов.
В норме амфетамины в моче не определяются.
Причины изменения нормальных показателей:
• повышение содержания выше 300 нг/мл – употребление амфетамина и метамфетамина;
• отсутствие амфетамина:
– приема препаратов не было;
– анализ проведен в поздние сроки (более двух дней) после последнего употребления препаратов;
– концентрация препаратов в моче ниже чувствительности метода (менее 1000 нг/мл для амфетамина и менее 500 нг/мл для метамфетамина).
Определение опиатов в мочеОпределение опиатов в моче – метод выявления в моче героина и его производных.
Опиаты представляют собой группу химических веществ, извлекаемых из опиума. Опиум, в свою очередь, добывают из сока растения Papaver somniferum.
Среди многих алкалоидов, присутствующих в опии, три имеют клиническое применение: морфин, кодеин и папаверин.
Морфин и кодеин относятся к группе наркотических веществ. Наиболее опасным среди производных этой группы является героин.
Обычные пути введения опиатов – через рот, вдыхание, внутримышечно, подкожно и внутривенно.
Небольшое количество морфина выводится с мочой в неизмененном виде. Героин же не обнаруживается в моче, так как он быстро биоизменяется в морфин.
Показания к назначению анализа : подозрение на употребление героина и других опиатов.
В норме героин и другие опиаты в моче не определяются.
Причины изменения нормальных показателей:
• при употреблении морфина – повышение содержания выше 300 нг/мл;
• отсутствие морфина (его метаболитов):
– приема препаратов не было;
– анализ проведен в поздние сроки (более двух дней) после последнего употребления опиатов;
– концентрация препаратов в моче ниже чувствительности метода (менее 300 нг/мл).
Причины ложноположительных результатов : применение кодеина в лечебных целях (обнаружение морфина в моче в результате метаболизма кодеина в морфин).
