Исследование крови

Кровь, пожалуй, самая исследуемая и самая информативная из сред организма. На сегодняшний день более 60 % информации о пациенте дают показатели системы крови – проявления любого заболевания отражаются в первую очередь на обменных процессах в организме и на состоянии иммунного (антигенного) статуса.
Необходимо помнить, что точность получаемых при лабораторном исследовании результатов зависит не только от реактивов и аппаратуры, с которой работают специалисты лаборатории. Не менее важна подготовка пациента, время сдачи анализа и правильность забора материала.
Подготовка пациента к сдаче крови на анализОптимальным временем для исследования крови является утро, когда «просыпаются» все системы организма и активизируются обменные процессы.
Кровь для большинства исследований берут строго натощак, что означает наличие не менее 8 часов (а желательно – не менее 12) между последним приемом пищи и взятием крови. Сок, чай, кофе – тем более с сахаром – это тоже еда! Пить можно только воду, желательно – негазированную.
За 1–2 дня до исследования желательно исключить из рациона алкоголь (категорически!), жирное, жареное. Не менее 1 часа до сдачи крови необходимо воздержаться от курения.
Перед сдачей крови исключается физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение. 10–15 минут перед процедурой желательно отдохнуть и успокоиться. Не следует сдавать кровь сразу после рентгенологического и ультразвукового обследования, физиотерапевтических процедур, лечебной физкультуры, иглоукалывания (рефлексотерапии), массажа.
Желательно сдавать кровь до начала приема лекарственных препаратов или не ранее чем через 10–14 дней после их отмены. При приеме лекарств обязательно надо информировать об этом врача, назначавшего анализ!
NB! Для правильного сравнения результатов анализов на протяжении процесса лечения или определенного времени желательно сдавать их в одной лаборатории. Результаты, полученные в разных лабораториях, могут различаться – из-за используемых методик или оборудования.
Особенности сдачи крови на отдельные виды анализов указываются непосредственно при описании исследования.
Общий анализ кровиОбщий анализ крови включает в себя следующие данные:
• содержание гемоглобина (Hb);
• количество эритроцитов;
• количество лейкоцитов;
• лейкоцитарную формулу;
• количество тромбоцитов:
• СОЭ (скорость оседания эритроцитов – иногда еще можно услышать старое название реакция оседания эритроцитов РОЭ).
NB! Результаты общего анализа крови следует оценивать только в совокупности со всеми другими клиническими данными!
Гемоглобин
Обычно исследуют капиллярную кровь, которую получают путем укола иглой-скарификатором в мякоть IV пальца левой руки (реже – мочки уха) или венозную кровь из локтевой вены (при работе на автоматических анализаторах).
За идеальную норму принимают концентрацию гемоглобина в крови, равную 16,67 г%, или 166,7 г/л. Чаще используют дифференцированные по полу показатели:
• норма концентрации гемоглобина для женщин – 120,0–140,0 г/л;
• норма концентрации гемоглобина для мужчин – 130,0–160,0 г/л.
Расхождение результатов в пределах ± 3 г/л является нормальной погрешностью метода.
Причины изменения нормальных показателей:
• повышение концентрации гемоглобина – сгущение крови при обезвоживании, редко (29:100000) – эритремия (болезнь Вакеза), которая характеризуется избыточной выработкой нормальных эритроцитов, гранулоцитов и тромбоцитов;
• понижение концентрации гемоглобина – анемия (группа синдромов, общим моментом для которых является снижение концентрации гемоглобина в крови, чаще при одновременном уменьшении числа эритроцитов), задержка жидкости в организме (гипергидратация);
• изменение структуры гемоглобина – серповидно-клеточная анемия. При этой патологии специфическим признаком является приобретение эритроцитами серповидной формы при снижении парциального давления кислорода в окружающей среде. На этом основана и специальная диагностическая проба. Для обнаружения подобного явления создают венозный застой с гипоксией путем перетяжки пальца на 5 мин и затем под микроскопом исследуют изменение формы эритроцитов.
Количество эритроцитов
Норма:
• количество эритроцитов у мужчин – 4,0–5,5 ? 1012/л;
• количество эритроцитов у женщин – 3,7–4,7 ? 1012/л;
• количество эритроцитов у новорожденных – 3,9–5,5 ? 1012/л;
• количество эритроцитов у детей 3-месячного возраста – 2,7–4,9 ? 1012/л;
• количество эритроцитов у детей старше 2 лет – 4,2–4,7 ? 1012/л.
Причины изменения нормальных показателей:
• повышение количества эритроцитов – сгущение крови при обезвоживании, редко (29:100000) – эритремия (болезнь Вакеза), которая характеризуется избыточной выработкой нормальных эритроцитов, гранулоцитов и тромбоцитов, вторичный эритроцитоз (увеличение числа эритроцитов в единице объема крови), возникающий как ответ организма на кислородное голодание тканей, причиной которых может быть заболевания легких, пороки сердца, курение, пребывание в высокогорной местности;
• снижение количества эритроцитов – признак анемии;
• изменение размеров эритроцитов – микроцитоз (уменьшение) – редко, макроцитоз (увеличение) – при усиленном восстановлении крови (например, после кровопотери), недостатке витамина В12;
• изменение формы эритроцитов – при различных видах анемий (талассемия, гемолитическая анемия Минковского-Шоффара, серповидно-клеточная анемия).
Гематокрит
Гематокрит – это соотношение объема клеточных элементов крови к плазме. Для исследования берется или венозная кровь, или капиллярная собирается в специальный стеклянный капилляр, обработанный гепарином.
Норма:
• гематокрит мужчины – 41–53 %;
• гематокрит женщины – 36–46 %;
• гематокрит новорожденных – 54–68 %.
Причины изменения нормальных показателей:
• повышение гематокрита – потеря жидкости и сгущение крови при многократной рвоте или выраженной диарее (поносе), эритремия, обезвоживание, ожоговая болезнь, перитонит, новообразования почек, сопровождающиеся усиленным образованием эритропоэтина, поликистоз и гидронефроз почек;
• снижение гематокрита – кровопотеря, массивные травматические повреждения, голодание, разжижение крови (гемодилюция) в результате активного внутривенного введения жидкостей, беременность (особенно вторая половина), избыточное содержание белков в плазме крови (гиперпротеинемия).
Цветовой показатель
Цветовой показатель (ЦП) отражает среднее содержание гемоглобина в одном эритроците. Вычисляется делением концентрации гемоглобина (Hb) на число эритроцитов в одинаковом объеме крови (1 мкл).
NB! Имеет диагностическое значение только при наличии анемии .
В норме цветовой показатель колеблется от 0,86 до 1,1.
Причины изменения нормальных показателей:
• повышение цветового показателя – различные анемии (В12-дефицитная анемия, фолиеводефицитная анемия), полипоз желудка (влияющий на нормальное всасывание витамина В12 и фолиевой кислоты);
• снижение цветового показателя – железодефицитная анемия, анемия при беременности, анемия при свинцовом отравлении.
Количество ретикулоцитов
Ретикулоциты – молодые, «незрелые» эритроциты, их присутствие демонстрирует активность смены «поколений» красных клеток крови.
В норме количество ретикулоцитов в крови в среднем составляет 0,7 %, пределы нормальных параметров – от 0,2 до 1,2 %.
Причины изменения нормальных показателей:
• повышение количества ретикулоцитов – острая кровопотеря (ретикулоцитарный криз на 3–5 сутки), B12-дефицитная анемия ((ретикулоцитарный криз на 5–9 сутки после начала лечения), гемолитическая анемия, недостаток кислорода;
• снижение количества ретикулоцитов – апластическая анемия, гипопластическая анемия, дефицитарные анемии (недостаток железа, витамина B12, фолиевой кислоты), лучевая болезнь, лучевая терапия, лечение цитостатиками (лекарственные препараты, общим свойством которых является способность тормозить, угнетать или блокировать рост и размножение клеток, в том числе – опухолевых).
Количество лейкоцитов
Подсчет лейкоцитов производят либо методом подсчета в камере, либо с помощью электронных устройств.
В норме содержание лейкоцитов (всех видов – см. далее «Лейкоцитарная формула») в крови составляет 4–9 ? 109/л.
Причины изменения нормальных показателей:
• повышение количества лейкоцитов (лейкоцитоз):
– естественный (физиологический) лейкоцитоз (менее 10 ? 10 9 /л ) – при стрессовых эмоциональных реакциях, интенсивной мышечной работе, под действием холода, под влиянием солнечного света, после приема пищи, в предменструальный период, при беременности (особенно – в последние месяцы), при грудном кормлении, после некоторых физиотерапевтических процедур;
– умеренный лейкоцитоз (более 10 ? 10 9 /л ) – воспалительные процессы, гнойные процессы, инфекционные заболевания (кроме брюшного и сыпного тифа, кори, гриппа! ), инфаркт миокарда, кровоизлияние в мозг, действие адреналина и стероидных гормонов, травмы, лейкозы, уремия, злокачественные образования (опухоли);
– выраженный лейкоцитоз (до 70–80 ? ? 10 9 /л ) – сепсис;
– особо значительный лейкоцитоз (до 100 ? 10 9 /л ) – хронический лейкоз (в 98–100 % случаев), острый лейкоз (в 50–60 % случаев);
• снижение количества лейкоцитов (лейкопения[1]):
– под влиянием лекарственных препаратов: сульфаниламиды и некоторые антибиотики (например, левомицетин, хлорамфеникол), нестероидные противовоспалительные средства (НПВС – амидопирин, бутадион), препараты, угнетающие функцию щитовидной железы (тиреостатики), противоэпилептические препараты, антиспазматические препараты;
– при заболеваниях – малярия, краснуха, бруцеллез, грипп, сепсис, брюшной тиф, болезнь Аддисона-Бирмера (нарушение кровообразования при недостатке в организме витамина B12 – чаще всего на фоне алкоголизма), системные заболевания соединительной ткани (коллагенозы – например ревматизм или системная красная волчанка), вирусные заболевания, нарушение созревания лейкоцитов в костном мозге, лучевая болезнь и воздействие излучения, химическое повреждение костного мозга (бензол, мышьяк), метастазы в костный мозг.
Лейкоцитарная формула
Лейкоциты – «белая кровь» – являются центральным звеном иммунной системы. В связи с разностью выполняемых функций лейкоциты имеют разное строение и различную концентрацию в крови. Нейтрофилы (нейтрофильные гранулоциты) в зависимости от степени зрелости могут быть палочкоядерными (юными) и сегментоядерными (зрелыми).
Нейтрофилы и моноциты выполняют функцию фагоцитоза – поглощение и переваривание чужеродных клеток.
Эозинофилы принимают участие в аллергических реакциях немедленного типа. Сюда относятся: анафилактический шок, поллинозы (сенная лихорадка), крапивница, атоническая бронхиальная астма, отек Квинке, атонический дерматит (нейродермит), аллергический ринит.
Таблица № 1. Нормальные показатели «белой» крови
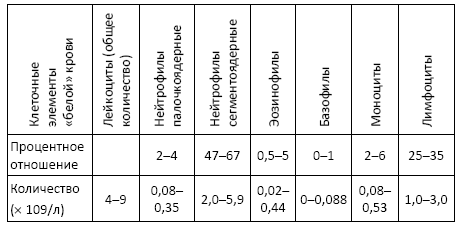
Базофилы принимают участие и в аллергических реакциях немедленного типа, и в аллергических реакциях замедленного типа. Аллергические реакции замедленного типа развиваются в организме через 1–2 суток после контакта с аллергеном. Этот тип реакции лежит в основе бронхиальной астмы, ринита, контактного дерматита, аутоиммунных заболеваний (демиелинизирующие заболевания нервной системы, поражения желез внутренней секреции и др.), а также туберкулеза, проказы, бруцеллеза, сифилиса и других инфекционных болезней.
Нейтрофилы, эозинофилы и базофилы вместе называются гранулоцитами, т. к. в них после окраски при исследовании под микроскопом видны гранулы.
Лимфоциты являются главным клеточным элементом иммунной системы организма.
Причины изменения нормальных показателей:
• повышение количества нейтрофилов – нейтрофилез (содержание нейтрофилов выше 6,0 ? 109/л): бактериальные инфекции, интоксикации и заболевания, протекающие с распадом ткани;
• появление незрелых нейтрофилов в крови (большое количество палочкоядерных, метамиелоцитов – «юных» клеток, промиелоцитов) – нейтрофильный «сдвиг влево» – определяет тяжесть течения заболевания , когда организм «бросает в бой» еще незрелые клетки иммунитета. Причины: ангины, острый аппендицит, холецистит, пневмонии (тяжелое течение), туберкулез, абсцесс легкого, гнойный менингит, дифтерия, сепсис;
• повышение количества эозинофилов – эозинофилия (содержание эозинофилов выше 0,4 ? ? 109/л): аллергия, внедрение чужеродных белков и других продуктов белкового происхождения, эндокардит Леффлера, узелковый периартериит, лимфогранулематоз;
• повышение количества базофилов – базофилия: хронический миелолейкоз, эритремия, хронический язвенный колит, некоторые кожные поражения;
• повышение количества моноцитов – моноцитоз (содержание моноцитов более 0,7 ? 109/л): хронический моноцитарный лейкоз, острая фаза легочного туберкулеза;
• повышение количества лимфоцитов – лимфоцитоз (содержание лимфоцитов выше 4,0 ? ? 109/л): вирусные и хронические бактериальные инфекции, инфекционный мононуклеоз, иногда – туберкулез, сифилис, бруцеллез;
• снижение количества гранулоцитов – агранулоцитоз (резкое снижение содержания гранулоцитов менее 0,75 ? 109/л): ведет к снижению сопротивляемости организма и развитию бактериальных осложнений:
• миелотоксический агранулоцитоз – при приеме цитостатических препаратов. Миелотоксическому агранулоцитозу свойственно сочетание уменьшения количества лейкоцитов со снижением количества тромбоцитов (см.) и клеток «красной крови», т. е. панцитопения;
• иммунный агранулоцитоз – может быть гаптеновый (за счет прекращения созревания гранулоцитов в костном мозге), аутоиммунный – при системной красной волчанке и других аутоиммунных заболеваниях, изоиммунный – у новорожденных в результате переливаний крови или иммунного конфликта между кровью матери и ребенка;
• снижение количества эозинофилов – эозинопения (менее 0,2 ? 109/л): введение адренокортикотропного гормона (АКТГ), синдром Кушинга (совокупность признаков и симптомов, возникающих при чрезмерном повышении уровня стероидных гормонов надпочечников, главным образом кортизола), стрессовые ситуации;
• снижение количества лимфоцитов – лимфоцитопения (менее 1,4 ? 109/л у детей, менее 1,0 ? ? 109/л – у взрослых): у детей связана с нарушением функции вилочковой железы, у взрослых – лимфогранулематоз, туберкулез лимфатических узлов, системная красная волчанка, острая лучевая болезнь (острый радиационный синдром), стресс.
Количество тромбоцитов
Тромбоциты – кровяные клетки, основной функцией которых является обеспечение процесса свертывания крови.
Норма: 180–320 ? 109/л.
Причины изменения нормальных показателей:
• повышение количества тромбоцитов (тромбоцитоз):
– умеренный тромбоцитоз (до 500–700 ? 109/л) – кровопотери, удаление селезенки, ряд хронических воспалительных заболеваний (ревматоидный артрит, туберкулез, остеомиелит, колит, энтерит), острые инфекции, лейкозы, прием адреналина, винкристина, железодефицитная анемия;
– выраженный тромбоцитоз (до 800–2000 ? 109/л) – чаще всего свидетельствует о тяжелых заболеваниях крови, требующих срочного обращения к врачу!
• снижение количества тромбоцитов (тромбоцитопения):
– умеренная тромбоцитопения (до 100–180 ? 109/л) – алкоголь, дефицитарные анемии, беременность, заболевания печени, лекарственные препараты (анальгин, гепарин, нитроглицерин, резерпин, витамин К, мочегонные препараты, цитостатики, антибиотики), недоношенность, синдром диссеминированного внутрисосудистого свертывания (хронический ДВС-синдром), системная красная волчанка, системные васкулиты, сердечная недостаточность, эклампсия;
– резкая тромбоцитопения (до 60–80 ? 109/л) – системная красная волчанка, тяжелое течение ДВС-синдрома, острые лейкозы, гемолитическая болезнь новорожденных;
– выраженная тромбоцитопения (менее 20–30 ? 109/л) – угрожающая ситуация! Причины: острая лучевая болезнь, острый лейкоз, передозировка цитостатиков.
NB! Срочно требуется проведение интенсивной терапии в условиях медицинского стационара!
Скорость оседания эритроцитов
Скорость оседания эритроцитов – неспецифический индикатор состояния организма. Определяется при заборе капиллярной крови. Скорость оседания эритроцитов в норме меняется в зависимости от возраста и пола.
Норма:
• СОЭ у новорожденных – 0–2 мм/ч;
• СОЭ у младенцев до 6 месяцев – 12–17 мм/ч;
• СОЭ у детей – 1–8 мм/ч;
• СОЭ у мужчин 1–10 мм/ч:
– до 60 лет – до 8 мм/ч;
– старше 60 лет – до 15 мм/ч;
• СОЭ у женщин 2–15 мм/ч:
– до 60 лет – до 12 мм/ч;
– старше 60 лет – до 20 мм/ч.
Причины изменения нормальных показателей:
• повышение СОЭ – физиологическое – после приема пищи (до 25 мм/ч), при беременности (до 45 мм/ч);
• повышение СОЭ – патологическое – при воспалительных процессах в организме и состояниях, сопровождающихся интоксикацией (так как реакция неспецифическая, то практически любое воспаление в организме приводит к увеличению СОЭ), а также состояниях, сопровождающихся распадом соединительной ткани, гибелью тканей (некрозом), опухолевыми изменениями, иммунными нарушениями. Кроме того – отравления (свинец, мышьяк), влияние лекарственных препаратов (морфин, декстран, метилдофа, витамин D);
• снижение СОЭ – эритремия и эритроцитоз, хроническая недостаточность кровообращения, повышение уровня желчных кислот и билирубина в крови.
Особенности общего анализа крови при беременности
• Снижается гемоглобин. При беременности это нормальное физиологическое явление. В связи с увеличением объема кровеносного русла (мать
+ ребенок) увеличивается общий объем крови, а прирост количества клеток крови отстает от этого процесса, что приводит к разжижению крови. Этот же механизм снижает вязкость крови, что улучшает плацентарное кровообращение.
NB! В связи с изменением вязкости крови могут выявляться физиологические шумы в сердце.
• Изменяется лейкоцитарная формула – повышение количества лейкоцитов до 8–10 ? 109/л (нормально для беременности!), снижается количество лимфоцитов до 19–21 % (нормально для беременности!), выявляется «сдвиг влево» за счет увеличения количества палочкоядерных (юных) нейтрофилов, что является признаком стимуляции кроветворения.
• Увеличение СОЭ при беременности обычно не указывает на воспалительный процесс, а происходит из-за изменения соотношений различных белковых факторов в плазме крови.
Биохимический анализ кровиБиохимический анализ крови – метод лабораторной диагностики, позволяющий оценить работу многих внутренних органов. Стандартный биохимический анализ крови включает определение ряда показателей, отражающих состояние белкового, углеводного, липидного и минерального обмена, а также активность некоторых ключевых ферментов сыворотки крови. Кроме того, биохимический анализ крови покажет, каких микроэлементов не хватает в организме.
Особенности подготовки пациента к сдаче крови на анализ
Для проведения биохимического анализа берется кровь из локтевой вены (обычно) в объеме 5–8 мл. Рекомендуется сдавать анализ утром и строго натощак – т. е. как и другие анализы крови. Однако:
• липопротеиды (см. далее) и холестерин (см. далее) рекомендуется определять после 12–14 часового голодания. За 2 недели до исследования необходимо прекратить прием препаратов, понижающих уровень липидов в крови;
• мочевая кислота определяется на фоне диеты: в 3–4 предшествующих исследованию дня необходимо отказаться от употребления в пищу печени и почек, максимально ограничить мясо, рыбу, кофе, чай. В это же время противопоказаны физические нагрузки.
Белки и аминокислоты
Общий белок
Общий белок – показатель, характеризующий общее количество белков в плазме (сыворотке) крови (вместе альбуминов и глобулинов).
Норма:
• общий белок сыворотки крови у новорожденных до 1 месяца – 46,0–68,0 г/л;
• общий белок сыворотки крови у детей от 1 до 12 месяцев – 48,0–76,0 г/л;
• общий белок сыворотки крови у детей 1–16 лет – 60,0–80, г/л;
• общий белок сыворотки крови у взрослых – 65,0–85,0 г/л.
NB! На содержание белка в сыворотке крови влияет положение тела и физическая активность. При изменении горизонтального положения тела на вертикальное содержание белка увеличивается на 10 % за 30 минут, при активной физической работе – увеличение до 10 %. Пережатие сосудов во время взятия крови и «работа рукой» могут также вызвать повышение уровня общего белка.
Причины изменения нормальных показателей:
• повышение концентрации общего белка в сыворотке крови:
– абсолютное (не связанное с нарушением водного баланса) – встречается редко: миеломная болезнь (до 120 г/л), хронический полиартрит, активный хронический гепатит, цирроз печени и др. (болезнь Вальденстрема, болезнь Ходжкина, «болезнь тяжелых цепей»);
– относительное (т. е. вызванное уменьшением содержания воды в русле крови): усиленное потоотделение (например при жаре), ожоговая болезнь, перитонит, непроходимость кишечника, неукротимая рвота, понос, несахарный диабет, нефрит;
– снижение концентрации общего белка в сыворотке крови:
? абсолютное (при недостаточном поступлении или синтезе белка в организме): голодание, недоедание, нарушение функций желудочно-кишечного тракта, подавление синтеза белка в печени (гепатиты, циррозы, отравления), врожденные нарушения синтеза белков крови (анальбуминемия, болезнь Вильсона-Коновалова), повышенный распад белков в организме (новообразования, обширные ожоги), повышенная функция щитовидной железы, выделение белка с мочой (см.) при заболеваниях почек, длительное лечение кортикостероидами, кровотечения;
? относительное (связанное с изменением объема воды в кровеносном русле – «разведением» крови): прекращение отделения мочи, внутривенное введение больших количеств глюкозы, повышенная секреция антидиуретического гормона гипоталамуса;
? физиологическое – у женщин в последние месяцы беременности и при грудном кормлении.
Альбумин
Молекулы альбумина принимают участие в связывании воды, поэтому падение этого показателя ниже 30 г/л вызывает образование отеков.
Норма содержания альбумина в сыворотке крови 35–55 г/л.
Причины изменения нормальных показателей:
• повышение концентрации альбумина в сыворотке крови – практически не встречается и связано со снижением содержания воды в плазме крови;
• снижение концентрации альбумина в сыворотке крови – недостаточное поступление белка с продуктами питания (голодание, недоедание), нарушение всасывания белка в желудочно-кишечном тракте (энтериты, оперативное удаление части желудка и кишечника), пониженный синтез альбумина в печени (токсические поражения печени, цирроз печени), повышенные потери белка (язвенный колит, перитонит, обширные ожоги), поражение почек (нефротический синдром с наличием белка в моче).
Белковые фракции
Белковые фракции (SPE, Serum Protein Electrophoresis) – количественное соотношение фракций общего белка крови, отражающее физиологические и патологические изменения состояния организма.
Показания к назначению анализа: инфекции, системные заболевания соединительной ткани, онкологические заболевания, нарушения питания и синдром мальабсорбции.
Норма:
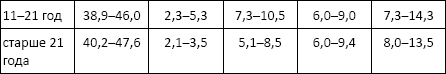
Возможна выдача результатов в процентном отношении, которое определяется по следующей формуле:
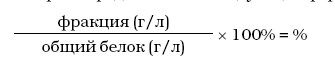
Причины изменения нормальных показателей:
• повышение концентрации:
– альбумина – обезвоживание, шок;
– фракции ?1-глобулинов (в основном за счет ?1-антитрипсина) – патология печени, инфекции, системные заболевания соединительной ткани, опухоли, травмы и хирургические вмешательства, беременность (3-й триместр), приём андрогенов;
– фракции ?2-глобулинов:
1. повышение ?2-макроглобулина: нефротический синдром, гепатит, цирроз печени, прием эстрогенов и пероральных контрацептивов, хронический воспалительный процесс, беременность;
2. повышение гаптоглобина: воспалительный процесс, злокачественные опухоли, некроз тканей;
– фракции ?-глобулинов: моноклональные гаммапатии, приём эстрогенов, железодефицитная анемия (повышение трансферрина), беременность, механическая желтуха, миелома (IgA-тип);
– фракции ?-глобулинов: хронический активный гепатит, цирроз печени, хронические инфекции, паразитарные поражения, саркоидоз, аутоиммунные заболевания (ревматоидный артрит, системная красная волчанка), миелома, лимфома, макроглобулинемия Вальденстрема;
• снижение концентрации:
– альбумина – нарушения питания, синдром мальабсорбции, болезни печени и почек, опухоли, системные заболевания соединительной ткани, ожоги, избыток жидкости в организме, кровотечения, беременность;
– фракции ?1-глобулинов (в основном за счет ?1-антитрипсина): наследственный дефицит ?1-антитрипсина, болезнь острова Танжер[2];
– фракции ?2-глобулинов:
1. снижение ?2-макроглобулина: панкреатит, ожоги, травмы;
2. снижение гаптоглобина: гемолиз различной этиологии, панкреатит, саркоидоз;
– фракции ?-глобулинов: дефицит IgA;
– фракции ?-глобулинов: иммунодефицитные состояния, прием глюкокортикоидов, плазмаферез, беременность.
С-реактивный белок
C-реактивный белок (СРБ) – индикатор острой фазы воспалительного процесса, самый чувствительный и самый быстрый индикатор повреждения тканей. C-реактивный белок чаще всего сравнивают с СОЭ (скоростью оседания эритроцитов). Оба показателя резко возрастают в начале заболевания, но СРБ появляется и исчезает раньше, чем изменяется СОЭ. При успешном лечении уровень СРБ снижается в течение последующих дней, нормализуясь на 6–10-е сутки, в то время как СОЭ снижается только спустя 2–4 недели.
Норма:
• в норме обычными методами в крови взрослых не обнаруживается;
• у новорожденных менее 15,0 мг/л.
Причины изменения нормальных показателей:
• повышение содержания C-реактивного белка в сыворотке крови – воспаление, некроз, травмы и опухоли, паразитарные инфекции.
NB! За последние несколько лет в практику внедрены высокочувствительные методы определения СРБ, определяющие концентрации менее 0,5 мг/л. Такая чувствительность может улавливать изменение СРБ не только в условиях острого, но и хронического, низкой степени выраженности, воспаления. Рядом научных работ доказано, что повышение СРБ даже в интервале концентраций менее 10 мг/л у кажущихся здоровыми людей говорит о повышенном риске развития атеросклероза, а также первого инфаркта миокарда, тромбоэмболий.
Ревматоидный фактор
Ревматоидный фактор определяется у больных ревматоидным артритом, а также у больных с другими формами воспалительной патологии.
В норме ревматоидный фактор в крови обычными методами не обнаруживается.
Причины изменения нормальных показателей:
• обнаружение ревматоидного фактора – ревматоидный артрит, системная красная волчанка, синдром Шегрена, болезнь Вальденстрема, Felty-синдром и Still-синдром (особые формы ревматоидного артрита).
Гликолизированный гемоглобин
Гликолизированный гемоглобин (HbAlc) – используется как показатель риска развития осложнений сахарного диабета. В соответствии с рекомендациями ВОЗ этот тест признан оптимальным и необходимым для контроля за качеством лечения диабета.
Кровь на анализ берется из вены.
Норма: 5,5–8 % общего содержания гемоглобина.
Причины изменения нормальных показателей:
• повышение концентрации HbAlc – при сахарном диабете (ниже 6 % – отсутствие нарушений углеводного обмена, 6–8 % – хорошо компенсированный диабет, 8–10 % – достаточно хорошо компенсированный диабет, 10–12 % – частично компенсированный сахарный диабет, более 12 % – некомпенсированный сахарный диабет);
• снижение концентрации HbAlc – активный синтез гемоглобина, восстановление крови после кровопотери, распад клеток крови (гемолиз).
NB! Результаты могут быть ложно истолкованы при любых состояниях, влияющих на средний срок жизни эритроцитов крови. Кровотечения, или гемолиз, вызывают ложное снижение результата; переливания крови искажают результат; при железодефицитной анемии наблюдается ложное повышение результата.
Гомоцистеин
Гомоцистеин – аминокислота, которая образуется в организме (в пище она не содержится) в процессе метаболизма аминокислоты метионина, связанного с обменом серы. Метионином богаты продукты животного происхождения, прежде всего мясо, молочные продукты (особенно творог), яйца.
Показания к назначению анализа: определение риска сердечно-сосудистых заболеваний[3], сахарный диабет, старческое слабоумие и болезнь Альцгеймера.
Норма:
• мужчины: 6,26–15,01 мкмоль/л;
• женщины: 4,6–12,44 мкмоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – псориаз, генетические дефекты ферментов, участвующих в обмене гомоцистеина (редко), снижение функции щитовидной железы, дефицит фолиевой кислоты, витамина B6 и витамина B12, курение, алкоголизм, кофе (кофеин), почечная недостаточность;
– прием лекарственных препаратов – циклоспорин, сульфасалазин, метотрексат, карбамазепин, фенитоин, 6-азауридин, закись азота;
• снижение концентрации – рассеянный склероз.
Железосвязывающая способность сыворотки (ЖСС), или общий трансферрин
Особенности подготовки к исследованию: в течение недели перед сдачей анализа не принимать препараты железа, за 1–2 дня до сдачи крови необходимо ограничить прием жирной пищи.
Норма:
• мужчины – 45–75 мкмоль/л (2500–4000 мкг/л);
• женщины – 40–70 мкмоль/л (2000–3500 мкг/л).
Нормальное насыщение трансферрина железом: у мужчин – 25,6–48,6 %, у женщин – 25,5–47,6 %. Физиологическое изменение ЖСС происходит при нормально протекающей беременности (увеличение до 4500 мкг/л). У здоровых детей ЖСС снижается сразу после рождения, затем повышается.
Причины изменения нормальных показателей:
• повышение ЖСС – железодефицитная анемия, прием пероральных контрацептивов, поражения печени (цирроз, гепатиты), частые переливания крови;
• снижение ЖСС – снижение общего белка в плазме крови (голодание, нефротический синдром), дефицит железа в организме, хронические инфекции.
Миоглобин
Миоглобин – «гемоглобин мышц», принимает участие в тканевом дыхании. Исследуется свежеполученная сыворотка крови или плазма, реже – моча.
Норма (в крови):
• у мужчин – 19–92 мкг/л;
• у женщин – 12–76 мкг/л.
Содержание миоглобина в моче в норме менее 20 мкг/л.
Причины изменения нормальных показателей:
• повышение содержания миоглобина в сыворотке (плазме) крови – инфаркт миокарда, перенапряжение скелетных мышц, травмы, судороги, электроимпульсная терапия, воспаления мышечной ткани, ожоги;
• снижение содержания миоглобина в сыворотке (плазме) крови – ревматоидный артрит, миастения;
• повышение содержания миоглобина в моче – повреждение скелетной мускулатуры или сердечной мышцы, ожоги, физическое перенапряжение, отравление алкоголем, отравление некоторыми сортами рыб, синдром длительного сдавливания, поражение почек.
NB! Концентрация миоглобина в моче зависит от функции почек.
Остеокальцин
Остеокальцин (Osteocalcin, Bone Gla protein, BGP) – чувствительный маркёр обмена в костной ткани.
Показания к назначению анализа: диагностика остеопороза.
Норма:
• мужчины: 12,0–52,1 нг/мл;
• женщины:
• пременопауза 6,5–42,3 нг/мл;
• постменопауза 5,4–59,1 нг/мл.
Причины изменения нормальных показателей:
• повышение концентрации – болезнь Педжета, быстрый рост у подростков, диффузный токсический зоб, метастазы опухолей в кости, размягчение костей, постменопаузальный остеопороз, хроническая почечная недостаточность;
• снижение концентрации – беременность, гиперкортицизм (болезнь и синдром Иценко-Кушинга), гипопаратиреоз, дефицит соматотропина, цирроз печени, терапия глюкокортикоидами.
Ферритин
Ферритин – самый информативный индикатор запасов железа в организме, основная форма депонированного железа.
Показания к назначению анализа: дифференциальная диагностика анемий, опухоли, хронические инфекционные и воспалительные заболевания, подозрение на гемохроматоз.
Норма:
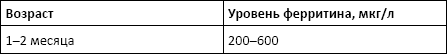
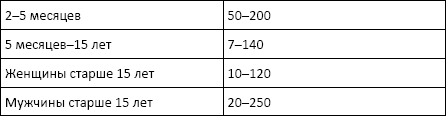
Причины изменения нормальных показателей:
• повышение концентрации – голодание; избыток железа при гемохроматозе; лимфогранулематоз; острые и хронические инфекционные воспалительные заболевания (остеомиелит, легочные инфекции, ожоги, системная красная волчанка, ревматоидный артрит, другие системные заболевания соединительной ткани); острый лейкоз; патология печени (в т. ч. алкогольный гепатит); прием пероральных контрацептивов, опухоли молочной железы;
• снижение концентрации – дефицит железа (железодефицитная анемия); целиакия.
Ферменты
Аминотрансферазы (АЛТ, АСТ)
Аминотрансферазы – аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ). АЛТ присутствует в очень больших количествах в печени и почках, в меньших – в скелетных мышцах и сердце. ACT распределена во всех тканях тела. Наибольшая активность имеется в печени, сердце, скелетных мышцах и эритроцитах.
Норма:
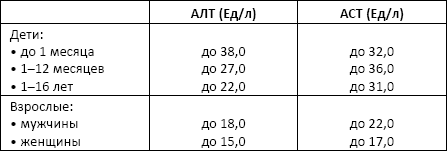
Причины изменения нормальных показателей:
• повышение активности – физиологическое – при повышенной физической нагрузке;
• – прием лекарственных препаратов: аскорбиновая кислота, кодеин, морфий, эритромицин, гентамицин, линкомицин, холинергические препараты;
• повышение активности – патологическое – острый вирусный гепатит (АСТ до 150–1000 Ед/л, АЛТ до 300–1000 Ед/л), хронический гепатит, цирроз печени, опухоли печени и метастазы в печень, инфекционный мононуклеоз, инфаркт миокарда (при этом активность АСТ выше, чем активность АЛТ), легочная эмболия, опоясывающий лишай (Herpes zoster), полиомиелит, малярия, лептоспироз;
• снижение активности – снижение содержания в организме витамина B6, повторные процедуры гемодиализа, почечная недостаточность, беременность.
Гамма-глутамилтрансфераза
Гамма-глутамилтрансфераза или гамма-глутамилтранспептидаза (гамма-ГТ, ГГТ, GGT, Gamma glutamyl transferase) – фермент, участвующий в обмене аминокислот. Анализ ГГТ применяется в диагностике заболеваний печени и других органов желудочно-кишечного тракта.
Норма:
• для мужчин – до 32 Ед/л;
• для женщин – до 49 Ед/л.
Причины изменения нормальных показателей:
• повышение активности ГГТ – в основном при заболеваниях печени и желчевыводящих путей, при алкогольной интоксикации и хроническом алкоголизме, при приеме эстрогенов, пероральных контрацептивов;
• снижение активности ГГТ – при циррозе печени.
Амилаза
Амилаза (?-амилаза) – фермент, ответственный за разложение крахмала до мальтозы. В организме человека ?-амилаза содержится в различных органах и тканях.
Норма: 3,3–8,9 мг/(с х л).
Причины изменения нормальных показателей:
• повышение активности – острый панкреатит, вирусный гепатит, эпидемический паротит («свинка»), лекарственные препараты – кортикостероиды, салицилаты, тетрациклин;
• снижение активности – гепатиты, токсикозы беременных, недостаточная функция поджелудочной железы.
Амилаза панкреатическая
Амилаза панкреатическая – фермент, секретирующийся клетками поджелудочной железы.
Норма:
• мужчины – до 50 Ед/л;
• женщины – до 50 Ед/л;
• беременность от 1-й до 40-й недели – до 50 Ед/л.
Причины изменения нормальных показателей:
• повышение активности – панкреатит (обычно – острый), прием алкоголя, лекарственных препаратов – глюкокортикоидов, пероральных контрацептивов, наркотических средств, мочегонных препаратов, реже – острая хирургическая патология, протекающая с перитонитом;
• снижение активности – недостаточность поджелудочной железы, при хроническом панкреатите и тяжелых формах острого панкреатита – неблагоприятный признак.
Лактат
Лактат (лактатдегидрогеназа, ЛДГ) – фермент, участвующий в процессе окисления глюкозы и образовании молочной кислоты. ЛДГ содержится почти во всех органах и тканях человека, особенно много его в мышцах.
При полноценном снабжении тканей кислородом соль молочной кислоты (лактат) не разрушается и выводится. В условиях недостатка кислорода – накапливается, вызывает чувство мышечной усталости, нарушает процесс тканевого дыхания.
Анализ биохимии крови на ЛДГ проводят для диагностики заболеваний миокарда (сердечной мышцы), печени, опухолевых заболеваний.
Норма:
• дети до 1 месяца – 150–785 Ед/л;
• дети 1–6 месяцев – 160–435 Ед/л;
• дети 7–12 месяцев – 145–365 Ед/л;
• дети 1–2 лет – 86–305 Ед/л;
• дети 3–16 лет – 100–290 Ед/л;
• взрослые – 120–240 Ед/л;
• беременность 1–40-я неделя – до 240 Ед/л.
Причины изменения нормальных показателей:
• повышение активности – заболевания печени (вирусный и токсический гепатит, желтуха, цирроз печени), инфаркт миокарда и инфаркт легкого, заболевания кровеносной системы (анемия, острый лейкоз), травмы скелетных мышц, острый панкреатит, заболевания почек (гломерулонефрит, пиелонефрит), злокачественные опухоли различных органов, недостаточное снабжение кислородом тканей (кровотечение, сердечная недостаточность, дыхательная недостаточность, анемия);
• повышение активности происходит также при беременности, у новорожденных и при физической нагрузке, после приема алкоголя и некоторых лекарственных веществ (кофеин, инсулин, аспирин);
• снижение активности ЛДГ диагностического значения не имеет.
Креатинкиназа
Креатинкиназа (креатинфосфокиназа) – фермент, содержащийся в скелетных мышцах, реже – в гладких мышцах (матке, ЖКТ) и головном мозге. Поэтому определение креатинфосфокиназы крови широко применяется в ранней диагностике инфаркта миокарда.
Норма:
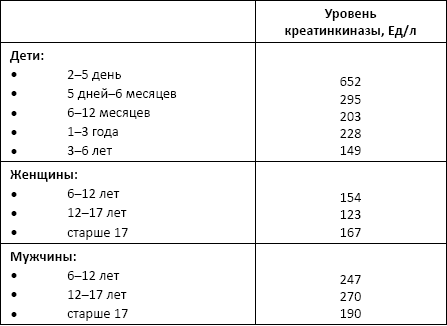
Причины изменения нормальных показателей:
• повышение активности – инфаркт миокарда, миокардит, миокардиодистрофия, сердечная недостаточность, столбняк, гипотиреоз, «белая горячка» (алкогольный делирий), опухоли мочевого пузыря, молочной железы, кишечника, легкого, простаты, печени;
• снижение активности – при уменьшении мышечной массы и малоподвижном образе жизни.
Фосфатаза щелочная
Биохимический анализ крови на щелочную фосфатазу проводят для диагностики заболеваний костной системы, печени, желчевыводящих путей и почек.
Норма щелочной фосфатазы в крови:
• женщины – до 240 Ед/л;
• мужчины – до 270 Ед/л;
• у детей показатели выше (до 600 Ед/л) в связи с активным процессом роста костей.
Причины изменения нормальных показателей:
• повышение активности – в случае застоя желчи при заболеваниях печени, поражения печени, вызванные лекарствами (хлорпромазин, метилтестостерон), заболевания костей, заболевания паращитовидных желез, рахит, воздействие лекарственных препаратов (сульфаниламиды, бутадион, эритромицин, тетрациклин, линкомицин, новокаинамид, пероральные контрацептивы, передозировка аскорбиновой кислоты);
• повышение активности физиологическое – в последнем триместре беременности и после менопаузы;
• снижение активности – гипотиреоз, нарушения роста костей, недостаток цинка, магния, витамина В12 или C (цинга) в пище, анемии. Во время беременности снижение активности щелочной фосфатазы происходит при недостаточности развития плаценты.
Липаза
Определение липазы составляет основу диагностики панкреатита одновременно с анализом уровня ?-амилазы в крови. При остром панкреатите уровень липазы в крови увеличивается через несколько часов после острого приступа до 200 раз.
Норма липазы для взрослых – от 0 до 190 Ед/мл.
Причины изменения нормальных показателей:
• повышение активности – панкреатиты любого происхождения, перитонит, ожирение, сахарный диабет, подагра, прием барбитуратов;
• снижение активности – онкологические заболевания (кроме рака поджелудочной железы) , избыток жиров в питании.
Холинэстераза
Показания к назначению анализа:
• подозрение на отравление фосфорорганическими инсектицидами (например дихлофос и другие);
• оценка функций печени при имеющейся печеночной патологии;
• оценка риска осложнений при хирургических вмешательствах, исследование чувствительности пациента к действию миорелаксантов (при общем наркозе).
Норма: 5300–12900 Ед/л.
Причины изменения нормальных показателей:
• повышение активности – алкоголизм, артериальная гипертония, маниакально-депрессивный психоз, нефроз, ожирение, рак молочной железы, сахарный диабет, столбняк;
• повышение активности может происходить на начальных сроках беременности;
• снижение активности – заболевания печени (цирроз, гепатит, метастатический рак печени), инфаркт миокарда, острое отравление инсектицидами, онкологические заболевания;
• снижение активности может происходить на поздних сроках беременности, после хирургических вмешательств и при применении некоторых лекарственных препаратов (пероральные контрацептивы, анаболические стероиды, глюкокортикоиды).
С-пептид
С-пептид (Insulin C-peptide, Connecting peptide) – это фрагмент молекулы проинсулина, в результате отщепления которого образуется инсулин.
Показания к назначению анализа: диагностика сахарного диабета.
Норма:
• в сыворотке крови – 0,7–4,0 нг/л;
• в моче – 15,5–28,0 нг/л.
Причины изменения нормальных показателей:
• повышение показателей – опухоль, продуцирующая инсулин, обострение хронического панкреатита, избыточный синтез инсулина;
• снижение показателей – сахарный диабет I типа, снижение содержания инсулина в крови вследствие воспалительного процесса (краснуха), стрессовая реакция, избыточное введение инсулина.
Липиды
Общий холестерин
Холестерин – важнейший компонент жирового обмена человеческого организма.
Роль холестерина в организме:
• холестерин используется для построения мембран клеток,
• в печени холестерин – предшественник желчи,
• холестерин участвует в синтезе половых гормонов (мужских и женских) и витамина D.
Холестерин в крови содержится в следующих формах:
• общий холестерин,
• холестерин липопротеинов низкой плотности (ЛПНП),
• холестерин липопротеидов высокой плотности (ЛПВП).
Норма:
• холестерин общий в крови – 3,6–5,2 ммоль/л (рекомендуемые значения – менее 5,2, пограничные – 5,2–6,5, повышенные – более 6,5).
Причины изменения нормальных показателей:
• повышение концентрации – атеросклероз, алкоголизм, снижение функции щитовидной железы, заболевания печени, заболевания почек, заболевания поджелудочной железы, сахарный диабет, подагра, ожирение;
• снижение концентрации – острые инфекционные заболевания, сепсис, повышенная функция щитовидной железы, хроническая сердечная недостаточность;
• снижение концентрации – при диете, бедной твердыми жирами и холестерином, при приеме лекарственных препаратов (эстрогены).
NB! Для того чтобы лучше понимать результаты обследования на холестерин, полезно знать, какая его часть относится к ЛПВП и какая – к ЛПНП (см. далее).
Холестерин ЛПВП
Холестерин высокой плотности обладает защитными свойствами в отношения развития атеросклероза, его содержание является «тонким» критерием, отражающим состояние жирового обмена в организме.
Норма:
• холестерин ЛПВП – 0,9–1,9 ммоль/л (снижение с 0,9 до 0,78 в три раза повышает риск развития атеросклероза).
Причины изменения нормальных показателей:
• повышение концентрации – при большой и регулярной физической активности, под влиянием лекарств, снижающих общий уровень содержания липидов, при алкоголизме, воздействии пестицидов и пероральных контрацептивов;
• снижение концентрации – атеросклероз, инфаркт миокарда, сахарный диабет, острые инфекции, язвенная болезнь желудка;
• снижение концентрации сопровождает факторы риска ишемической болезни сердца: малоподвижный образ жизни, курение, ожирение, повышение артериального давления.
Холестерин ЛПНП
Появляется в крови в случае формирования нарушений обмена, предрасполагающих к развитию атеросклероза.
Норма:
• холестерин ЛПНП – менее 3,5 ммоль/л (рекомендуемые значения – ниже 3,5, повышенные – 3,5–4,0, высокие – более 4,0).
Причины изменения нормальных показателей:
• повышение концентрации – ожирение, заболевания печени, снижение функции щитовидной железы, прием лекарств (бета-блокаторы, мочегонные препараты, пероральные контрацептивы, кортикостероиды, андрогены), алкоголизм;
• снижение концентрации – голодание, злокачественные новообразования, заболевания легких, повышенная функция щитовидной железы, анемии, обширные ожоги.
Триглицериды
В клинической практике исследование триглицеридов проводится для классификации врожденных и приобретенных нарушений жирового обмена, а также для выявления факторов риска атеросклероза и ишемической болезни сердца.
Норма: менее 1,7 ммоль/л (пограничные значения – 1,7–2,25 ммоль/л, высокие – 2,26–5,64 ммоль/л, очень высокие – более 5,65 ммоль/л).
Причины изменения нормальных показателей:
• повышение концентрации – наследственные (семейные) нарушения жирового обмена, ишемическая болезнь сердца, атеросклероз, инфаркт миокарда, гипертоническая болезнь, ожирение, сахарный диабет, снижение функции щитовидной железы,
• прием лекарственных препаратов (бета-блокаторы, пероральные контрацептивы, мочегонные препараты), беременность;
• снижение концентрации – повышение функции щитовидной железы, хронические заболевания легких, недостаточность питания, прием лекарственных препаратов (холестирамин, гепарин, аскорбиновая кислота, пероральные контрацептивы прогестинового типа).
Углеводы
Глюкоза крови
Показания к назначению анализа: сахарный диабет I и II типа, болезни щитовидной железы, надпочечников, гипофиза, заболевания печени, определение толерантности к глюкозе у лиц из групп риска развития сахарного диабета, ожирение.
Норма:
• до 14 лет – 3,33–5,55 ммоль/л;
• 14–60 лет – 3,89–5,83 ммоль/л;
• 60–70 лет – 4,44–6,38 ммоль/л;
• более 70 лет – 4,61–6,10 ммоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – сахарный диабет у взрослых и детей, физиологическая гипергликемия (умеренная физическая нагрузка, сильные эмоции, стресс, курение, выброс адреналина при инъекции), заболевания желез внутренней секреции (феохромоцитома, тиреотоксикоз, акромегалия, гигантизм, синдром Кушинга), заболевания поджелудочной железы (острый и хронический панкреатит, панкреатит при эпидемическом паротите, муковисцидозе, гемохроматозе, опухоли поджелудочной железы), заболевания печени и почек, кровоизлияние в мозг, инфаркт миокарда, прием лекарственных препаратов (мочегонные препараты, кофеин, женские половые гормоны, глюкокортикоиды);
• снижение концентрации – заболевания поджелудочной железы (гиперплазия, аденома или карцинома бета-клеток островков Лангерганса, недостаточность альфа-клеток островков Лангерганса – дефицит глюкагона), заболевания желез внутренней секреции (болезнь Аддисона, адреногенитальный синдром, гипопитуитаризм, снижение функции щитовидной железы), у недоношенных детей, у детей, рожденных от матерей с сахарным диабетом, передозировка инсулина и сахароснижающих препаратов, тяжелые болезни печени, ферментопатии (болезнь Гирке, галактоземия, нарушенная толерантность к фруктозе), нарушения питания (длительное голодание), отравления (алкоголь, мышьяк, хлороформ, салицилаты, антигистаминные препараты), интенсивная физическая нагрузка, лихорадочные состояния, прием лекарственных препаратов (анаболические стероиды, пропранолол, амфетамин).
Фруктозамин
Показания к назначению анализа: краткосрочный контроль за качеством лечения больных сахарным диабетом, обследование беременных женщин (при подозрении или риске скрытого диабета).
NB! В отличие от гликозилированного гемоглобина (см.), уровень фруктозамина отражает степень постоянного или временного повышения уровня глюкозы не за 2–3 месяца, а за 1–3 недели, предшествующие исследованию.
NB! При оценке результатов исследования фруктозамина как критерия компенсации сахарного диабета считают, что при содержании его в крови от 285 до 320 мкмоль/л компенсация удовлетворительная, выше 320 мкмоль/л наступает декомпенсация.
Норма:
• взрослые – 15–285 мкмоль/л;
• дети – до 270,75 мкмоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – сахарный диабет и другие состояния с нарушенной толерантностью к глюкозе, почечная недостаточность, снижение функции щитовидной железы, миелома, острые воспалительные заболевания, прием лекарственных препаратов (аскорбиновая кислота, гепарин, L-метилдопа), высокие показатели билирубина (см. далее) и триглицеридов (см.);
• снижение концентрации – нефротический синдром, диабетическая нефропатия, повышение функции щитовидной железы, прием витамина B6.
Пигменты
Билирубин общий/ Билирубин прямой
Показания к назначению анализа: заболевания печени (вирусный гепатит, цирроз, опухоль печени и др.), гемолитическая анемия, признаки появления желтухи (желтуха появляется, когда содержание билирубина в крови превышает 43 мкмоль/л).
• Билирубин прямой (связанный, конъюгированный) – показатель патологии печени. Основные показания к применению анализа: дифференциальная диагностика желтух;
• Билирубин непрямой (свободный, несвязанный) – показатель патологии печени. Основные показания к применению анализа: диагностика желтух, гемолитические анемии. Билирубин непрямой определяется как разница при определении билирубина общего и билирубина прямого.
Подготовка к исследованию: взрослые пациенты должны воздержаться от еды в течение 4 ч до исследования (разрешается пить воду). У новорожденных ограничений в диете и режиме питания не требуется.
Общий билирубин крови представлен двумя компонентами: непрямым (свободным) и прямым (связанным).
Норма:
• новорожденные до 1 суток – менее 34 мкмоль/л;
• новорожденные от 1 до 2 дней 24 – 149 мкмоль/л;
• новорожденные от 3 до 5 дней 26 – 205 мкмоль/л;
• от 5 дней до 60 лет 5 – 21 мкмоль/л;
• от 60 до 90 лет 3 – 19 мкмоль/л;
• старше 90 лет 3 – 15 мкмоль/л.
Прямой (связанный) билирубин до 3,4 мкмоль/л.
Непрямой (свободный) билирубин до 19 мкмоль/л.
NB! Увеличение уровня билирубина в крови сопровождается желтушным окрашиванием кожи и слизистых оболочек – желтухой. Принято различать легкую форму желтухи (при концентрации билирубина в крови до 86 мкмоль/л), среднетяжелую (87–159 мкмоль/л), тяжелую (более 160 мкмоль/л).
Причины изменения нормальных показателей:
• повышение концентрации:
– в основном за счет увеличения непрямого билирубина – желтухи надпеченочные – анемии различного происхождения, обширные кровоизлияния;
– за счет увеличения прямого и непрямого билирубина – желтухи печеночные (паренхиматозные) – повреждение печеночных клеток любого происхождения, дистрофия печени, цирроз печени, рак печени, токсические поражения клеток печени;
– за счет увеличения прямого и непрямого билирубина при механическом препятствии оттоку желчи из-за закупорки общего желчного протока – механические (обтурационые, подпеченочные) желтухи – калькулезный холецистит, закупорка желчных протоков, опухоли поджелудочной железы;
– за счет воздействия других факторов – гемолиз, избыток жиров в крови, прием препаратов (холестатические препараты, L-метилдопа);
– при врожденном нарушении обмена билирубина – синдром Жильбера, синдром Криглера-Найяра, синдром Дубина-Джонсона, синдром Ротора, болезнь Вильсона-Коновалова;
• снижение концентрации билирубина в крови диагностического значения не имеет.
Низкомолекулярные азотистые вещества
Креатинин
Показания к назначению анализа: исследования функции почек, заболевания скелетных мышц.
Норма:
• плод (кровь из пуповины) – 53–106 мкмоль/л;
• новорожденные – от 1 до 4 дней 27–88 мкмоль/л;
• дети до 1 года – 18–35 мкмоль/л;
• дети от 1 года до 10 лет – 27–62 мкмоль/л;
• подростки от 10 до 18 лет – 44–88 мкмоль/л;
• мужчины от 18 до 60 лет – 80–115 мкмоль/л;
• женщины от 18 до 60 лет – 53–97 мкмоль/л;
• мужчины от 60 до 90 лет – 71–115 мкмоль/л;
• женщины от 60 до 90 лет – 53–106 мкмоль/л;
• мужчины старше 90 лет – 88–150 мкмоль/л;
• женщины старше 90 лет – 53–115 мкмоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – нарушение функции почек при острых и хронических заболеваниях почек любого происхождения, чрезмерные физические нагрузки, массивное разрушение мышечной ткани (краш-синдром и синдром длительного сдавления), избыточное потребление мясных продуктов, ожоги, дегидратация, заболевания желез внутренней секреции (акромегалия, гигантизм, повышенная функция щитовидной железы), лучевая болезнь, сердечная недостаточность;
– ложное повышение показателей креатинина в крови возможно при избыточной мышечной массе у некоторых атлетов, при увеличении концентрации в крови некоторых продуктов обмена (глюкоза, фруктоза, кетоновые тела, мочевина), при приеме некоторых лекарственных препаратов (аскорбиновая кислота, леводопа, цефазолин, цефаклор, резерпин, нитрофуразон, ибупрофен), прием препаратов с нефротоксической активностью (соединения ртути, сульфаниламиды, тиазидные мочегонные, барбитураты, салицилаты, андрогены, тетрациклин, циметидин, антибиотики из группы аминогликозидов);
• снижение концентрации (в целом уменьшение содержания креатинина в крови диагностического значения не имеет) – голодание, снижение мышечной массы, беременность в 1-м и 2-м триместре, малое употребление мясных продуктов (вегетарианцы), атрофия мышц;
– ложное понижение результатов анализа может произойти при приеме кортикостероидов.
Мочевая кислота
Показания к назначению анализа: подагра, оценка функции почек, онкологические заболевания (лейкозы).
Особенности подготовки к сдаче анализа: пациент должен воздержаться от приема пищи в течение 8 часов до исследования.
Норма:
• дети до12 лет – 119–327 мкмоль/л;
• мужчины от 12 до 60 лет – 262–452 мкмоль/л;
• женщины от 12 до 60 лет – 137–393 мкмоль/л;
• мужчины от 60 до 90 лет – 250–476 мкмоль/л;
• женщины от 60 до 90 лет – 208–434 мкмоль/л;
• мужчины старше 90 лет – 208–494 мкмоль/л;
• женщины старше 90 лет – 131–458 мкмоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – подагра, почечная недостаточность, недоедание, тяжелая физическая работа, диета, богатая пуринами, синдром Леша-Нихана, лейкозы, миеломная болезнь, лимфома, онкологические заболевания;
– ложное повышение на фоне приема лекарственных препаратов (этамбутол, тиазидные мочегонные, аспирин[5] в малых дозах, аскорбиновая кислота, винкристин, леводопа, пиразинамид), а также при стрессе, голодании, злоупотреблении алкоголем;
• снижение концентрации – гепатоцеребральная дистрофия (болезнь Вильсона-Коновалова), диета, бедная пуринами, лимфогранулематоз (болезнь Ходжкина), синдром Фанкони.
Мочевина
Мочевина крови – показатель функции почек и печени, отражает состояние белкового обмена.
Показания к назначению анализа: острые и хронические заболевания почек, сердечная недостаточность, заболевания печени.
Норма:
• плод (кровь из пуповины) – 7,5–14,3 ммоль/л;
• недоношенные детидо 1 недели – 1,1–8,9 ммоль/л;
• недоношенные дети до 1 года – 1,4–6,8 ммоль/л;
• дети до 18 лет – 1,8–6,4 ммоль/л;
• взрослые от 18 до 60 лет – 2,1–7,1 ммоль/л;
• взрослые от 60 до 90 лет – 2,9–8,2 ммоль/л;
• взрослые старше 90 лет – 3,6–11,1 ммоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – снижение функции почек, острые и хронические заболевания почек, шок, длительное голодание, закупорка мочевых путей, диета с высоким содержанием белка, потеря жидкости (понос, рвота);
• снижение концентрации – диета с низким содержанием белка и высоким содержанием углеводов, повышенная утилизация белка для синтеза (в поздние сроки беременности, у детей в возрасте до 1 года, при акромегалии), нарушение синтеза мочевины при тяжелых заболеваниях печени.
Остаточный азот
Остаточный азот – это азот соединений, остающихся в крови после осаждения белков.
Норма: 14,3–28,6 ммоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – острая почечная недостаточность, хроническая почечная недостаточность, тяжелая сердечная недостаточность, тяжелые инфекции, сниженная функция надпочечников;
• снижение концентрации – печеночная недостаточность.
Неорганические вещества и витамины
Витамин B 12
Витамин B12 (цианкобаламин, кобаламин, cobalamin) – витамин, необходимый для нормального кроветворения (образования и созревания эритроцитов).
Показания к назначению анализа: дифференциальная диагностика анемий, хронические воспалительные заболевания и анатомические пороки тонкой кишки, атрофический гастрит, диагностика врожденных форм дефицита витамина В12, контроль состояния при строгой вегетарианской диете.
Норма: 208–963,5 пг/мл[6].
Причины изменения нормальных показателей:
• повышение концентрации – заболевания печени (острый и хронический гепатит, цирроз печени, печеночная кома, метастазы злокачественных опухолей в печень), лейкозы, повышенный уровень транскобаламина (несмотря на возможное истощение запасов витамина в печени), хроническая почечная недостаточность;
• снижение концентрации:
• недостаточное поступление витамина В12 в организм: строгая вегетарианская диета, низкое содержание витамина в женском молоке (причина анемии у младенцев), алкоголизм;
• нарушение всасывания кобаламинов: синдром мальабсорбции (целиакия, спру), удаление различных участков желудочно-кишечного тракта (желудка, тонкой кишки), хронические воспалительные заболевания и анатомические пороки тонкой кишки, атрофический гастрит, паразитарные заболевания (особенно поражение широким лентецом – дифиллоботриоз), болезнь Аддисона – Бирмера, болезнь Альцгеймера;
– врожденные нарушения метаболизма кобаламинов: оротовая и метилмалоновая ацидурия, дефицит транскобаламина, синдром Иммерслунда-Гресбека (врожденное нарушение транспорта витамина В12 через кишечную стенку).
Витамин D
Витамин D (25-OH vitamin D, 25(OH)D, 25-hydroxycalciferol) – показатель, отражающий статус витамина D в организме, 25-OH витамин D – основной метаболит витамина D, присутствующий в крови.
Уровень витамина D может изменяться:
• в зависимости от возраста (у пожилых людей чаще наблюдается снижение уровня),
• сезона (выше в конце лета, ниже зимой),
• характера принимаемой пищи,
• этнической и географической популяции,
• наблюдается снижение содержания в крови витамина D при беременности.
Помимо известной роли витамина D в кальциевом обмене, в исследованиях последних лет продемонстрировано, что достаточное количество витамина D связано со снижением риска развития ряда онкологических заболеваний, сахарного диабета, рассеянного склероза, сердечно-сосудистых заболеваний, туберкулеза.
Показания к назначению анализа: в комплексе исследований для диагностики нарушений кальциевого обмена, связанных с рахитом, беременностью, нарушениями питания и пищеварения, остеопорозом.
Норма:
• 30–100 нг/мл[7] – физиологическая норма;
• 10–30 нг/мл – недостаток;
• 0–10 нг/мл – дефицит;
• менее 100 нг/мл – возможная токсичность (пациенты с гипопаратиреозом, получающие физиологические дозы витамина D, могут иметь значительно повышенные концентрации 25(OH) D – порядка 1250 нг/мл).
Причины изменения нормальных показателей:
• повышение концентрации – отравление витамином D (пища с избытком витамина D), интенсивное солнечное облучение, прием этидроновой кислоты (Плеостат, Pleostat, Etidronic acid) – перорально(!);
• снижение концентрации – нарушения питания, синдром мальабсорбции, стеаторея, цирроз, размягчение костей (остеомаляция), связанное с применением противосудорожных средств, тиреотоксикоз, воспалительные заболевания кишечника, болезнь Альцгеймера, рахит, хроническая почечная недостаточность (0,5–1,5 нг/мл), гипопаратиреоидизм (менее 3 нг/мл), первичный гиперпаратиреоидизм (2,5–11,0 нг/мл);
– прием лекарственных препаратов: гидроксид алюминия, холестирамин, холестипол, этидроновая кислота (Плеостат, Pleostat, Etidronic acid) – внутривенно(!) , глюкокортикоиды, изониазид, минеральное масло, рифампин.
Железо
Норма:
• мужчины – 10,7–30,4 мкмоль/л;
• женщины – 9–23,3 мкмоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – анемии (апластические и гемолитические), поражения печени, передозировка препаратов железа, талассемия, прием эстрогенов и пероральных контрацептивов;
• снижение концентрации – анемия вследствие недостаточного поступления железа, цирроз печени, кровотечения, дефицит аскорбиновой кислоты, беременность, прием лекарственных препаратов (аспарагиназа, хлорамфеникол, кортикотропин, кортизон, тестостерон).
Калий
Показания к назначению анализа: сердечно-сосудистые заболевания (аритмии, гипертония), нарушения функции почек, контроль при лечении мочегонными препаратами и сердечными гликозидами, в оценке кислотно-щелочного равновесия.
Норма:
• новорожденные – 3,7–5,9 ммоль/л;
• дети грудные – 4,1–5,3 ммоль/л;
• дети до 14 лет – 3,4–4,7 ммоль/л;
• взрослые – 3,5–5,1 ммоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – повышенное поступление калия (обычно в ходе терапии), перераспределение калия в теле (гемолиз, массивное повреждение тканей, тяжелое острое голодание, судорожная активность, периодический паралич), снижение выведения калия почками (все виды почечной недостаточности, болезнь Аддисона, шок, гемодиализ):
• повышение концентрации под воздействием лекарственных препаратов: адреналин, амилорид, аминокапроновая кислота, аргинин, аскорбиновая кислота (высокие дозы), ?-адреноблокаторы (редко), гепарин, гистамин (в/в), дигоксин, заменители соли, изониазид, прокаинамид, леводопа, маннитол, метициллин, нестероидные противовоспалительные препараты, пенициллин (калиевая соль), циклофосфамид, винкристин, спиронолактон, сукцинилхолин, тетрациклин, триамтерен, троетамин, фенформин, фоскарнет натрий, цефалоридин, циклоспорин;
• повышение концентрации при заборе пробы: многократное сжатие руки в кулак перед венепункцией, промедление при взятии крови после наложения жгута на руку;
• снижение концентрации – снижение поступления калия (голодание, отсутствие достаточного количества калия в пище), потеря организмом калия (рвота, понос, нарушения образования мочи, синдром Фанкони, синдром Кушинга, синдром Бартера), введение адренокортикотропного гормона (АКТГ), кортизола, тестостерона, периодический паралич, булимия;
– снижение концентрации под воздействием лекарственных препаратов: азлоциллин, альбутерол, аминогликозиды, аминосалициловая кислота (редко), аминосалицилат, амфотерицин, ангидрид декстрозы, аспирин, бикарбонат натрия, бисакодил, глюкагон, глюкоза, диклофенамид, инсулин, капреомицин, карбенициллин, карбеноксолон, клопамид, кортикостероиды, кортикотропин, лакрица, леводопа, мезлоциллин, мочегонные (включая ацетазоламид, буметанид, хлорталидон, этакриновую кислоту, фуросемид, метолазон, хинетазон), нафциллин, пенициллин (натриевая соль), пиперациллин, полимиксин В, сальбутамол, теофиллин, тербуталин, тикарциллин, фенолфталеин, флюконазол, хлористый натрий, холестирамин, цианкобаламин (витамин В12), цисплатин, эдтук, эноксолон.
Кальций
Показания к назначению анализа: нарушения общего кальциевого обмена при различных заболеваниях (почечная недостаточность, нарушение функции щитовидной и паращитовидной желез, дефицит витамина D, гастрит).
Норма:
• новорожденные – 1,05–1,37 ммоль/л;
• дети от 1 года до 16 – 1,29–1,31 ммоль/л;
• взрослые – 1,17–1,29 ммоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – повышенная функция околощитовидных желез, передозировка витамина D, злокачественные опухоли, ацидоз;
• снижение концентрации – атрофический гастрит, дефицит витамина D, массивные поражения скелетных мышц, ожоги, острый панкреатит, почечная недостаточность, сепсис, снижение функции околощитовидных желез.
Натрий
Показания к назначению анализа: заболевания почек, потеря организмом жидкости, контроль при лечении мочегонными препаратами, оценка кислотнощелочного равновесия.
Норма:
• новорожденные – 133–146 ммоль/л;
• дети до 1 года – 139–146 ммоль/л;
• дети – 138–145 ммоль/л;
• взрослые – 136–145 ммоль/л;
• взрослые старше 90 лет – 132–146 ммоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – потеря жидкости при сильной рвоте, поносе, дефицит воды в организме, задержка натрия в почках при синдроме Конна и синдроме Кушинга, избытке кортикостероидов;
– повышение концентрации под воздействием лекарственных препаратов: АКТГ, алкоголь, анаболики, андрогены, карбенициллин, карбеноксолон, клонидин, кортикостероиды, диазоксид, эноксолон, эстрогены, лактулаза, микорайс, метоксифлюран, метилдопа, пероральные контрацептивы, оксифенбутазон, фенилбутазон, резерпин;
• снижение концентрации – недостаточное поступление натрия в организм, острая почечная недостаточность, недостаточность надпочечников (болезнь Аддисона), передозировка мочегонных препаратов, снижение функции щитовидной железы;
– снижение концентрации под воздействием лекарственных препаратов: аминогликозиды, аминоглутемид, аммония хлорид, амфотерицин B, вазопрессин, винбластин, винкристин, галоперидол, гепарин, глюкоза, десмопрессин, индометацин, каптоприл, карбамазепин, карбоплатина, кетоконазол, клофибрат, литий, лоркаинид, миконазол, мочегонные препараты (ацетолазамид, амилорид, хлорэталидон, этакриновая кислота, фуросемид, метозалон, маннитол, квинетазон, спиронолактон, триамтерен, мочевина), нестероидные противовоспалительные препараты (НПВП), окситацин, тиэниловая кислота, толэбутамид, трициклические антидепрессанты (например, амитриптилин), фенотиазины, флуоксетин, хлорпропамид, холестирамин, циклофосфамид, цисплатин.
Хлор
Показания к назначению анализа: наблюдение за кислотно-основным состоянием при различных заболеваниях, обезвоживании, нарушении функции почек и надпочечников.
Норма:
• новорожденные до 30 дней – 98–113 ммоль/л;
• взрослые – 98–107 ммоль/л;
• взрослые старше 90 лет – 98–111 ммоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – дегидратация, интоксикация салицилатами, некоторые случаи первичного гиперпаратиреоза, несахарный диабет, острая почечная недостаточность, повышенная функция коры надпочечников, травма головы, сопровождающаяся стимуляцией или повреждением гипоталамуса;
• снижение концентрации – избыточное потоотделение, длительная рвота, нефрит с потерей солей, криз при болезни Аддисона, метаболический ацидоз, связанный с потерей органических анионов, альдостеронизм, истощение запасов натрия вследствие алкалоза, респираторный ацидоз, потеря солей из ткани мозга после травмы головы, водная интоксикация и другие состояния с увеличением объема внеклеточной жидкости, острая перемежающаяся порфирия, синдром неадекватной секреции антидиуретического гормона (АДГ).
Магний
Показания к назначению анализа: симптомы истощения (слабость, раздражительность), неврологическая патология (судорожные состояния, тремор, гипервозбудимость, тетания), тахикардия, нарушение функции почек.
Особенности подготовки к сдаче анализа: пациента просят воздержаться от употребления солей магния (гидроксид магния, английская соль) в течение, по меньшей мере, 3 дней до исследования.
Норма:
• новорожденные – 0,62–0,91 ммоль/л;
• дети от 5 мес. до 6 лет – 0,70–0,95 ммоль/л;
• дети от 6 до 12 лет – 0,70–0,86 ммоль/л;
• подростки от 12 до 20 лет – 0,70–0,91 ммоль/л;
• взрослые от 20 до 60 лет – 0,66–1,07 ммоль/л;
• взрослые от 60 до 90 лет – 0,66–0,99 ммоль/л;
• взрослые старше 90 лет – 0,70–0,95 ммоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – острая и хроническая почечная недостаточность, надпочечниковая недостаточность, дегидратация;
• снижение концентрации – острый и хронический панкреатит, нехватка магния в пищевом рационе, 2-й и 3-й триместр беременности, увеличение функции околощитовидных желез, дефицит витамина D (рахит у детей, размягчение костей).
Фосфор
Показания к назначению анализа: различные заболевания костей, почек, паращитовидных желез. Рекомендуется совместное определение с кальцием крови.
Норма:
• новорожденные от 0 до 10 суток – 1,45–2,91 ммоль/л;
• дети от 10 суток до 2 лет – 1,45–2,16 ммоль/л;
• дети от 2 лет до 12 лет – 1,45–1,78 ммоль/л;
• взрослые от 12 до 60 лет – 0,87–1,45 ммоль/л;
• взрослые мужчины старше 60 лет – 0,74–1,20 ммоль/л;
• взрослые женщины старше 60 лет – 0,90–1,32 ммоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – почечная недостаточность, токсикозы беременных, заживление переломов (благоприятный признак! ), усиленная мышечная работа, избыточное поступление в организм витамина D, болезнь Аддисона, болезнь Иценко-Кушинга, болезнь Педжета, недостаточность магния (!) ;
• снижение концентрации – спазмофилия, рахит, голодание, истощение, длительное применение препаратов алюминия.
Фолиевая кислота
Фолиевая кислота (Folic Acid) – витамин, необходимый для нормального кроветворения.
Дефицит фолиевой кислоты у беременных является пусковым фактором для развития невынашивания, частичной или полной отслойки плаценты, спонтанного аборта или мертворождения, повышает риск развития у плода врожденных пороков, в частности дефектов нервной трубки, гидроцефалии, анэнцефалии, мозговых грыж и т. п.; увеличивает риск задержки умственного развития ребенка.
Запасы фолиевой кислоты в печени относительно невелики, в связи с чем ее дефицит может развиться в течение 1 мес. после прекращения ее поступления, а анемия – через 4 мес.
Показания к назначению анализа: диагностика и дифференциальная диагностика анемий, диагностика нарушений со стороны крови, вызванных химиотерапией или лучевой терапией.
Норма: 7,2–15,4 нг/мл.
Причины изменения нормальных показателей:
• повышение концентрации – вегетарианская диета, пернициозная анемия (дефицит витамина В12), заболевания дистального отдела тонкой кишки, синдром приводящей петли;
• снижение концентрации:
– недостаточное поступление с пищей или нарушение всасывания: алкоголизм, анорексия, нарушение всасывания при синдроме мальабсорбции, целиакии, спру, энтерите, резекции желудка и кишечника, недостаток фолиевой кислоты в рационе питания:
– прием препаратов, нарушающих всасывание фолиевой кислоты: аспирин, противосудорожные препараты, эстрогены, нитрофураны, пероральные контрацептивы, антациды, холестирамин, сульфасалазин;
– прием антагонистов фолиевой кислоты: триметоприм, метотрексат, азатиоприн, азидотимидин;
– повышенное потребление или потеря при нормальном поступлении с пищей: беременность, лактация; периоды интенсивного роста; пожилой возраст; лихорадка; гемолитические анемии; злокачественные опухоли; гипертиреоз у детей; миелопролиферативные заболевания; сидеробластическая анемия; заболевания печени; хронический гемодиализ.
Алкоголь, психотропные и наркотические вещества
Алкоголь (этанол)
Этанол (этиловый спирт, этиловый алкоголь) – с медицинской точки зрения относится к наркотическим веществам, имеющим в своей основе жировую структуру. Воздействует в наибольшей степени на центральную нервную систему, в первую очередь на кору головного мозга. Вызывает характерное алкогольное возбуждение, затем угнетение головного, спинного и продолговатого мозга.
Эффекты воздействия этанола на мозг зависят от его концентрации в крови:
• эйфория, уменьшение тормозных реакций, релаксации (концентрация менее 0,3–0,5 %),
• возрастающая дезориентация и отсутствие координации (1–3 ‰),
• вероятность развития комы и смерти (свыше 4 %).
Степень дисфункции центральной нервной системы у разных людей может быть различной при одинаковом уровне алкоголя.
Период полувыведения этанола из крови 25 минут (может варьировать в зависимости от индивидуальных особенностей и конкретных условий), время выявления в крови зависит от дозы. После окончания периода всасывания концентрация алкоголя в образующейся моче примерно соответствует содержанию его в сыворотке крови, период выявления зависит от количества принятого алкоголя и индивидуальных условий, времени опорожнения мочевого пузыря (период выявления – в пределах 1 дня).
Показания к назначению анализа: экспертиза опьянения.
Норма: не обнаруживается.
Причины изменения нормальных показателей:
• повышение концентрации – при отсутствии данных о приеме алкоголя – отравления ацетоном, бутанолом, этиленгликолем, изопропанолом, метанолом, пропанолом, пропиленгликолем.
Получение результата анализа «НЕ ОБНАРУЖЕН» означает:
• алкоголь не употреблялся;
• анализ проведен в отдаленные сроки;
• концентрация алкоголя ниже чувствительности метода (примерно менее 0,13 %)
Транквилизаторы (бензодиазепины)
Бензодиазепины представляют большую группу препаратов, использующихся как седативные, снотворные, снимающие тревогу средства, миорелаксанты, противоэпилептические средства, средства, применяемые при лечении от алкогольной зависимости. Возможен немедицинский прием этих препаратов с целью достижения состояния наркотического опьянения.
Скорость их распада и период выведения из крови (и, соответственно, концентрация в моче) могут значительно варьировать в зависимости от индивидуальных особенностей организма и свойств препарата (период полувыведения из крови составляет от 1 до 100 часов).
Показания к назначению анализа: экспертиза наркотического опьянения.
Норма: в норме не обнаруживается.
Причины изменения нормальных показателей:
• повышение концентрации – возможно при приеме следующих препаратов, обладающих сходной химической структурой либо используемых в качестве конкурентов: алпразолам, бромазепам, хлордиазепоксид, клоназепам, диазепам, эстазолам, флюнитразепам, флуразепам, лоразепам, лорметазепам, медазепам, мидазолам гидрохлорид, ниметазепам, нитразепам, норхлордиазепоксид, оксазепам, празепам, темазепам, тризолам, бензотропин, бутирофенон, клотримазол, кокаин, диметакрин, дифенгидрамин, фенопрофен, флурбипрофен, флуфенамовая кислота, флумазенил, гемфиброзил, гидроксизин, индометацин, иприндол, кетопрофен, ловастатин, локсапин, мефенамовая кислота, метадон, метотримепразин, норпропоксифен, орфенадрин, оксапрозин, фендиметразин, фенилбутазон, фенилтолоксамин, пролинтан, сентралин, тенилдиамин, толметин, тразодон, трипеленнамин.
Порог чувствительности: 40 нг/мл.
Снотворные и противосудорожные средства (барбитураты)
Фенобарбитал
Фенобарбитал – самый старый из всех противоэпилептических средств (применяется с 1912 г.). Несмотря на столь длительный стаж, используется и применяется до сих пор – и самостоятельно, и в составе комбинированных препаратов – как седативное и противосудорожное средство. В немедицинских целях используется для достижения состояния наркотического опьянения.
При приеме внутрь медленно всасывается. Пик концентрации наблюдается через 1–2 ч.
Период полувыведения у взрослых – до 4 суток, у младенцев – до 7 суток. Хорошо проникает через плаценту.
Около 50 % препарата экскретируется почками в неизмененном виде.
Показания к назначению анализа: мониторинг терапии у больных эпилепсией, диагностика наркотического опьянения.
Норма: в норме не обнаруживается.
Причины изменения нормальных показателей:
• повышение концентрации – при одновременном приеме вальпроевой кислоты или салицилатов.
Аналитические значения:
• терапевтическая концентрация: 10–30 мкг/мл;
• токсическая концентрация (медлительность, атаксия): 35–80 мкг/мл;
• кома: от 65 до 100 мкг/мл.
Другие барбитураты
Барбитураты являются старейшими из психотропных препаратов и используются как успокоительные, снотворные и противосудорожные средства.
Доступность этих препаратов ограничена, но достаточно часто наблюдаются случаи злоупотребления ими и развития зависимости от приема препарата в целях успокоительного или снотворного эффекта (чаще при приеме таких краткодействующих веществ, как секобарбитал, пентобарбитал или амобарбитал).
Показания к назначению анализа: мониторинг терапии, диагностика состояния наркотического опьянения.
Норма: в норме не обнаруживается.
При получении цифры ниже порога чувствительности результат будет выдан как «НЕ ОБНАРУЖЕНО».
Порог чувствительности – около 60 нг/мл.
Стимуляторы нервной системы
Амфетамины
Амфетамин и метамфетамин – стимуляторы центральной нервной системы. В медицине их используют для лечения тучности, нарколепсии, гипотензии. Применяются обычно перорально или в виде внутривенной инъекции.
Наблюдается немедицинское распространение и злоупотребление этими веществами из-за их психостимулирующего эффекта.
Период полувыведения из крови 12 часов.
Показания к назначению анализа: подозрение на употребление амфетаминов.
Норма: в норме не обнаруживаются.
При получении цифры ниже порога чувствительности результат будет выдан как «НЕ ОБНАРУЖЕНО».
Кокаин
Кокаин – алкалоид естественного происхождения, сильнодействующий стимулятор центральной нервной системы, часто используется как наркотик.
Период полувыведения кокаина из крови составляет 0,5–1,5 часа.
Приблизительный период выявления кокаина в моче (см.) – 6–8 часов, бензоилэкгонина – 2 суток.
Показания к назначению анализа: подозрение на употребление кокаина.
При получении цифры ниже порога чувствительности результат будет выдан как «НЕ ОБНАРУЖЕНО».
Порог чувствительности около 30 нг/мл.
Свертываемость крови (гемостазиограмма)Протромбин
Протромбиновое время – показатель системы свертывания крови.
Показания к назначению анализа: лечение антикоагулянтами непрямого действия.
МНО (международное нормализованное отношение, INR) – показатель, рассчитывающийся при определении протромбинового времени.
Показания к назначению анализа: определение МНО гарантирует возможность сравнения результатов при определении протромбинового времени, обеспечивая точный контроль терапии непрямыми антикоагулянтами. Применять анализ целесообразно с одновременным определением активированного частичного тромбопластинового времени (АЧТВ).
АЧТВ (АПТВ, АРТТ, активированное частичное тромбопластиновое время, каолин-кефалиновое время) – показатель системы свертывания крови.
Показания к назначению анализа: общая оценка системы свертывания крови, ДВС-синдром (синдром диссеминированного внутрисосудистого свертывания), высокий риск образования тромбов, лечение гепарином, диагностика гемофилии.
Норма:
• протромбиновое время – в норме величина протромбинового времени составляет 11–15 секунд:
• новорожденные: дольше на 2–3 сек;
• недоношенные дети: дольше на 3–5 сек, достигают значений взрослых к 3 или 4 дню жизни;
• МНО – 0,8–1,15;
• АЧТВ – в норме фибриновый сгусток образуется в течение 21–35 секунд.
Причины изменения нормальных показателей:
• увеличение протромбинового времени – болезни печени, дефицит витамина К, внутрисосудистое свертывание, наследственный дефицит факторов свертывания – II (протромбин), V, VII, X, снижение уровня фибриногена (уровень фибриногена менее 50 мг/100 мл) или его отсутствие, лечение кумарином, наличие противосвертывающих препаратов в крови;
• уменьшение протромбинового времени – тромбоз, активация фибринолиза, повышение активности фактора VII;
• увеличение МНО – см. увеличение протромбинового времени;
• удлинение АЧТВ – гипокоагуляция, врожденная или приобретенная недостаточность факторов свертывания крови II, V, VIII, IX, X, XI, XII (за исключением факторов VII и XIII), фибринолиз, 2-я и 3-я фазы ДВС-синдрома, лечение препаратами гепарина, тяжелые заболевания печени;
• укорочение АЧТВ – гиперкоагуляция, 1-я фаза ДВС-синдрома, загрязнение пробы тканевым тромбопластином при заборе крови.
Протромбиновый индекс
Протромбиновый индекс (ПТИ) – отношение стандартного протромбинового времени к протромбиновому времени у обследуемого больного, выражается в процентах. В настоящее время многие руководства считают этот показатель устаревшим, вместо него рекомендуется использование МНО (см. «Протромбин»).
Норма – 70–120 %.
Причины изменения нормальных показателей:
• повышение ПТИ – дефицит факторов свертывания, поражения печени, дефицит витамина K, лечение антикоагулянтами, лечение гепарином;
• снижение ПТИ – тромбоз, заболевания печени, повышенная свертываемость крови у женщины в период родов.
Тромбиновое время
Тромбиновое время – показатель системы свертывания крови.
Показания к назначению анализа: общая оценка системы свертывания крови, оценка течения ДВСсиндрома (синдром диссеминированного внутрисосудистого свертывания).
NB! Применять анализ целесообразно совместно с АЧТВ (см. выше) и протромбиновым временем (см. выше).
Норма тромбинового времени – 14–21 секунда (зависит от метода, применяемого в конкретной лаборатории).
Причины изменения нормальных показателей:
• удлинение тромбинового времени – отсутствие или снижение (меньше 0,5 г/л) содержания фибриногена в крови, острый фибринолиз, повышение уровня фибриногена (более 4 г/л), ДВС-синдром, фибринолитическая терапия (использование урокиназы, стрептокиназы), паренхиматозные гепатиты, цирроз печени, лечение гепарином, наличие антитела к тромбину;
• укорочение тромбинового времени – лечение гепарином и ингибиторами полимеризации фибрина, 1-я стадия ДВС-синдрома – выраженное повышение фибриногена в крови.
Фибриноген
Фибриноген – показатель свертывающей системы крови и показатель воспаления.
Показания к назначению анализа: оценка свертывающей системы крови, воспалительные процессы, заболевания сердечно-сосудистой системы.
Норма:
• взрослые – 2,00–4,00 г/л;
• новорожденные – 1,25–3,00 г/л.
Причины изменения нормальных показателей:
• увеличение содержания – воспалительные процессы при заболеваниях почек, перитонит, пневмонии, инфаркт миокарда, системные заболевания соединительной ткани (коллагенозы), острая стадия инфекционных заболеваний, травм, ожогов, хирургических вмешательств, амилоидоз, беременность, менструация, злокачественные опухоли (особенно рак легкого);
• – медицинские факторы, повышающие показатели, – гепарин, пероральные контрацептивы, эстрогены, III триместр беременности, послеоперационный период;
• уменьшение содержания – наследственный дефицит, ДВС-синдром, употребление ряда лекарственных препаратов (например фенобарбитала), состояние после кровотечения, лейкозы, заболевания печени, рак простаты с метастазами, поражение костного мозга (метастазы в костный мозг);
– медицинские факторы, понижающие показатели, – анаболики, андрогены, аспарагиназа, рыбий жир, вальпроевая кислота, ингибиторы полимеризации фибрина, гепарин в высоких концентрациях.
Антитромбин III
Антитромбин – естественный регулятор и контроллер свертывающей системы крови, который препятствует тромбообразованию в кровеносном русле.
Норма: в абсолютных единицах – 210–320 мг/л, но чаще выражается в процентах:
• взрослые – 75–125 % (за 100 % принимается антитромбиновая активность цельной донорской плазмы крови);
• дети до 1 месяца – 40–80 %;
• дети от 1 месяца до 16 лет – 80–120 %.
Причины изменения нормальных показателей:
• увеличение содержания – воспалительные процессы в организме, острый гепатит, недостаток витамина K, лечение анаболическими гормонами;
• уменьшение содержания – врожденный дефицит, ДВС-синдром, тяжелое течение заболеваний печени, ишемическая болезнь сердца, последний триместр беременности, тромбоэмболия, сепсис, лечение гепарином.
D-димер
D-димер – наиболее надежный признак появления тромбов в сосудах разного калибра. С помощью анализа врач может оценить, как проходит процесс образования и распада фибрина, поскольку D-димер в крови образуется лишь при условии, что происходят оба процесса.
Показания к назначению анализа: диагностика тромботических состояний, тромбоза глубоких вен, легочной эмболии, ДВС-синдрома и при осложнениях беременности.
Норма: 250–500 нг/мл.
Причины изменения нормальных показателей:
• увеличение содержания – тромбоз магистральных сосудов, тромбоэмболия, процесс заживления ран, ДВС-синдром, наличие ревматоидного фактора, процесс заживления ран, курение;
• уменьшение содержания – не имеет диагностического значения.
Время кровотечения
Основной показатель состояния свертывающей системы. Оценивается по времени кровотечения из мочки уха после укола иглой или скарификатором.
Норма: 2–4 минуты.
Причины изменения нормальных показателей:
• удлинение времени кровотечения – недостаток тромбоцитов в крови, гемофилия, алкогольные поражения печени, геморрагические лихорадки, нарушение функции тромбоцитов, неправильно подобранная терапия антиагрегантами (курантил и др.) и противосвертывающими препаратами;
• укорочение времени кровотечения – диагностического значения не имеет, чаще всего является следствием технической ошибки при проведении исследования.
Время свертывания
Измеряется от момента контакта крови с чужеродной поверхностью до формирования кровяного сгустка.
Показания к назначению анализа: крайне важен при лечении гепарином и другими прямыми антикоагулянтами для расчета дозы.
Норма: 2–5 минут.
Причины изменения нормальных показателей:
• удлинение времени кровотечения – тяжелое течение инфекционных заболеваний, ожоги, лейкозы, поздние стадии ДВС-синдрома, гемофилия, алкогольные поражения печени, дефицит витамина K, отравление фосфором, системные заболевания соединительной ткани, неправильно подобранная терапия антиагрегантами (курантил и др.) и противосвертывающими препаратами (гепарин и др.),
• укорочение времени кровотечения – последствия кровопотери, микседема, анафилактический шок, ранние стадии ДВС-синдрома.
Иммунологические исследования (Иммунограмма)Определение антител в крови
Дополнительный метод диагностики, позволяющий отличить острое заболевание, его первый эпизод, от обострения хронической инфекции. Чаще всего метод обнаружения антител в крови используется после обнаружения возбудителя методом ПЦР для определения вероятности заражения. Механизм возникновения антител лежит в основе иммунных реакций: в ответ на попадание возбудителя или просто инородного белка в кровь образуются антитела – вещества, которые связываются с ним и стараются вывести из организма.
При первичной инфекции вырабатываются антитела одного класса – т. н. иммуноглобулины М (IgM). Их нахождение в крови говорит о том, что организм болеет, и является показанием для назначения лечения.
Позднее начинают вырабатываться другие антитела – иммуноглобулины G (IgG). Они сохраняются и после излечения, для некоторых инфекций (например краснуха) – на всю жизнь.
Обнаружение в крови иммуноглобулинов G говорит о том, что организм раньше уже встречался с этой инфекцией (именно этим конкретным возбудителем) и выработал против нее иммунитет. Присутствие иммуноглобулинов G – это благоприятный признак, он не требует лечения. Одновременное присутствие обоих классов иммуноглобулинов говорит об обострении хронической инфекции и требует лечения.
NB! Определение у беременных антител в крови к основным возбудителям, вызывающим поражение плода (токсоплазма, краснуха, цитомегаловирус, герпес), называется TORCH-комплекс.
NB! Антитела могут определять в сыворотке крови качественно (т. е. по принципу «есть-нет», «положительно-отрицательно»), количественно (т. е. в результате анализа обозначено количество найденных антител) и полуколичественно – т. е. результат выдается в титрах (максимальное разведение сыворотки, при котором еще обнаруживается положительный результат – например, «1:10»).
Иммуноглобулин A (IgA)
Антитела, являющиеся защитным фактором слизистых оболочек человеческого организма. Входят в состав фракции ?-глобулинов, составляют около 15 % от общего количества иммуноглобулинов сыворотки крови. Содержатся в молоке, слюне, слезной жидкости, секретах слизистых оболочек.
Норма: 0,9–4,5 г/л.
Причины изменения нормальных показателей:
• увеличение содержания – хронические заболевания печени, системная красная волчанка, ревматоидный артрит, миеломная болезнь, гломерулонефрит, алкогольное поражение внутренних органов;
• снижение содержания – физиологическое снижение у детей младше 6 месяцев, цирроз печени, лучевая болезнь, отравления (толуол, бензин, ксилол), применение цитостатиков и иммунодепрессантов.
Иммуноглобулин E (IgE)
В плазме содержится в незначительном количестве, принимает участие в аллергических реакциях и противопаразитарном иммунитете.
Норма: 30–240 мкг/л.
Причины изменения нормальных показателей:
• увеличение содержания – паразиты (аскариды, нематоды, токсоплазма, шистосома, эхинококки, трихинелла, амебы), аллергический ринит, крапивница, сенная лихорадка, аллергические заболевания, бронхиальная астма;
• снижение содержания – атаксия, телеангиоэктазии.
Иммуноглобулин G (IgG)
Входит в состав фракции ?-глобулинов, составляет около 70–75 % от общего количества иммуноглобулинов сыворотки крови. Обеспечивает пассивный иммунитет.
Норма: 7–17 г/л.
Причины изменения нормальных показателей:
• увеличение содержания – аутоиммунные заболевания, ревматизм, системная красная волчанка, ревматоидный артрит, миеломная болезнь, ВИЧ, инфекционный мононуклеоз, острые и хронические инфекционные заболевания;
• снижение содержания – лучевая болезнь, лечение цитостатиками и иммунодепрессантами, отравления (толуол, бензин, ксилол), физиологическое снижение у детей младше 6 месяцев, цирроз печени.
Иммуноглобулин M (IgM)
Входит в состав фракции ?-глобулинов, составляет около 10 % от общего количества иммуноглобулинов сыворотки крови. Первым появляется после введения антигена. К IgM относятся противоинфекционные антитела, антитела групп крови, ревматоидный фактор.
Норма: 0,5–3,5 г/л.
Причины изменения нормальных показателей:
• увеличение содержания – острые грибковые, паразитарные, вирусные и бактериальные инфекции, гепатит и цирроз печени, ревматоидный артрит, системная красная волчанка, кандидоз, системные васкулиты;
• снижение содержания – физиологическое снижение у детей младше 6 месяцев, спленэктомия, лучевая болезнь, лечение иммунодепрессантами и цитостатиками, отравления (толуол, бензин, ксилол).
Аллоиммунные антитела
Антитела к клинически наиболее важным эритроцитарным антигенам, в первую очередь – к резус-фактору.
Показания к назначению анализа: беременность (профилактика резус-конфликта), наблюдение за беременными с отрицательным резус-фактором, невынашивание беременности, гемолитическая болезнь новорожденных, подготовка к переливанию крови.
NB! При обнаружении аллоиммунных антител проводится их полуколичественное определение – т. е. результат выдается в титрах (максимальное разведение сыворотки, при котором еще обнаруживается положительный результат).
Норма: отрицательно.
Результат может выглядеть:
• в случае отрицательного результата – «ОТРИЦАТ.» в графе «результат»;
• в случае положительного результата – «ПОЛОЖИТ.» в графе «результат» плюс дополнительный комментарий, например «Обнаружены аллоиммунные антитела в титре 1:10…»
Антинуклеарный фактор
Показания к назначению анализа: для диагностики аутоиммунных заболеваний, при определении совместно с антителами к ДНК является диагностическим критерием системной красной волчанки.
Норма: отрицательно.
Причины изменения нормальных показателей:
• повышение – системная красная волчанка, хронический гепатит, ревматоидный артрит, волчаночный нефрит, системные васкулиты.
Антистрептолизин-О
Антистрептолизин-О (АСЛО, АСЛ-О, АСТ-О, ASO) – маркёр наличия стрептококковой инфекции в организме, является лабораторным критерием ревматизма.
NB! В период выздоровления показатель снижается по сравнению с острым периодом, поэтому может использоваться для наблюдения за динамикой течения, оценки степени активности ревматического процесса.
Показания к назначению анализа: заболевания стрептококкового происхождения (рожистое воспаление, отиты, скарлатина, гнойно-воспалительные заболевания) и связанные с ними осложнения (ревматизм, гломерулонефрит, миокардит).
Норма:
• 0–7 лет – менее 100 Ед/мл;
• 7–14 лет – 150–250 Ед/мл;
• 14 лет–90 лет – менее 200 Ед/мл.
Причины изменения нормальных показателей:
• повышение концентрации – острый гломерулонефрит, ревматизм (уровень повышен у 85 %), рожистое воспаление, скарлатина, стрептококковые инфекции (ангина, хронический тонзиллит, пиодермия, остеомиелит).
Антиспермальные антитела
Антитела к антигенам сперматозоидов (антиспермальные антитела методом иммуноферментного анализа – ИФА) – дополнительный тест в диагностике иммунологических причин бесплодия у мужчин и женщин. Антиспермальные антитела обнаруживаются также в слизи шейки матки, семенной плазме, на поверхности сперматозоидов. У мужчин лучше определять антиспермальные антитела в сперме.
Показания к назначению анализа: необъяснимое бесплодие супружеской пары при обследовании, отклонения в посткоитальном тесте (см.), изменения спермограммы (см.).
Норма: 0–60 Ед/мл.
Повышение значений: вероятный фактор бесплодия.
NB! Возможно искажение результатов исследования при некоторых патологических состояниях: аутоиммунные заболевания, изменение иммунного статуса и т. д.
NB! Сомнительные (близкие к пороговым) значения: 55–60 Ед/мл. В подобных случаях исследование целесообразно повторить через 2 недели.
MAR-тест
MAR-тест (количественное определение наличия/ отсутствия антиспермальных антител класса А с использованием латексных частиц на поверхности сперматозоидов, Mixed agglutination reaction) – антиспермальные антитела являются иммуноглобулинами типов IgG, IgA и/или IgM. У мужчин они образуются в яичках, их придатках, в семявыносящих протоках и ориентированы против антигенов мембраны разных частей сперматозоида – головки, хвоста, средней части.
Тест определяет отношение (процент) нормальных активно-подвижных сперматозоидов, но покрытых антиспермальными антителами, к общему количеству сперматозоидов. Особенность теста в том, что в стандартной спермограмме такие сперматозоиды расцениваются как совершенно нормальные, но на самом деле они выключены из оплодотворения. По типу исследуемых антител разделяются на MAR IgA и MAR IgG.
Положительный MAR-тест является условным критерием иммунологического бесплодия у мужчин.
NB! По требованиям Всемирной организации здравохранения MAR-тест без спермограммы (см.) не проводится, тест выполняется одновременно с анализом эякулята!
NB! Спермограмма сдается после не менее чем 48-часового и не более 7-дневного полового воздержания. В этот период нельзя принимать алкоголь, лекарственные препараты, посещать баню или сауну, подвергаться воздействию УВЧ. При повторном исследовании желательно устанавливать, по возможности, одинаковые периоды воздержания для снижения колебаний полученного результата.
Показания к назначению анализа: бесплодный брак, предполагаемое иммунологическое бесплодие у мужчин.
Норма: менее 50 %. Повышение значения: высокая вероятность данной причины мужского бесплодия.
NB! Образцы спермы с низким содержанием подвижных сперматозоидов или с неподвижными сперматозоидами не могут быть исследованы. При наличии вышеуказанных показателей спермы проводят исследование сыворотки крови мужчин на наличие антиспермальных антител (ИФА) – см. выше.
Антитела к тиреоглобулину
Антитела к тиреоглобулину (АТ-ТГ, anti-thyroglobulin autoantibodies) – антитела к белку-предшественнику тиреоидных гормонов.
Показания к назначению анализа:
• новорожденные: высокий уровень антител к тиреоглобулину у матери;
• взрослые: хронический тиреоидит Хашимото, диагностика гипотиреоза, зоб, диффузный токсический зоб (болезнь Грейвса).
Норма: титр менее 1:10.
Причины изменения нормальных показателей:
• повышение концентрации – хронический тиреоидит Хашимото, идиопатический гипотиреоз, аутоиммунный тиреоидит, диффузный токсический зоб (болезнь Грейвса), синдром Дауна (слабоположительный результат), синдром Тернера.
Антитела к тиреоидной пероксидазе
Антитела к тиреоидной пероксидазе (АТ-ТПО) – антитела к ферменту клеток щитовидной железы, участвующему в синтезе тиреоидных гормонов, их присутствие – показатель агрессии иммунной системы по отношению к собственному организму. Это наиболее чувствительный тест для обнаружения аутоиммунного заболевания щитовидной железы.
Показания к назначению анализа:
• новорожденные: повышенные показатели гормонов щитовидной железы, высокий уровень АТ-ТПО или болезнь Грейвса у матери;
• взрослые: диагностика нарушений уровня гормонов щитовидной железы, зоб, болезнь Грейвса (диффузный токсический зоб), хронический тиреоидит Хашимото, офтальмопатия: увеличение окологлазных тканей (подозрение на эутиреоидную болезнь Грейвса – при нормальных показателях уровня гормонов щитовидной железы).
Норма: менее 5,6 Ед/мл.
Причины изменения нормальных показателей:
• повышение концентрации – болезнь Грейвса (диффузный токсический зоб), узловой токсический зоб, подострый тиреоидит (де Кревена), послеродовая дисфункция щитовидной железы, хронический тиреоидит Хашимото, аутоиммунный тиреоидит, нетиреоидные аутоиммунные заболевания.
HLA-типирование II класса
HLA антигены (human leucocyte antigens) тканевой совместимости (синоним – major histocompatibility complex, MHC, – главный комплекс тканевой совместимости).
На поверхности практически всех клеток организма представлены молекулы (белки), которые носят название антигенов главного комплекса гистосовместимости (HLA антигены). Они выполняют роль своеобразных «антенн», позволяющих организму распознавать собственные и чужие клетки и при необходимости запускать иммунный ответ, обеспечивающий выработку специфических антител и удаление чужеродного агента из организма.
Синтез белков HLA-системы определяется генами, которые расположены на коротком плече 6-й хромосомы. Выделяют два основных класса генов главного комплекса тканевой совместимости:
• I класс включает гены локусов А, В, С;
• II класс – D-область (сублокусы DR, DP, DQ). HLA антигены I класса представлены на поверхности практически всех клеток организма, в то время как белки тканевой совместимости II класса располагаются на клетках иммунной системы, макрофагах, эпителиальных клетках.
• HLA-фенотип обязательно учитывается при подборе донора для процедуры трансплантации. Благоприятный прогноз пересадки органа выше при наибольшем сходстве донора и реципиента по антигенам тканевой совместимости.
• Доказана взаимосвязь между HLA антигенами и предрасположенностью к ряду заболеваний.
• Сходство супругов по антигенам тканевой совместимости приводит к «похожести» зародыша на организм матери, что становится причиной недостаточной антигенной стимуляции иммунной системы женщины, и необходимые для сохранения беременности реакции не запускаются. Беременность воспринимается как чужеродные клетки – и происходит самопроизвольное прерывание беременности.
• При наследовании HLA антигенов тканевой совместимости ребенок получает по одному гену каждого локуса от обоих родителей, т. е. половина антигенов тканевой совместимости наследуется от матери и половина от отца. Таким образом, ребенок является наполовину чужеродным для организма матери. Эта «чужеродность» является нормальным явлением, запускающим иммунологические реакции, направленные на сохранение беременности. Формируется группа иммунных клеток, вырабатывающих специальные «защитные» (блокирующие) антитела. При нормальном развитии беременности «блокирующие» антитела к отцовским HLA антигенам появляются с самых ранних сроков беременности. Причем самыми ранними являются антитела к антигенам II класса тканевой совместимости.
Показания к назначению анализа: трансплантация органов и тканей, бесплодие и невынашивание беременности, оценка риска сахарного диабета I типа при семейной отягощенности.
NB! Рекомендуется определение HLA-фенотипа супружеским парам с бесплодием и невынашиванием беременности, с неудачными попытками экстракорпорального оплодотворения (ЭКО), а также супругам, находящимся в родственной связи.
NB! HLA-фенотип определяется методом цепной полимеразной реакции (ПЦР). Подробнее о методе ПЦР см. главe «ДНК-диагностика».)
Исследование гормоновГормоны надпочечников
17-гидроксипрогестерон
17-гидроксипрогестерон (оксипрогестерон-17, 17-OH прогестерон, 17-ОП, 17? – гидроксипрогестерон) – гормон коры надпочечников. Вырабатывается в небольших количествах яичниками во время фолликулярной фазы, затем его концентрация возрастает с наступлением лютеиновой фазы и остается постоянной в течение этой фазы.
Если оплодотворения не происходит, уровень гидроксипрогестерона уменьшается, и наоборот, при имплантации оплодотворенной яйцеклетки желтое тело продолжает вырабатывать гидроксипрогестерон, который определяется в крови.
Показания к назначению анализа: оволосение у женщин по мужскому типу (гирсутизм); нарушения цикла и бесплодие у женщин; опухоли надпочечников, нарушение функции надпочечников.
Подготовка к исследованию: у женщин кровь для исследования берут обычно на 3–5 день цикла.
Норма: 0,8–6,0 нмоль/л.
Причины изменения нормальных показателей:
• повышение показателей – врожденная гиперплазия надпочечников, некоторые случаи опухолей надпочечников или яичников;
• снижение показателей – болезнь Аддисона, псевдогермафродитизм у мужчин.
Альдостерон
Альдостерон – гормон коры надпочечников, регулирует водно-солевой обмен. Альдостерон вызывает задержку натрия в почках и выведение калия и воды.
Показания к назначению анализа: дифференциальная диагностика гипертонии, диагностика почечной недостаточности, контроль лечения больных с сердечной недостаточностью.
Норма:
• в плазме – 15–70 нмоль/л;
• в моче – 4,5–17,7 мкг/сут.
NB! Физиологическое повышение наблюдается при избыточном приеме воды, физической нагрузке, бессолевой диете, беременности.
Причины изменения нормальных показателей:
• повышение показателей – синдром Конна, вторичный альдостеронизм (злоупотребление мочегонными, слабительными средствами), гиперплазия надпочечников, сердечная недостаточность, отеки с задержкой натрия, цирроз печени, гепатиты, лечение препаратами калия, артериальная гипертония;
• снижение показателей – болезнь Аддисона, гипокортицизм, сахарный диабет, острая алкогольная интоксикация, эклампсия, избыточное введение растворов глюкозы, синдром Тернера.
Дегидроэпиандростерон-сульфат
Дегидроэпиандростерон-сульфат (ДЭА-С, ДЭА-S04, Dehydroepiandrosterone sulfate) – андрогенный гормон надпочечников.
Показания к назначению анализа:
• адреногенитальный синдром;
• АКТГ-продуцирующие опухоли;
• гипотрофия плода;
• опухоли коры надпочечников;
• привычное невынашивание беременности.
Норма:
Причины изменения нормальных показателей:
• повышение показателей – адреногенитальный синдром, опухоли коры надпочечников, АКТГ-продуцирующие опухоли, болезнь Кушинга (гипоталамо-гипофизарный синдром), фетоплацентарная недостаточность, гирсутизм у женщин (при нормальном показателе заболевание не связано с патологией надпочечников), угроза внутриутробной гибели плода;
• снижение показателей – гипоплазия надпочечников плода (определяется концентрация в крови беременной женщины), внутриутробная инфекция;
– прием лекарственных препаратов – пероральные контрацептивы из группы гестагенов.
Кетостероиды
Кетостероиды (17-кетостероиды, 17-КС) – продукты обмена андрогенов (мужских половых гормонов). У женщин источником практически всех 17-КС, выделяющихся с мочой, является кора надпочечников. У мужчин около 1/3 общего количества 17-КС имеют источником половые железы. Обычно исследуется выделение их с мочой, что позволяет судить об общей функциональной активности коры надпочечников.
Особенности приведения исследования: мочу на анализ собирают в течение 24 часов.
Норма:
В крови: у взрослых 866–4334 нмоль/л (250–1250 мкг/л).
В моче:
• дети от 1 года до 5 лет – менее 2,0 мг/сут;
• дети от 5 до 9 лет – менее 3,0 мг/сут;
• дети от 9 до 12 лет – 1,0–5,0 мг/сут;
• дети от 12 до 14 лет – 1,0–6,0 мг/сут;
• подростки 14–16 лет – 3,0–13,0 мг/сут;
• девушки 14–16 лет – 2,0–8,0 мг/сут;
• мужчины – 10,0–25,0 мг/сут;
• женщины – 7,0–20,0 мг/сут.
Причины изменения нормальных показателей (по анализу мочи):
• повышение показателей – опухоли надпочечников, адреногенитальный синдром, синдром поликистозных яичников (синдром Штейна – Левенталя), опухоли яичка, болезнь Иценко-Кушинга, стресс;
– прием лекарственных препаратов: цефалоспорины, эритромицин, кетопрофен, спиронолактон, дексаметазон, мепробомат, пенициллин;
• снижение показателей – болезнь Аддисона, вторичное недоразвитие половых желез у женщин, снижение функции щитовидной железы, снижение функции гипофиза, общие тяжелые заболевания, нефроз, первичное недоразвитие половых желез у мужчин (синдром Клайнфельтера, кастрация), поражения печени;
– прием лекарственных препаратов: эстрогены, пероральные контрацептивы, пробенецид, фенитоин, пиразинамид, резерпин.
Кортизол
Кортизол (гидрокортизон, Cortisol) – гормон коры надпочечников; наиболее активный из глюкокортикоидных гормонов, играет ключевую роль в защитных реакциях организма на стресс.
NB! Характерен суточный ритм секреции: максимум в утренние часы (6–8 часов), минимум – в вечерние (20–21 час). При беременности наблюдается рост концентрации, в поздние сроки беременности отмечают 2–5-кратное повышение. Может нарушаться суточный ритм выделения этого гормона.
Особенности подготовки к сдаче анализа: накануне исследования необходимо исключить физические нагрузки (спортивные тренировки) и курение. Также необходимо исключить прием лекарственных препаратов: глюкокортикоиды, эстрогены, опиаты, пероральные контрацептивы.
Показания к назначению анализа: аномальная пигментация кожи, артериальная гипертензия, гирсутизм, болезнь Аддисона, болезнь Иценко-Кушинга, мышечная слабость, олигоменорея, остеопороз, преждевременное половое развитие, угри (acne vulgaris) у взрослых.
Норма:
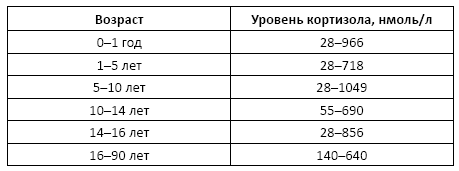
Причины изменения нормальных показателей:
• повышение концентрации – болезнь Иценко-Кушинга, опухоль передней доли гипофиза, опухоль надпочечников, сахарный диабет (и в моче!), ожирение, депрессия, цирроз печени;
• – прием лекарственных препаратов – атропин, АКТГ, вазопрессин, глюкагон, интерфероны, интерлейкин-6, кортикотропин-рилизинг-гормон, кортизон, синтетические глюкокортикоиды, эстрогены, опиаты, пероральные контрацептивы;
• снижение концентрации – адреногенитальный синдром, болезнь Аддисона, врожденная недостаточность коры надпочечников, снижение функции щитовидной железы, цирроз печени, гепатит, резкое снижение веса, состояние после приема глюкокортикоидов;
– прием лекарственных препаратов – барбитураты, беклометазон, клонидин, дексаметазон, дезоксикортикостерон, декстроамфетамин, эфедрин, кетоконазол, леводопа, сульфат магния, мидазолам, метилпреднизолон, морфин, окись азота, препараты лития, триамцинолон (при длительном употреблении).
Гормоны гипофиза
АКТГ
Адренокортикотропный гормон (АКТГ) – гормон передней доли гипофиза, регулирующий синтетические процессы в организме и продукцию гормонов надпочечников.
Норма: в плазме крови – 16,4–32,8 нмоль/л (менее 46 пг/мл)[8].
Причины изменения нормальных показателей:
• повышение показателей – болезнь Аддисона, болезнь Иценко-Кушинга, синдром Нельсона, опухоль или гиперплазия передней доли гипофиза, стрессовые ситуации;
• снижение показателей – вторичная недостаточность надпочечников, опухоли надпочечников.
Лютеинизирующий гормон
Лютеинизирующий гормон (ЛГ, LH) – гормон, регулирующий деятельность половых желез, синтезируется клетками передней доли гипофиза под влиянием рилизинг-факторов, выделяемых гипоталамусом.
Лютеинизирующий гормон у женщин стимулирует синтез эстрогенов; регулирует секрецию прогестерона и формирование желтого тела. Достижение критического уровня ЛГ приводит к овуляции и стимулирует синтез прогестерона в желтом теле.
У мужчин, стимулируя образование глобулина, связывающего половые гормоны (ГСПГ – см.), повышает проницаемость семенных канальцев для тестостерона. Тем самым увеличивается концентрация тестостерона в плазме крови, что способствует созреванию сперматозоидов. В свою очередь, тестостерон повторно сдерживает выделение ЛГ. У мужчин уровень ЛГ увеличивается к 60–65 годам.
NB! Важно соотношение лютеинизирующего гормона к фолликулостимулирующему гормону (см. далее). В норме до установления менструального цикла оно равно 1; после года нормальной менструальной функции – от 1 до 1,5; в периоде от двух лет нормальной менструальной функции и до менопаузы – от 1,5 до 2.
Особенности подготовки к сдаче анализа: рекомендуется проводить на 6–7-й день менструального цикла, если другие сроки не указаны лечащим врачом. За 3 дня до взятия крови необходимо исключить спортивные тренировки и повышенные физические нагрузки, за 1 час до взятия крови – курение. Непосредственно перед забором крови необходимо успокоиться. Взятие крови из вены производится натощак, сидя или лежа.
В диагностически сложных случаях, вследствие периодического характера выделения ФСГ и ЛГ, кровь для определения уровня ЛГ следует брать каждый день в период между 8–18-м днями перед предполагаемой менструацией.
Показания к назначению анализа:
• ановуляция;
• бесплодие;
• гирсутизм;
• дисфункциональные маточные кровотечения;
• задержка роста;
• невынашивание беременности;
• олигоменорея и аменорея;
• половой инфантилизм;
• преждевременное половое развитие и задержка полового развития;
• синдром поликистозных яичников;
• снижение либидо и потенции.
Норма:
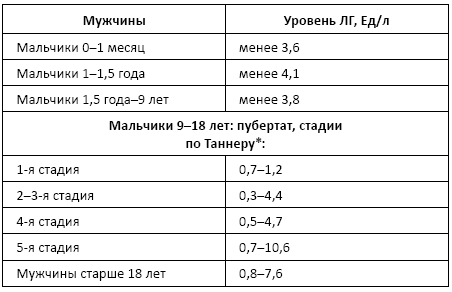
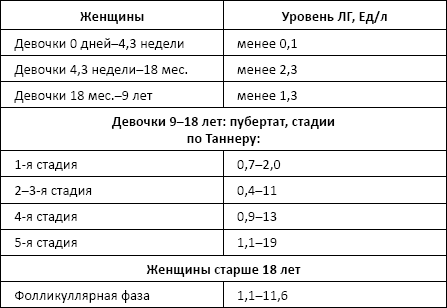
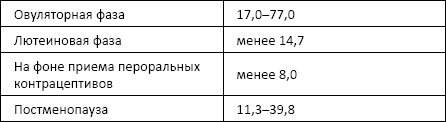
NB! Значения нормы для данного показателя могут отличаться в различных лабораториях в зависимости от используемого метода. В этом случае, обычно, актуальные значения пределов нормы распечатываются на бланке анализа.
Причины изменения нормальных показателей:
• повышение показателей – аденома гипофиза, гипогонадизм (женщины), синдром истощения яичников, синдром поликистозных яичников, эндометриоз, синдром Шершевского-Тернера (генотип 46 X0), тестикулярная феминизация, голодание, спортивные тренировки, почечная недостаточность, атрофия половых желез у мужчин после воспаления яичек вследствие свинки, гонореи, бруцеллеза (редко);
• – прием лекарственных препаратов – бомбезин, бромокриптин, финестерид, гозерелин (в первый месяц лечения), кетоконазол, местранол, налоксон, нилутамид, окскарбазепин, фенитоин, спиронолактон, тамоксифен, тролеандомицин;
• снижение показателей – вторичная аменорея, гиперпролактинемия, гипогонадизм (центральная форма), гипофизарный нанизм, синдром
Шихана, болезнь Симмондса, синдром ДенниМорфана, синдром поликистозных яичников (атипичная форма), недостаточность лютеиновой фазы, ожирение, курение, хирургические вмешательства, стресс;
– прием лекарственных препаратов – анаболики, противосудорожные препараты, карбамазепин, эстрогены, ципротерон, даназол, диэтилстильбестрол, дигоксин, допамин, гозерелин, мегестрол, метандростенолон, норэтиндрон, октреотид, пероральные контрацептивы, фенотиазид, фенитоин, тимозид, правастатин, прогестерон, станозолол, тамоксифен, торимифен, тиоридазин, вальпроевая кислота.
Пролактин
Пролактин (Prolactin) – гормон, стимулирующий секрецию молока.
Вырабатывается в передней доле гипофиза, небольшое количество синтезируется периферическими тканями. При беременности вырабатывается также в эндометрии. Во время беременности пролактин поддерживает существование желтого тела и выработку прогестерона, стимулирует рост и развитие молочных желез и образование молока. Это один из гормонов, способствующих формированию полового поведения. Пролактин регулирует водно-солевой обмен, задерживая выделение воды и натрия почками, стимулирует всасывание кальция. В целом пролактин активирует анаболические процессы в организме. Среди других эффектов можно отметить стимуляцию роста волос. Пролактин оказывает также модулирующее воздействие на иммунную систему.
NB! Суточная секреция пролактина имеет пульсирующий характер. Во время сна его уровень растет. После пробуждения концентрация пролактина резко уменьшается, достигая минимума в поздние утренние часы. После полудня уровень гормона нарастает. В отсутствие стресса суточные колебания уровня находятся в пределах нормальных значений.
Особенности подготовки к сдаче анализа: за 1 день до анализа исключить половые сношения и тепловые воздействия (сауну), за 1 час – курение. Желательно исключить факторы, влияющие на результаты исследований: физическое напряжение (бег, подъем по лестнице), эмоциональное возбуждение.
Показания к назначению анализа: аменорея, олигоменорея, ановуляция, бесплодие, галакторея, гинекомастия (мужчины), гирсутизм, диагностика полового инфантилизма, диагностика хронического воспаления внутренних половых органов, дисфункциональные маточные кровотечения, дифференциальная диагностика истинного перенашивания беременности, мастопатия, нарушение лактации в послеродовом периоде, ожирение, остеопороз, снижение либидо и потенции (мужчины), тяжело протекающий климакс, цикличные боли в молочной железе.
Норма:
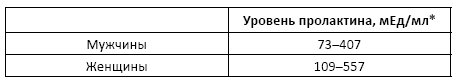
Причины изменения нормальных показателей:
• повышение концентрации – заболевания гипоталамуса; заболевания гипофиза: пролактинома, аденомы гипофиза, синдром «пустого» турецкого седла; пониженная функция щитовидной железы; синдром поликистозных яичников; хроническая почечная недостаточность; цирроз печени; недостаточность коры надпочечников и врожденная дисфункция коры надпочечников; опухоли, продуцирующие эстрогены; повреждения грудной клетки (herpes zoster и пр.); эктопическая секреция гормонов; аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, аутоиммунный тиреоидит, диффузный токсический зоб); гиповитаминоз В6;
– прием лекарственных препаратов – циметидин, ранитидин, нейролептики, молиндон, локсапин, пимозин, карбидопа, эстрогены, лабеталол, метоклопрамид, кальцитонин, даназол, фуросемид, перидол;
• снижение концентрации – синдром Шихана; истинное перенашивание беременности;
– прием лекарственных препаратов – карбамазепин, вальпроевая кислота, леводопа, бромкриптин, каберголин, тергурид, ропинерол, кальцитонин, эстрогены, циклоспорин А, дексаметазон, допамин, апоморфин, метоклопрамид (перорально! ), морфин, нифедипин, рифампицин, секретин, бомбезин, тамоксифен.
Соматотропный гормон
Соматотропный гормон (соматотропин, СТГ, Growth hormone, GH) – гормон роста, стимулирующий рост костей, мышц и органов.
NB! Выделение гормона повышено при физической работе, во время глубокого сна, при гипогликемии, при богатом белками питании. Повышенное выделение СТГ гипофизом в период роста приводит к гигантизму, ау взрослых людей – к акромегалии. Пониженное выделение СТГ в период роста приводит к карликовости. У взрослых людей видимые симптомы пониженной секреции гормона отсутствуют.
NB! Секреция СТГ гипофизом имеет пульсирующий характер с выраженным суточным ритмом. Основное количество СТГ секретируется в ночное время в начале глубокого сна, что особенно выражено в детстве.
Показания к назначению анализа: задержка роста, мышечная слабость, нарушение роста волос, остеопороз, порфирия, склонность к снижению содержания сахара в крови (в том числе при приеме алкоголя), усиленное потоотделение, ускоренные темпы роста.
Норма: Причины изменения нормальных показателей:
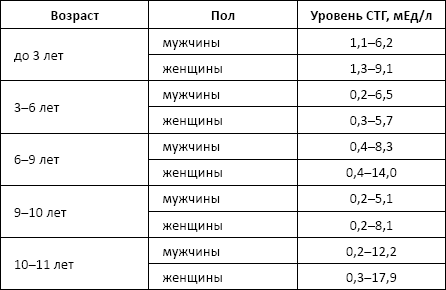
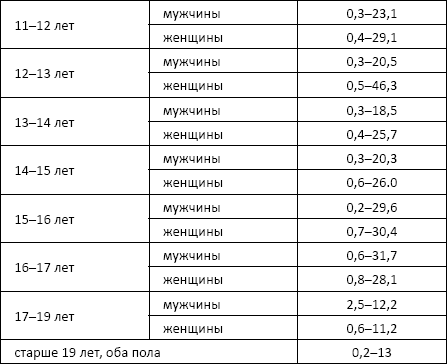
• повышение концентрации – гипофизарный гигантизм; акромегалия; эктопическая секреция (опухоли желудка, островков поджелудочной железы, околощитовидных желез, лёгкого); карликовость Лэрона (дефект рецепторов к СТГ); хроническая почечная недостаточность; некомпенсированный сахарный диабет; гипогликемия; голодание; алкоголизм; постравматические и послеоперационные состояния;
– прием лекарственных препаратов: инсулин, кортикотропин, глюкагон, эстрогены, норадреналин, дофамин, серотонин, ?– адреномиметики (напр. клонидин), ?– адреноблокаторы (пропранолол, атенолол), L-дофа, бромокриптин (у здоровых! ), аргинин, инсулин, витамин РР (внутривенно! ), пероральные контрацептивы;
• снижение концентрации – гипофизарный нанизм; гипопитуитаризм; гиперфункция коры надпочечников (синдром Иценко-Кушинга); недосыпание; лучевая терапия, химиотерапия, хирургические вмешательства; факторы, вызывающие повышение уровня сахара в крови;
– прием лекарственных препаратов: прогестерон, глюкокортикоиды, ?– адреноблокаторы (напр. фентоламин), ?– адреномиметики (изопротеренол, допамин), антагонисты серотониновых рецепторов (метисегрид, ципрогептадин), бромкриптин (при акромегалии), производные фенотиазина, соматостатин, кортикостероиды.
Фолликулостимулирующий гормон
Фолликулостимулирующий гормон (ФСГ, Follicle stimulating hormone, FSH) – гормон гипофиза, влияющий на деятельность половых желез. Стимулятор развития семенных канальцев и сперматогенеза у мужчин и фолликулов у женщин.
NB! Важно соотношение лютеинизирующего гормона (см.) к фолликулостимулирующему гормону.
Особенности подготовки к сдаче анализа: рекомендуется проводить на 6–7-й день менструального цикла, если другие сроки не указаны лечащим врачом. За 3 дня до взятия крови необходимо исключить спортивные тренировки и повышенные физические нагрузки, за 1 час до взятия крови – курение. Непосредственно перед забором крови необходимо успокоиться. Взятие крови из вены производится натощак, сидя или лежа. В диагностически сложных случаях, вследствие периодического характера выделения ФСГ и ЛГ при состояниях, приводящих к понижению выделения этих гормонов, рекомендуется забирать, по крайней мере, три пробы крови не менее чем через 30 минут каждую.
Показания к назначению анализа:
• бесплодие;
• дисфункциональные маточные кровотечения;
• задержка роста;
• контроль эффективности гормонотерапии;
• невынашивание беременности;
• олигоменорея и аменорея;
• преждевременное половое развитие и задержка полового развития;
• синдром поликистозных яичников;
• синдром хронического воспаления внутренних половых органов;
• снижение либидо и потенции;
• эндометриоз.
Норма:
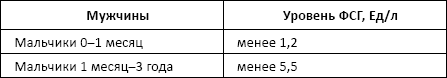


Причины изменения нормальных показателей:
• повышение показателей – первичный гипогонадизм (мужчины и женщины), синдром истощения яичников, базофильная аденома гипофиза, кисты яичников, синдром Свайера (генотип 46, XY – нарушение формирования половых желез), синдром Шершевского-Тернера (генотип 46, X0), тестикулярная феминизация, дисфункциональные маточные кровотечения, курение, воздействие рентгеновских лучей, почечная недостаточность, семинома;
• – прием лекарственных препаратов – рилизинг-гормон, кетоконазол, леводопа, нафарелин, налоксон, нилутамид, окскарбазепин, фенитоин, правастатин (эффект сохраняется и через 6 месяцев после лечения), тамоксифен;
• снижение показателей – вторичная аменорея, гипогонадизм (центральная форма), гипофизарный нанизм, синдром Шихана, болезнь Симмондса, синдром Денни-Морфана, гиперпролактинемия, синдром поликистозных яичников (атипичная форма), голодание, ожирение, хирургические вмешательства, контакт со свинцом;
– прием лекарственных препаратов – анаболики, бузерелин, карбамазепин, даназол, диэтилстильбестрол, гозерелин, мегестрол, пероральные контрацептивы, фенитоин, пимозид, правастатин, станозолол, тамоксифен, торимифен, вальпроевая кислота; бомбезин, бромокриптин, циметидин, кломифен, гонадотропин-рилизинг-гормон, соматотропный гормон.
Исследование функции щитовидной железы
Тиреотропный гормон
Тиреотропный гормон (ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH) – гормон передней доли гипофиза, стимулирующий образование и секрецию гормонов щитовидной железы (трийодтиронин – см. далее, тироксин – см. далее).
Вырабатывается под контролем тиреотропного рилизинг-фактора гипоталамуса, а также соматостатина, биогенных аминов и тиреоидных гормонов.
NB! Для ТТГ характерны суточные колебания секреции: наивысших величин концентрация в крови достигает к 2–4 часам ночи, минимальные значения – обычно в 17–18 часов. Нормальный ритм секреции нарушается при бодрствовании ночью.
NB! Во время беременности концентрация гормона повышается.
NB! С возрастом концентрация ТТГ незначительно повышается, уменьшается количество выбросов гормона в ночное время.
Особенности подготовки к сдаче анализа: накануне исследования необходимо исключить физические нагрузки (спортивные тренировки), алкоголь и курение – не менее чем за 12 часов.
Показания к назначению анализа: аменорея, бесплодие, выявление скрытого гипотиреоза, гиперпролактинемия, депрессия, задержка умственного и полового развития у детей, зоб, снижение температуры тела, импотенция и снижение либидо, исследование при выявленном гипотиреозе (контроль пожизненно 1–2 раза в год), исследование при выявленном диффузном токсическом зобе (контроль 1,5–2 года 1–3 раза в месяц), миопатия, облысение, сердечные аритмии.
Норма:
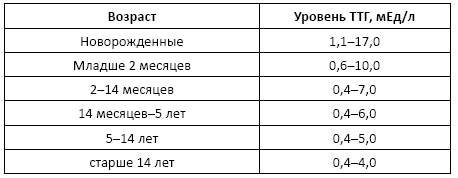
Причины изменения нормальных показателей:
• повышение концентрации – аденома гипофиза (редко); гемодиализ; контакт со свинцом; надпочечниковая недостаточность; опухоль гипофиза; первичное и вторичное снижение функции щитовидной железы; подострый тиреоидит и тиреоидит Хашимото; синдром нерегулируемой секреции ТТГ; тяжелые соматические и психические заболевания; тяжелый гестоз (преэклампсия); чрезмерные физические нагрузки;
– прием лекарственных препаратов: противосудорожные средства (вальпроевая кислота, дифенин, бензеразид, фенитоин), ?– адреноблокаторы (атенолол, метопролол, пропранолол), нейролептики (производные фенотиазина, аминоглютетимид), противорвотные средства (мотилиум, метоклопрамид), рентгеноконтрастные средства, амиодарон, кальцитонин, кломифен, сульфат железа, фуросемид, ловастатин, метимазол (мерказолил), морфин, преднизон, рифампицин;
• снижение концентрации – гипертиреоз беременных и послеродовой некроз гипофиза, голодание, психологический стресс, тиротоксическая аденома, токсический зоб, травма гипофиза;
– прием лекарственных препаратов: анаболики, кортикостероиды, цитостатики, ?– адреномиметики (добутамин, допексамин), допамин, тироксин, трийодтиронин, карбамазепин, соматостатин, октреотид, нифедипин, средства для лечения гиперпролактинемии (метерголин, перибедил, бромкриптин).
Трийодтиронин общий
Трийодтиронин общий (Т3 общий, Total Triiodthyronine, TT3) – гормон щитовидной железы. Вырабатывается клетками щитовидной железы под контролем тиреотропного гормона (см.).
NB! Для трийодтиронина характерны сезонные колебания: максимальный уровень приходится на период с сентября по февраль, минимальный – на летний период.
NB! У мужчин и женщин старше 65 лет наблюдается снижение трийодтиронина в сыворотке и плазме.
NB! Увеличение концентрации трийодтиронина возникает при повышении его связывания в следующих ситуациях: беременность, гепатит, ВИЧ-инфекция, порфирия, гиперэстрогения.
Особенности подготовки к сдаче анализа: за 1 месяц до исследования необходимо исключить прием гормонов щитовидной железы (если нет других назначений лечащего врача). За 2–3 дня до проведения исследования исключается прием изотопов йода и Tехнеция и других препаратов, содержащих йод. Накануне исследования необходимо исключить спортивные тренировки и стрессы. Кровь берется натощак. Непосредственно перед взятием крови пациент должен находиться в состоянии покоя.
Показания к назначению анализа: дифференциальная диагностика заболеваний щитовидной железы.
Норма:
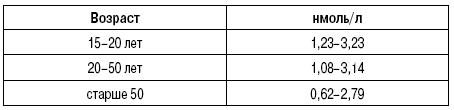
Причины изменения нормальных показателей:
• повышение концентрации – гемодиализ, миеломы с высоким уровнем IgG, нарастание массы тела, нефротический синдром, послеродовая дисфункция щитовидной железы, тиреоидиты, токсический зоб, хориокарцинома, хронические заболевания печени;
• – прием лекарственных препаратов: амиодарон, эстрогены, левотироксин, метадон, пероральные контрацептивы;
• снижение концентрации – надпочечниковая недостаточность, низкобелковая диета, снижение функции щитовидной железы, период выздоровления после тяжелых заболеваний, тяжелая соматическая и психическая патология, хронические заболевания печени.
– прием лекарственных препаратов: антитиреоидные средства (пропилтиоурацил, мерказолил), анаболические стероиды, ?-адреноблокаторы (метопролол, пропранолол, атенолол), глюкокортикоиды (дексаметазон, гидрокортизон), нестероидные противовоспалительные средства, пероральные контрацептивы, гиполипидемические средства (холестипол, холестирамин), рентгеноконтрастные средства, тербуталин.
Трийодтиронин свободный
Трийодтиронин свободный (Т3 свободный, Free Triiodthyronine, FT3) – гормон щитовидной железы, стимулирует обмен и поглощение кислорода тканями, вырабатывается клетками щитовидной железы под контролем тиреотропного гормона (см.). Увеличивает теплопродукцию и потребление кислорода всеми тканями организма, за исключением тканей головного мозга, селезенки и яичек.
NB! Для свободного трийодтиронина характерны сезонные колебания: максимальный уровень приходится на период с сентября по февраль, минимальный – на летний период.
NB! При беременности концентрация свободного трийодтиронина снижается от I к III триместру.
Особенности подготовки к сдаче анализа: за 1 месяц до исследования необходимо исключить прием гормонов щитовидной железы (если нет других назначений лечащего врача). За 2–3 дня до проведения исследования исключается прием изотопов йода и Tс и других препаратов, содержащих йод. Накануне исследования необходимо исключить спортивные тренировки и стрессы. Кровь берется натощак. Непосредственно перед взятием крови пациент должен находиться в состоянии покоя.
Показания к назначению анализа: диагностика заболеваний щитовидной железы.
Норма: 2,6–5,7 пмоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – гемодиализ, миеломы с высоким уровнем IgG, нефротический синдром, послеродовая дисфункция щитовидной железы, тиреоидиты, хориокарцинома, хронические заболевания печени;
• снижение концентрации – надпочечниковая недостаточность, тяжелая соматическая и психическая патология, период выздоровления после тяжелых заболеваний, снижение функции щитовидной железы, диета с низким содержанием белка и низкокалорийная диета, тяжелые физические нагрузки у женщин, потеря массы тела;
– прием лекарственных препаратов: амиодарон, пропранолол (большие дозы), рентгеноконтрастные йодсодержащие вещества.
Тироксин общий
Тироксин общий (Т4 общий, тетрайодтиронин общий, Total Thyroxine, TT4) – гормон щитовидной железы, стимулятор повышения потребления кислорода и тканевого обмена. Вырабатывается клетками щитовидной железы под контролем тиреотропного гормона (см.).
Тироксин, повышая скорость основного обмена, увеличивает теплопродукцию и потребление кислорода всеми тканями организма, за исключением тканей головного мозга, селезенки и яичек, что увеличивает потребность организма в витаминах. Стимулирует ретикулярную формацию и корковые процессы в центральной нервной системе.
Тироксин тормозит секрецию тиреотропного гормона.
NB! В течение дня максимальная концентрация тироксина определяется с 8 до 12 часов, минимальная – с 23 до 3 часов.
NB! В течение года максимальные величины тироксина наблюдаются в период между сентябрем и февралем, минимальные – в летнее время.
NB! Во время беременности концентрация общего тироксина нарастает, достигая максимальных величин в III триместре, что связано с повышением под действием эстрогенов содержания тироксинсвязывающего глобулина (см. далее).
Особенности подготовки к сдаче анализа: за 1 месяц до исследования необходимо исключить прием гормонов щитовидной железы (если нет других назначений лечащего врача).
За 2–3 дня до проведения исследования исключается прием изотопов йода и Tехнеция и других препаратов, содержащих йод. Взятие крови должно проводиться до проведения исследований с использованием рентгеноконтрастных средств. Накануне исследования необходимо исключить спортивные тренировки и стрессы. Кровь берется натощак. Непосредственно перед взятием крови пациент должен находиться в состоянии покоя.
Показания к назначению анализа: зоб, клиническая картина гипотиреоза или тиреотоксикоза.
Норма:
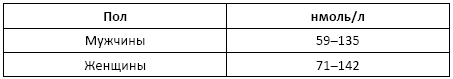
Причины изменения нормальных показателей:
• повышение концентрации – ВИЧ-инфекция, миеломы с высоким уровнем IgG, нефротический синдром, ожирение, порфирия, послеродовая дисфункция щитовидной железы, тиреоиодиты, токсический зоб, хориокарцинома, хронические заболевания печени;
• – прием лекарственных препаратов: амиодарон, рентгеноконтрастные йодсодержащие средства (иопаноевая кислота, тиропаноевая кислота), препараты гормонов щитовидной железы (левотироксин), тиреолиберин, тиротропин, леводопа, синтетические эстрогены (местранол, стильбестрол), опиаты (метадон), пероральные контрацептивы, фенотиазид, простагландины, тамоксифен, пропилтиоурацил, флуороурацил, инсулин;
• снижение концентрации – снижение функции щитовидной железы (синдром Шихана, воспалительные процессы в области гипофиза, врожденный и приобретенный эндемический зоб, аутоиммунный тиреоидит, черепно-мозговые травмы, воспалительные процессы в области гипоталамуса);
– прием лекарственных препаратов: средства для лечения рака молочной железы (аминоглютетимид, тамоксифен), трийодтиронин, антитиреоидные средства (метимазол, пропилтиоурацил), аспарагиназа, кортикотропин, глюкокортикоиды (кортизон, дексаметазон), котримоксазол, противотуберкулезные средства (аминосалициловая кислота, этионамид), противогрибковые препараты (интраконазол, кетоконазол), противосклеротические препараты (холестирамин, ловастатин, клофибрат), нестероидные противовоспалительные средства, пропилтиоурацил, андрогены (станозолол), противосудорожные средства (вальпроевая кислота, фенобарбитал, фенитоин, карбамазепин), фуросемид (большие дозы), соли лития.
Тироксин свободный
Тироксин свободный (Т4 свободный, Free Thyroxine, FT4) – гормон щитовидной железы, важнейший стимулятор синтеза белков. Вырабатывается клетками щитовидной железы под контролем тиреотропного гормона (см.). Повышая скорость основного обмена, увеличивает теплопродукцию и потребление кислорода всеми тканями организма, за исключением тканей головного мозга, селезенки и яичек. Увеличивает потребность организма в витаминах. Стимулирует ретикулярную формацию и корковые процессы в центральной нервной системе.
NB! Повышению уровня свободного тироксина способствуют высокие концентрации билирубина в сыворотке, ожирение, наложение жгута при взятии крови.
NB! В течение дня максимальная концентрация свободного тироксина определяется с 8 до 12 часов, минимальная – с 23 до 3 часов.
NB! В течение года максимальные величины свободного тироксина наблюдаются в период между сентябрем и февралем, минимальные – в летнее время.
NB! У женщин концентрация свободного тироксина ниже, чем у мужчин. Во время беременности концентрация нарастает, достигая максимальных величин в III триместре.
Особенности подготовки к сдаче анализа: за 1 месяц до исследования необходимо исключить прием гормонов щитовидной железы (если нет других назначений лечащего врача). За 2–3 дня до проведения исследования исключается прием изотопов йода и Tс и других препаратов, содержащих йод. Накануне исследования необходимо исключить спортивные тренировки и стрессы. Кровь берется натощак. Непосредственно перед взятием крови пациент должен находиться в состоянии покоя.
Показания к назначению анализа: зоб, клиническая картина гипотиреоза или тиреотоксикоза.
Норма: взрослые 9,0–22,0 пмоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – повышенная функция щитовидной железы, лечение тироксином, тиреотоксикоз;
– прием лекарственных препаратов: амиодарон, левотироксин, пропранолол, пропилтиоурацил, аспирин, даназол, фуросемид, тамоксифен, вальпроевая кислота;
• снижение концентрации – снижение функции щитовидной железы, лечение гипотиреоза трийодтиронином, диета с низким содержанием белка и значительная недостача йода, контакт со свинцом, хирургические вмешательства, резкое снижение массы тела у женщин с ожирением, употребление героина (!) ;
– прием лекарственных препаратов: анаболические стероиды, противосудорожные средства (фенитоин, карбамазепин), передозировка тиреостатиков, клофибрат, препараты лития, метадон, октреотид, пероральные контрацептивы.
Тиреоглобулин
Тиреоглобулин (ТГ, Thyroglobulin, TG) – белок-предшественник гормонов щитовидной железы, используется в качестве опухолевого маркера при контроле лечения злокачественных опухолей щитовидной железы.
NB! Существует проблема межлабораторных различий в результатах определения тиреоглобулина, поэтому контроль лечения следует проводить с использованием одного метода в одной той же лаборатории.
NB! Исследование проводить до процедур сканирования или биопсии щитовидной железы. При контроле лечения – не ранее чем через 6 недель после операции или лечения радиоактивными изотопами йода.
Показания к назначению анализа: в качестве опухолевого маркера для контроля лечения злокачественных опухолей щитовидной железы, для оценки активности тиреоидитов, подтверждение тиреоидита в недавнем прошлом (до 2 лет).
Норма: менее 60 нг/мл.
Причины изменения нормальных
показателей:
• повышение концентрации – опухоли щитовидной железы с высокой функциональной активностью;
• снижение концентрации – повышенный синтез гормонов щитовидной железы, тиреоидит, доброкачественная аденома щитовидной железы.
Тироксинсвязывающий глобулин
Тироксинсвязывающий глобулин (ТСГ) – основной белок сыворотки крови, с которым связывается циркулирующий в ней тироксин (Т4).
Показания к назначению анализа: оценка функционального состояния щитовидной железы и контроль лечения.
Норма: 220–510 нмоль/л.
Причины изменения нормальных показателей:
• повышение концентрации – гепатит, острая перемежающаяся порфирия, генетически обусловленный высокий уровень ТСГ, снижение функции щитовидной железы (в некоторых случаях), беременность;
• – прием лекарственных препаратов: эстрогены, метадон, пероральные контрацептивы, тамоксифен;
• снижение концентрации – тяжелые заболевания, перенесенные операции, стресс, недостаточность белкового питания, нефротический синдром, акромегалия, гипофункция яичников;
– прием лекарственных препаратов: анаболические стероиды, андрогены, аспарагиназа, кортикостероиды, кортикотропин, даназол, фенитоин, пропранолол.
Тест поглощения тиреоидных гормонов
Тест поглощения тиреоидных гормонов – метод оценки функции щитовидной железы.
Показания к назначению анализа: диагностика гипотиреоза и гипертиреоза. Тест чаще назначается одновременно с определением общего тироксина (см.).
Норма: 24–35 %.
Причины изменения нормальных показателей:
• повышение концентрации – снижение функции щитовидной железы, терапия эстрогенами, беременность, инфекционные гепатиты;
• снижение концентрации – акромегалия, гипертиреоз, недостаток белков в рационе, цирроз печени, хронические заболевания почек, терапия андрогенами.
Исследование функции половых желез, способности к зачатию и контроль беременности
Андростандиол глюкуронид
Андростандиол глюкуронид (Androstanediol glucuronide, 3?-diol-G) – показатель активности периферического обмена мужских половых гормонов.
Показания к назначению анализа: проведение исследования полезно в дифференциальной диагностике гирсутизма, особенно в случаях, когда имеются клинические проявления гирсутизма, но концентрация таких важных андрогенов, как тестостерон, свободный тестостерон и дигидротестостерон, находится в пределах нормальных значений.
NB! Определяется у детей в возрасте старше 14 лет.
Норма:
• женщины:
• 14–50 лет – 0,5–5,4 нг/мл;
• старше 50 лет – 0,1–6,0 нг/мл;
• мужчины:
– старше 14 лет – 3,4–22,0 нг/мл.
Причины изменения нормальных показателей:
• повышение показателей – врожденный гирсутизм, гирсутизм, сочетающийся с синдромом поликистозных яичников у женщин, врожденная гиперплазия надпочечников;
• снижение показателей – мужчины с расстройствами действия андрогенов (например, мужской псевдогермафродитизм), прием дексаметазона женщинами, страдающими гирсутизмом.
Андростендион
Андростендион (Androstenedione) – основной предшественник в биосинтезе тестостерона и эстрона – т. е. и мужских и женских половых гормонов. В женском организме главными представителями андрогенов являются тестостерон (см.), андростендион и дегидроэпиандростерон-сульфат (ДГЭА-С).
Андрогены стимулируют рост волос на лобке и в подмышечных впадинах, повышают либидо и оказывают влияние на размер клитора и больших половых губ.
Показания к назначению анализа: используется в комплексе с другими исследованиями при диагностике и контроле состояний с повышенным синтезом мужских половых гормонов.
Норма:
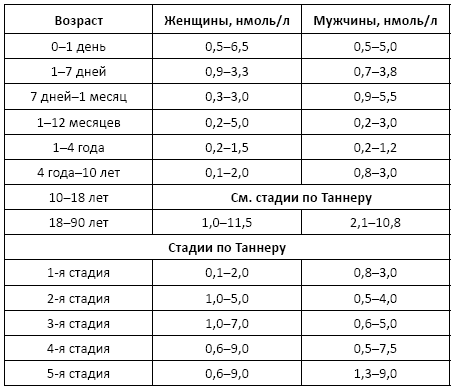
Причины изменения нормальных показателей:
• повышение показателей – синдром поликистозных яичников (в некоторых случаях), гирсутизм (в некоторых случаях), врожденная гиперплазия надпочечников, синдром Кушинга, продукция АКТГ опухолью, гиперплазия или опухоль яичника, остеопороз у женщин;
• снижение показателей – надпочечниковая недостаточность, недостаточность яичников, серповидно-клеточная анемия.
Тестостерон
Тестостерон – основной мужской половой гормон, обусловливающий развитие вторичных половых признаков, половое созревание и нормальную половую функцию. У мужчин основная часть синтезируется в яичке; меньшее количество – клетками сетчатого слоя коры надпочечников и при трансформации из предшественников в периферических тканях. У женщин тестостерон образуется в процессе периферической трансформации, а также при синтезе в клетках внутренней оболочки фолликула яичников и сетчатого слоя коры надпочечников.
Показания к назначению анализа:
• у обоих полов:
• бесплодие;
• облысение;
• угревая сыпь;
• жирная себорея;
• апластическая анемия;
• опухоли надпочечников;
• прием глюкокортикоидов и андрогенсодержащих препаратов;
• у женщин:
• гирсутизм;
• нарушения овуляции и месячного цикла;
• невынашивание беременности;
• синдром поликистозных яичников;
• миома матки;
• эндометриоз;
• новообразования молочной железы;
• гипоплазия матки и молочных желез;
• у мужчин:
– нарушение потенции;
– снижение либидо;
– мужской климакс;
– первичный и вторичный гипогонадизм;
– хронический простатит;
– остеопороз.
Норма:

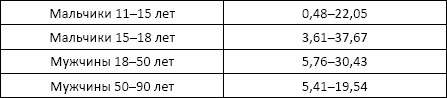
Причины изменения нормальных показателей:
• повышение показателей:
• у обоих полов – болезнь и синдром ИценкоКушинга, прием лекарственных препаратов (даназол, дегидроэпиандростерон, финастерин, флутамид, гонадотропин (у мужчин), гозерелин (в первый месяц лечения), левоноргестрел, мифепристон, моклобемид, нафарелин (мужчины), нилутамид, пероральные контрацептивы (женщины), фенитоин, правастатин (женщины), рифампин, тамоксифен), снижение уровня ГСПГ (глобулин, связывающий половые гормоны), чрезмерные физические нагрузки;
• у женщин – адреногенитальный синдром, вирилизирующая опухоль яичников;
• у мужчин – продуцирующие тестостерон опухоли яичек, хромосомный набор XYY;
• снижение показателей:
• у обоих полов – нарушение продукции гонадотропных гормонов гипофиза, прием глюкокортикоидов, недостаточность надпочечников, гипогонадизм,
• прием лекарственных препаратов: даназол (в низких дозах), бузерин, карбамазепин, циметидин, циклофосфамид, ципротерон, дексаметазон, гозерелин, кетоконазол, леупролид, левоноргестрел, сульфат магния, метандростенолон, метил-преднизолон, метирапон, нафарелин (женщины), нандролон, октреотид, пероральные контрацептивы (женщины), правастатин (мужчины), преднизон, пиридоглютетимид, спиронолактон, станозолол, тетрациклин, тиоридазин), прием легко усваиваемых углеводов, вегетарианство, голодание, алкоголизм, диета с низким содержанием жиров (у женщин);
• у мужчин – хронический простатит, ожирение.
Свободный тестостерон
Свободный тестостерон – биологически активная часть тестостерона крови.
Показания к назначению анализа: дополнительно к определению общего тестостерона в ситуациях, связанных с возможным измерением концентрации ГСПГ (см. далее), – тучность, цирроз, заболевания щитовидной железы; импотенция; болезнь Альцгеймера; терапия антидепрессантами.
Норма:
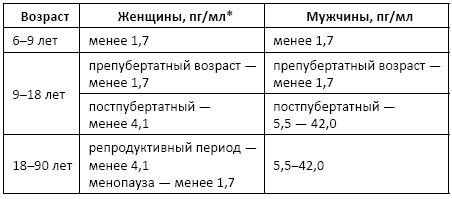
Причины изменения нормальных показателей:
• повышение показателей: гирсутизм; вирилизирующая опухоль надпочечников; синдром поликистозных яичников; резистентность к андрогенам;
• снижение показателей: гипогонадизм; импотенция; болезнь Альцгеймера; терапия антидепрессантами.
Глобулин, связывающий половые гормоны
Глобулин, связывающий половые гормоны (ГСПГ, Sex hormone-binding globulin, секс-стероид-связывающий глобулин, андроген-связывающий глобулин, половой стероид-связывающий глобулин) – белок плазмы крови, участвующий в связывании и транспорте половых гормонов.
Тестостерон циркулирует преимущественно в виде связанного с ГСПГ. Поскольку вариации содержания белков-переносчиков могут влиять на концентрацию тестостерона в циркуляции, содержание ГСПГ обычно определяют в дополнение к измерению общего тестостерона (см.).
Показания к назначению анализа:
• у обоих полов:
• жирная себорея;
• облысение;
• признаки увеличения или снижения уровня мужских половых гормонов при нормальном уровне тестостерона;
• у женщин:
– аменорея;
– ановуляция;
– гирсутизм;
– прогнозирование развития гестоза[9] (ГСПГ снижен);
– синдром поликистозных яичников;
– угревая сыпь;
• у мужчин:
– мужской климакс;
– нарушение потенции;
– снижение либидо;
– хронический простатит.
Норма:
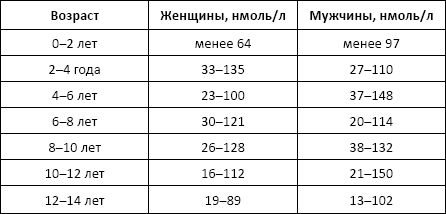

ИСТ (индекс свободного тестостерона) – отношение общего тестостерона к ГСПГ – норма:
• мужчины: 14,8–95 %;
• женщины: 0,8–11 %.
Причины изменения нормальных показателей:
• повышение показателей – конституциональные особенности – повышенный синтез женских половых гормонов; повышенная функция щитовидной железы; гепатит; ВИЧ-инфекция;
• – прием лекарственных препаратов: пероральные контрацептивы (группы эстрогенов), фенитоин;
• снижение показателей – адреногенитальный синдром; акромегалия; болезнь Кушинга; системные заболевания соединительной ткани; повышенный синтез мужских половых гормонов; гиперпролактинемия; сниженная функция щитовидной железы; инсулинорезистентность; нефротический синдром; синдром поликистозных яичников; цирроз печени;
– прием лекарственных препаратов – андрогены, глюкокортикоиды, даназол, соматстатин.
Хорионический гонадотропин человека
Хорионический гонадотропин человека (ХГЧ, ?– ХГЧ) – специфический гормон беременности.
NB! Уровень ?-ХГЧ крови уже на 6–8-й день после зачатия позволяет диагностировать беременность (концентрация ?-ХГЧ в моче, которая определяется «домашними» тестами на беременность, достигает диагностического уровня на 1–2 дня позже, чем в сыворотке крови). Это позволяет диагностировать беременность уже на 1–2-м дне задержки менструации, но, из-за индивидуальных различий в скорости синтеза ХГЧ у женщин, лучше проводить исследование не ранее 3–5-дневной задержки менструации во избежание ложноотрицательных результатов. В случае сомнительных результатов тест следует повторить дважды с интервалом в 2–3 дня.
NB! При определении полноты аборта тест на ХГЧ проводится через 1–2 дня после операции для исключения ложноположительного результата.
Норма:
• взрослые мужчины и небеременные женщины – менее 5 Ед/мл;
• беременные женщины
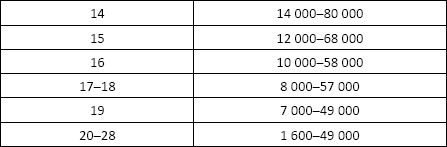
NB! Значения в пределах от 5 до 25 Ед/л не позволяют подтвердить или опровергнуть беременность и требуют повторного исследования через 2 дня.
Причины изменения нормальных показателей:
• повышение показателей:
– мужчины и небеременные женщины (исследование должно быть проведено в течение 4–5 суток после аборта) – новообразования желудочно-кишечного тракта (в т. ч. рак толстого кишечника и прямой кишки); новообразования легких, почек, матки и т. д.; прием препаратов ХГЧ; пузырный занос, рецидив пузырного заноса; семинома; тератома яичка; хорионкарцинома, рецидив хорионкарциномы;
– беременные женщины – многоплодная беременность (уровень показателя возрастает пропорционально числу плодов); несоответствие реального и установленного срока беременности; прием синтетических гестагенов; пролонгированная беременность; ранний токсикоз беременных, гестоз; сахарный диабет у матери; хромосомная патология плода (наиболее часто при синдроме Дауна, множественных пороках развития плода и т. д.);
• снижение показателей:
– беременные женщины – настораживающие изменения показателей – несоответствие сроку беременности, крайне медленное увеличение или отсутствие нарастания концентрации, прогрессирующее снижение концентрации, более чем на 50 % от нормы – внематочная беременность (!) , дородовая гибель плода (во II–III триместрах); истинное перенашивание беременности; неразвивающаяся беременность; угроза прерывания (уровень гормона снижается прогрессивно, более чем на 50 % от нормы); хроническая плацентарная недостаточность;
– ложноотрицательные результаты (при подтвержденной другими методами беременности) – тест проведен слишком рано; внематочная беременность (!) .
NB! Результаты теста как маркера опухолевых процессов следует воспринимать с осторожностью, в обязательном сопоставлении с результатами других видов обследования. Данные ни в коем случае не могут рассматриваться как абсолютное свидетельство наличия или отсутствия заболевания!
Свободная ?-субъединица хорионического гонадотропина человека
Свободная ?-субъединица хорионического гонадотропина человека (свободный ?-ХГЧ, free ?-HCG):
• в пренатальной диагностике – маркер, ис
пользующийся при дородовом контроле I и II триместров беременности для оценки риска трисомии по 21-й хромосоме (синдрома Дауна) и трисомии по 18-й хромосоме (синдром Эдвардса);
• в онкологии маркер трофобластных и тестикулярных опухолей.
Показания к назначению анализа:
• беременность:
– дородовый контроль 1 триместра беременности на выявление хромосомных аномалий плода – в сочетании с определением РАРР-А (см.) на 8–14 неделях беременности;
– дородовый контроль II триместра – в сочетании с АФП (альфа-фетопротеин) (см.) и свободным эстриолом (см.) между 15 и 20 неделями беременности;
– особыми показаниями к исследованию являются возраст женщины старше 35 лет; наличие в семье ребенка (или в анамнезе – плода прерванной беременности) с генетически подтвержденной болезнью Дауна, другими хромосомными болезнями, врожденными пороками развития; наследственные заболевания у ближайших родственников; радиационное облучение или другое вредное воздействие на одного из супругов до зачатия;
• диагностика и контроль трофобластных заболеваний (пузырный занос, хориокарцинома);
• диагностика опухолей половых желез.
Норма:
• взрослые мужчины – менее 0,1 нг/мл;
• небеременные женщины (в т. ч. и после менопаузы) – менее 2,0 нг/мл;
• беременные женщины в I триместре беременности:
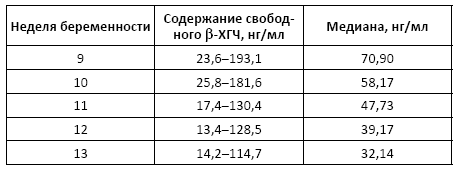
• беременные женщины во II триместре беременности:
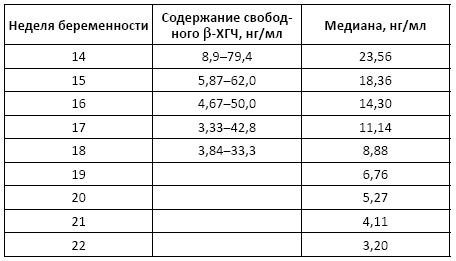
Причины изменения нормальных показателей:
• повышение показателей:
– мужчины: тестикулярные опухоли;
– женщины: хориокарцинома, пузырный занос;
– беременные женщины: увеличенный риск наличия у плода трисомии по 21-й хромосоме (синдром Дауна) – повышение показателей в среднем в 2 раза;
• снижение показателей – беременные женщины – риск наличия у плода трисомии по 18-й хромосоме (синдром Эдвардса).
NB! Результаты теста следует интерпретировать с осторожностью, они не могут рассматриваться как абсолютное свидетельство наличия или отсутствия заболевания!
PAPP-A
Ассоциированный с беременностью протеин-А плазмы (ПАПП-А, PAPP-A, Pregnancy-associated Plasma Protein-A) – в дородовом контроле I и начала II триместра беременности (11–14-я недели) маркер риска развития синдрома Дауна и других хромосомных аномалий плода.
Показания к назначению анализа:
• возраст женщины старше 35 лет;
• наличие в семье ребенка (или в анамнезе – плода прерванной беременности) с болезнью Дауна, другими хромосомными болезнями, врожденными пороками развития;
• наличие в анамнезе двух и более самопроизвольных абортов на ранних сроках беременности;
• наследственные заболевания у ближайших родственников;
• перенесенные в период, предшествующий беременности, бактериальные и вирусные (TORCH) инфекции;
• радиационное облучение или другое вредное воздействие на одного из супругов до зачатия;
• тяжелые осложнения беременности в анамнезе (в целях оценки угрозы выкидыша и остановки развития беременности на малых сроках).
Норма:
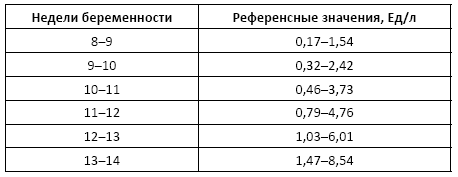
Причины изменения нормальных показателей:
• снижение показателей – обследование в I триместре беременности – повышенный риск хромосомных аномалий плода: синдром Дауна, синдром Эдвардса, синдром Корнелии де Ланге; угроза выкидыша и остановки беременности на малых сроках.
Плацентарный лактоген
Плацентарный лактоген (Human placental lactogen, HPL) – диагностический тест для определения осложнений беременности и состояния плаценты.
Показания к назначению анализа: оценка состояния плаценты и контроль развития беременности (хроническая гипертензия, поздние сроки осложненных беременностей) – рекомендуется в комплексе с определением свободного эстриола (см. далее), диагностика трофобластных заболеваний – пузырного заноса и хорионкарциномы.
Норма:
• мужчины и небеременные женщины – в норме не выявляется;
• беременные женщины (одноплодная беременность):
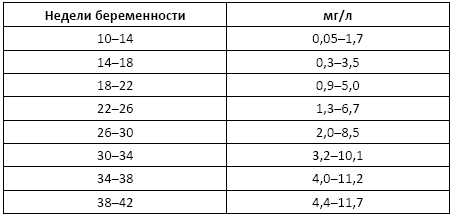
Причины изменения нормальных показателей (у беременных!):
• повышение концентрации – трофобластная опухоль; многоплодная беременность; резусконфликт; большая плацента у женщины, больной сахарным диабетом;
• снижение концентрации – гипертензивная токсемия (снижение показателей предшествует спонтанному аборту); после 30 недель – риск для плода; пузырный занос; хорионкарцинома.
Прогестерон
Прогестерон (Progesterone) – гормон желтого тела яичников, необходимый для осуществления всех этапов беременности. Вне беременности выработка прогестерона начинает возрастать перед овуляцией, достигая максимума в середине лютеиновой фазы и возвращаясь к исходному уровню в конце цикла. Содержание прогестерона в крови беременной женщины увеличивается, повышаясь в 2 раза к 7–8-й неделе, а затем возрастая постепенно до 37–38 недель.
Особенности подготовки к сдаче анализа: забор крови назначается на 22–23-й день менструального цикла, если другие сроки не предписаны лечащим врачом. Взятие крови производится утром натощак. При отсутствии возможности сдачи анализа утром можно выдержать перед забором крови период голодания не менее 6 часов, исключив при утреннем приеме пищи жиры.
Показания к назначению анализа: выявление причин нарушений менструального цикла, выявление причин бесплодия и дисфункциональных маточных кровотечений, оценка состояния плаценты во второй половине беременности, диагностика истинного перенашивания беременности.
Норма:
• мужчины:
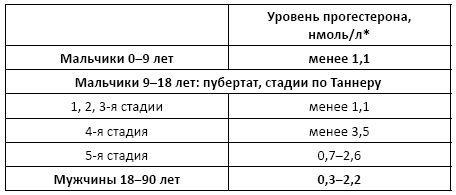
• женщины:
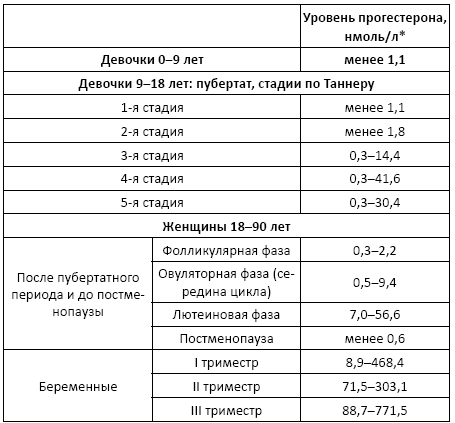
Причины изменения нормальных показателей:
• повышение концентрации – дисфункциональные маточные кровотечения с удлинением лютеиновой фазы; некоторые виды вторичной аменореи; дисфункция фетоплацентарного комплекса; замедленное созревание плаценты; нарушение выведения прогестерона при почечной недостаточности;
– прием лекарственных препаратов: кломифен, кортикотропин, кетоконазол, мифепристон, прогестерон и его синтетические аналоги, тамоксифен, вальпроевая кислота;
• снижение концентрации – ановуляторные дисфункциональные маточные кровотечения (снижение секреции прогестерона во 2-й фазе менструального цикла); хроническое воспаление внутренних половых органов; задержка внутриутробного развития плода (концентрация прогестерона в крови беременной на уровне или несколько меньше нижнего значения недельной нормы на протяжении всей беременности); истинное перенашивание беременности; гиперэстрогения; плацентарная недостаточность; различные формы первичной и вторичной аменореи; угроза прерывания беременности из-за нарушения деятельности желез внутренней секреции;
– прием лекарственных препаратов: ампициллин, карбамазепин, ципротерон, даназол, эпостан, эстриол, гозерелин, леупромид, пероральные контрацептивы, фенитоин, правастатин, простагландин F2.
Свободный эстриол
Свободный эстриол (Е3, Estriol free) – женский половой гормон – главный эстроген беременности.
Определение свободного эстриола входит в так называемый «тройной тест» на аномалии развития плода, который проводится между 15-й и 20-й неделями беременности (см. «Дородовый контроль II триместра»). Кроме свободного эстриола в него входят также альфа-фетопротеин (см.) и хорионический гонадотропин (см.).
Показания к назначению анализа:
• возраст матери старше 35 лет;
• возраст отца старше 45 лет;
• пороки развития у предыдущих детей, семейное носительство хромосомных болезней, радиационное облучение одного из супругов, прием цитостатиков или противоэпилептических препаратов;
• привычное невынашивание беременности, обнаружение при УЗИ кальцинатов в плаценте, гипотрофии плода и др. признаков патологии беременности.
Норма:
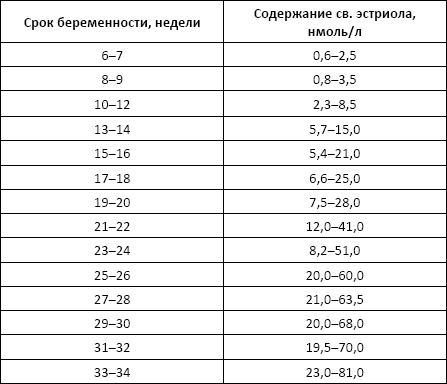
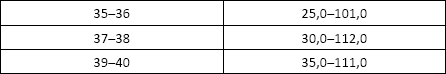
Причины изменения нормальных показателей:
• повышение концентрации – многоплодная беременность; крупный плод; заболевания печени;
• снижение концентрации – анэнцефалия плода; внутриутробная инфекция; гипоплазия надпочечников плода; переношенная беременность; пузырный занос; синдром Дауна; угроза прерывания беременности или преждевременных родов; фетоплацентарная недостаточность;
– прием лекарственных препаратов – глюкокортикоиды, антибиотики.
Эстрадиол
Эстрадиол (E2, Estradiol) – наиболее активный женский половой гормон. У женщин вырабатывается в яичниках, в плаценте и в коре надпочечников под влиянием фолликулостимулирующего гормона (см.), лютеинизирующего гормона (см.) и пролактина (см.).
Особенности подготовки к сдаче анализа: накануне исследования рекомендуется исключить физические нагрузки (спортивные тренировки) и курение. У женщин анализ производится на 6–7-й день менструального цикла, если другие сроки не предписаны лечащим врачом.
Показания к назначению анализа: аменорея и олигоменорея, ановуляция, бактериальный вагиноз, бесплодие, гирсутизм, диагностика нарушений менструального цикла и способности к зачатию у взрослых женщин (в сочетании с определением гонадотропинов!), маточные кровотечения, нарушение полового созревания, остеопороз у женщин, предменструальный синдром, признаки феминизации у мужчин.
Норма:
• дети и подростки:
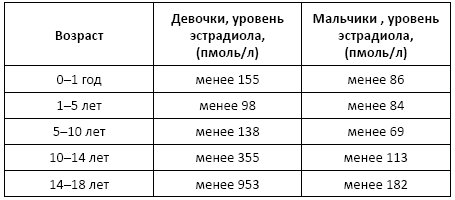
• взрослые:
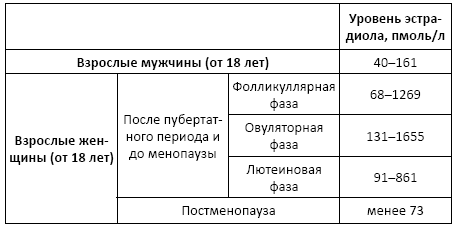
Причины изменения нормальных показателей:
• повышение концентрации – гормонсекретирующая опухоль яичников; гиперэстрогения; цирроз печени; кисты яичников; эстрогенсекретирующая опухоль яичек;
• прием лекарственных препаратов – анаболические стероиды, карбамазепин, циметидин, кломифен (в постменопаузе у женщин) , кетоконазол (у гиперандрогенных женщин), мифепристон (у пациентов с менингиомами) , нафарелин (при подкожном введении при синдроме поликистоза яичников), фенитоин, тамоксифен, тролеандомицин, вальпроевая кислота; пероральные контрацептивы группы эстрогенов;
• снижение концентрации – вирильный синдром; гиперпролактинемия; гипогонадизм; гипофизарный нанизм; интенсивная физическая нагрузка у нетренированных женщин, при значительной потере веса, диете с высоким содержанием углеводов и низким содержанием жиров, у вегетарианцев, у курящих беременных в ранние сроки; недостаточность лютеиновой фазы; синдром Шершевского-Тернера; тестикулярная феминизация; угроза прерывания беременности из-за нарушения функции желез внутренней секреции; хронический простатит; хроническое воспаление внутренних половых органов;
– прием лекарственных препаратов: аминоглютетимид, бузерелин, циметидин, ципротерон, даназол, дексаметазон, эпостан, мегестрол, мифепристон (при выкидыше) , моклобемид, нафарелин, нандролон, октреотид, пероральные контрацептивы, правастатин.
Гормоны поджелудочной железы
Инсулин
Инсулин – основной регулятор обмена углеводов. Две группы гормонов противоположно влияют на концентрацию глюкозы в крови:
• инсулин – единственный гормон, снижающий концентрацию глюкозы в крови;
• глюкагон, гормон роста и адреналин – повышают содержание глюкозы в крови.
Показания к назначению анализа: диагностика сахарного диабета.
Норма: 36–143 пмоль/л.
Причины изменения нормальных показателей:
• повышение показателей – прием пищи, хронические заболевания печени, синдром ИценкоКушинга, ожирение, опухоль, продуцирующая инсулин;
• снижение показателей – сахарный диабет, диабетическая кома, хронический панкреатит, рак поджелудочной железы.
Гормональная регуляция аппетита и жирового обмена
Лептин
Лептин – гормон, который регулирует энергетический обмен и массу тела. Он уменьшает аппетит, повышает расход энергии, изменяет обмен жиров и глюкозы.
Анализ обычно используется в комплексе исследований для разрешения проблемы повышения или снижения веса, а также в исследовательских комплексах, связанных с выявлением факторов риска сердечно-сосудистых заболеваний.
Показания к назначению анализа: диагностика сахарного диабета типа II и ожирения, нарушения репродуктивной функции на фоне сниженного питания и чрезмерных физических нагрузок, подозрение на генетический дефицит лептина (раннее возникновение выраженного ожирения).
Причины изменения нормальных показателей:
• повышение концентрации – ожирение, инсулин-независимый сахарный диабет, нерациональное избыточное питание;
• снижение концентрации – голодание; снижение веса (массы тела); ожирение, связанное с генетическим дефицитом лептина.
Норма:
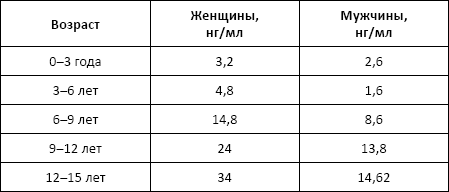
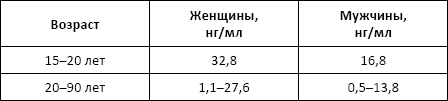
Гормональная регуляция кроветворения
Эритропоэтин
Эритропоэтин – важнейший регулятор кроветворения, гормон, вызывающий повышение продукции эритроцитов (эритропоэза). У взрослого человека он образуется преимущественно в почках, а в эмбриональном периоде практически полностью – в печени плода.
Показания к назначению анализа: диагностика анемий и полицитемий.
Норма: в возрасте от 2 до 90 лет – 5– 30 мЕд/мл.
Причины изменения нормальных показателей:
• повышение концентрации – анемии, вторичная полицитемия (например, гипоксия на больших высотах, хронические обструктивные заболевания легких, легочный фиброз), эритропоэтин-секретирующие опухоли, беременность, поликистоз почек, отторжение почечного трансплантанта, умеренное кровотечение у здорового человека;
• снижение концентрации – анемии при хронических воспалительных, инфекционных, онкологических заболеваниях, первичная (истинная) полицитемия, почечная недостаточность.
Гормональная регуляция функции желудочно-кишечного тракта
Гастрин
Гастрин – основной гормон желудочно-кишечного тракта. Основными физиологическими стимулами образования гастрина служат прием белковой пищи и снижение кислотности желудочного сока.
Особенности подготовки к сдаче анализа: за сутки до взятия крови необходимо исключить прием алкоголя и кофе, за 1 час до взятия крови – курение. При направлении на исследование обсудить с лечащим врачом текущий прием лекарственных препаратов.
Показания к назначению анализа: рецидивирующие язвы желудочно-кишечного тракта, язвы необычной локализации.
Норма: 13–115 мкЕд/мл.
Причины изменения нормальных показателей:
• повышение концентрации – гиперплазия клеток желудочного дна, пернициозная анемия, рак желудка, синдром Золлингера-Эллисона, стеноз привратника желудка, хроническая почечная недостаточность, хронический атрофический гастрит, язва желудка;
• – прием лекарственных препаратов – аминокислоты (перорально), карбонат кальция (перорально), хлорид кальция (внутривенно), катехоламины, циметидин (стимуляция пищей), кофе (кофеин), инсулин, омепразол;
• снижение концентрации – удаление антральной части желудка с ваготомией, снижение функции щитовидной железы;
– лекарственные препараты – атропин (внутримышечно), секретин (у здоровых).
Гормональная регуляция обмена кальция и фосфора
Кальцитонин
Кальцитонин – регулятор метаболизма кальция. В онкологии – маркер опухолевой патологии щитовидной железы.
Особенности подготовки к сдаче анализа: за 3 дня до взятия крови необходимо исключить спортивные тренировки, за сутки – исключить прием алкоголя, за 1 час до взятия крови – курение. Кровь лучше сдавать утром, после ночного периода голодания. Пациент должен находиться в полном покое в течение 30 минут перед взятием крови.
Показания к назначению анализа: диагностика опухолей щитовидной железы, оценка эффективности хирургического лечения и последующий контроль.
Норма:
• мужчины: 0–8,4 пг/мл;
• женщины: 0–5,0 пг/мл.
Причины изменения нормальных показателей:
• повышение концентрации
– значительное повышение – более 100 пг/ мл – медуллярная карцинома, лейкемия, лейкозы;
– умеренное повышение – алкогольный цирроз; беременность; доброкачественные опухоли легких; другие виды опухолей, особенно нейроэндокринной природы; лейкемия; рак щитовидной железы; некоторые случаи рака легких, молочной или поджелудочной желез; панкреатит; пернициозная анемия; синдром Золлингера-Эллисона; тиреоидит; уремия; феохромоцитома; хроническая почечная недостаточность; хронические воспалительные заболевания;
• снижение концентрации – физиологическое снижение с возрастом.
Паратиреоидный гормон
Паратиреоидный гормон (Паратгормон, Паратирин, ПТГ, Parathyroid hormone, PTH) – регулятор обмена кальция и фосфора.
Особенности подготовки к сдаче анализа: за 3 дня до взятия крови необходимо исключить спортивные тренировки, за сутки – исключить прием алкоголя, за 1 час до взятия крови – курение. Кровь лучше сдавать утром, после ночного периода голодания. Пациент должен находиться в полном покое в течение 30 минут перед взятием крови.
Показания к назначению анализа: гиперкальциемия; гипокальциемия; мочекаменная болезнь (рентгено-позитивные камни); остеопороз, кистозные изменения костей, псевдопереломы длинных костей, остеосклероз тел позвонков.
Норма:
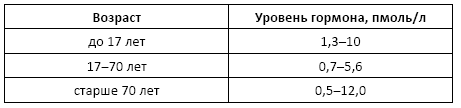
Причины изменения нормальных показателей:
• повышение концентрации – аденома паращитовидных желез, хронические заболевания почек, синдром Золлингера-Эллисона, псевдоподагра, гиперпаратиреоз;
• снижение концентрации – гипопаратиреоз после удаления щитовидной железы, саркоидоз, аутоиммунный тиреоидит, повышенная функция щитовидной железы.
Исследование катехоламинов и биогенных аминов
Адреналин
Адреналин – является медиатором центральной нервной системы и симпатической нервной системы.
Показания к назначению анализа: диагностика феохромоцитомы и дифференциальная диагностика артериальной гипертонии (повышения давления).
Норма:
• в сыворотке крови – 2,0–2,5 нмоль/л;
• в моче – 30,0–80,0 нмоль/сутки.
NB! Стресс, физическая нагрузка, курение повышают уровень адреналина в крови.
Причины изменения нормальных показателей:
• повышение показателей:
– значительное повышение – гипертонический криз, повышение уровня глюкозы в крови, феохромоцитома, нейробластома, ганглионеврома;
– умеренное повышение – артериальная гипертония, феохромоцитома, облитерирующий эндоартериит, повышение уровня глюкозы в крови, острый инфаркт миокарда, приступ стенокардии, прием лекарственных препаратов (кофеин, алкоголь (этанол), теофиллин, резерпин, инсулин, кортизон, АКТГ), маниакально-депрессивный психоз, инфекционные заболевания, длительный болевой синдром;
• снижение показателей – поражение гипоталамуса, синдром Иценко-Кушинга, паркинсонизм, миастения, системные заболевания соединительной ткани, снижение уровня глюкозы в крови, гипертонические кризы диэнцефального происхождения, острые лейкозы, терапия кондилином.
Норадреналин
Показания к назначению анализа: диагностика феохромоцитомы и дифференциальная диагностика артериальной гипертонии (повышения давления).
Норма:
• в сыворотке крови – 0,615–3,239 нмоль/л;
• в моче – 20,0–240,0 нмоль/сутки.
Причины изменения нормальных показателей:
• повышение показателей – феохромоцитома, гипертонический криз, нейробластома, ганглионеврома, снижение уровня глюкозы в крови, острый инфаркт миокарда, лекарственные препараты (инсулин, кортизон, АКТГ), маниакально-депрессивный психоз, длительный болевой синдром;
• снижение показателей – терапия кондилином, паркинсонизм, системные заболевания соединительной ткани, гипертонические кризы диэнцефального происхождения, острые лейкозы.
Дофамин
Является предшественником адреналина. Изменения – см. «Адреналин». Особенности сдачи анализа: исследуется обычно в моче, мочу собирают в течение 24 часов.
Норма:
• в сыворотке крови – менее 30–40 нг /л;
• в моче:
– дети до 1 года – менее 180 мкг/сут,
– дети 1–2 года – менее 239 мкг/сут,
– дети 6–10 лет – менее 314 мкг/сут,
– взрослые – менее 480 мкг/сут (731,1–2937,6 нмоль/сут).
Онкологические маркеры
CA 125
Углеводный антиген 124 (CA 125) – специфический маркер опухоли яичников.
Норма: в сыворотке – 2,6–18 Ед/л.
Причины изменения нормальных показателей:
• значительное повышение – опухоли яичников, доброкачественные опухоли женских половых органов, отдаленные метастазы рака яичников, рак молочной железы или бронхов, опухоли желудочно-кишечного тракта (редко);
• умеренное повышение – цирроз печени, хронический гепатит, хронический панкреатит, эндометриоз, I триместр беременности.
CA 15–3
Углеводный антиген 15–3 (CA 15–3) – специфический маркер опухоли молочной железы.
NB! Определение CA 15–3 в анализах опережает появление симптомов заболевания!
Норма: в сыворотке – 9,2–38 Ед/л.
Причины изменения нормальных показателей:
• значительное повышение – рак молочной железы (в сочетании с РЭА – см.), метастазы рака молочной железы, мастопатия;
• умеренное повышение – цирроз печени, поздние стадии развития рака яичников, рак шейки матки, III триместр беременности.
CA 19–9
Углеводный антиген 19–9 (CA 19–9) – маркер злокачественных опухолей желудочно-кишечного тракта. Не обладает высокой специфичностью, наиболее чувствителен к раку поджелудочной железы (в 82 % случаев), опухолям печени и желчевыводящих путей (в 76 % случаев).
Норма: в сыворотке – 0–37 Ед/мл.
Причины изменения нормальных показателей:
• значительное повышение – рак поджелудочной железы, рак желудка, опухоли толстой кишки, легкого, мочевого пузыря;
• умеренное повышение – застой желчи (холестаз), механическая желтуха, панкреатит (острый и хронический), системные заболевания соединительной ткани.
CA 72–4
Углеводный антиген 72–4 (CA 72–4) – маркер опухолей желудка, яичников и легкого, наиболее чувствителен к опухолям желудка.
Норма: в сыворотке – менее 6,9 Ед/мл.
Причины изменения нормальных показателей:
• повышение – аденокарцинома желудка или толстого кишечника, опухоли яичников, опухоли легких.
Cyfra 21–1
Цитокератина 19 фрагмент (Cyfra 21–1) – наиболее специфичный маркер рака мочевого пузыря, также выделяется при опухолях легких. Особенно информативен при одновременном определении с РЭА.
Норма: в сыворотке – до 3,3 нг/л.
Причины изменения нормальных показателей:
• повышение – рак мочевого пузыря, рак легкого, прогрессирующие неопухолевые заболевания печени, почечная недостаточность.
Альфа-фетопротеин
Альфа-фетопротеин (?– фетопротеин, АФП, alfa-Fetoprotein) – в гинекологии один из основных маркеров состояния плода при мониторинге беременности. В онкологии – маркер первичного рака печени.
Норма:
• взрослые мужчины и небеременные женщины – 0,90–6,67 Ед/мл;
• беременные женщины:
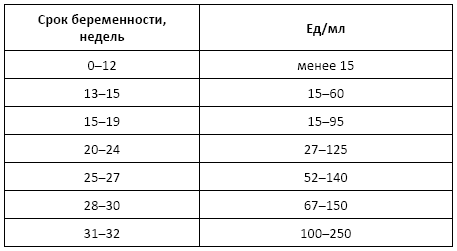
Причины изменения нормальных показателей:
• повышение показателей:
– дородовая диагностика патологии развития плода – открытые дефекты развития нервной трубки (анэнцефалия, spina bifida), пупочная грыжа, атрезия пищевода или двенадцатиперстной кишки, синдром Меккеля (комплекс наследственных аномалий: полии синдактилия, гипоспадия, эписпадия, эктопия мочевого пузыря, кистомы почек, печени, поджелудочной железы), некроз печени плода вследствие вирусной инфекции;
– онкологическая патология (значительное повышение уровня) – первичная опухоль печени (при наличии метастазов чувствительность анализа приближается к 100 %), зародышевые опухоли – тератобластома (не семинома!) яичек и яичников (чувствительность 70–75 %), злокачественные опухоли других локализаций (поджелудочной железы, желудка, толстой кишки, легких) – небольшое повышение уровня;
– соматическая патология (незначительное временное повышение, обычно до 100 Ед/ мл) – хронический гепатит и цирроз печени, алкогольное поражение печени;
• снижение показателей:
– дородовая диагностика патологии развития плода – синдром Дауна – трисомия по 21-й хромосоме (на сроке после 10 недель беременности), синдром Эдвардса – трисомия по 18-й хромосоме, гибель плода, самопроизвольный выкидыш, пузырный занос, неправильно определенный (завышенный) срок беременности;
– онкологическая патология – снижение уровня онкомаркера в крови после удаления опухоли или лечения является благоприятным признаком;
• повторное повышение или недостаточное снижение может свидетельствовать о рецидиве заболевания или наличии метастазов.
ПСА общий
ПСА общий (простатический специфический антиген общий, Prostate-specific antigen total, PSA total) – белок, специфичный для ткани предстательной железы, используемый в качестве опухолевого маркера. Физиологический экскреторный продукт предстательной железы.
Особенности подготовки к сдаче анализа:
анализ следует проводить до или не ранее чем через 6–7 дней после массажа или пальцевого ректального обследования простаты, трансректального УЗИ, биопсии и любых других механических воздействий на простату.
Показания к назначению анализа: контроль за течением диагностированного рака простаты; контроль состояния пациентов с аденомой простаты, в целях как можно более раннего обнаружения рака простаты; профилактическое обследование мужчин старше 50 лет.
NB! Необходимо помнить, что повышение уровня ПСА может наблюдаться до трех недель после биопсии, простатэктомии или массажа простаты. Для исключения ошибок определение общего и свободного (см.) ПСА (с расчетом их соотношения) надо проводить одним методом и из одной пробы крови, желательно – в одной и той же лаборатории.
Норма: общий ПСА 0–4 нг/мл.
Причины изменения нормальных показателей:
• повышение концентрации – аденома предстательной железы (небольшое повышение показателей); воспаление или инфекция в простате; ишемия или инфаркт простаты; рак предстательной железы (около 80 % случаев); хирургическое вмешательство, травма или биопсия предстательной железы, эякуляция накануне исследования.
ПСА свободный
ПСА свободный (простатический специфический антиген свободный, Prostate-specific antigen free, f-PSA) – физиологический продукт предстательной железы.
Содержание общего ПСА в норме увеличивается с возрастом, однако не должно превышать 4 нг/мл. Для уточнения диагноза в случае подозрения на рак простаты производят расчет соотношения свободной и общей фракции ПСА:
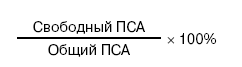
NB! Измерение свободного ПСА и определение соотношения «свободный ПСА/общий ПСА» особенно важно в случае небольшого повышения общего ПСА в пределах от 4,0 до 10,0 нг/мл, в концентрациях, близких к верхней границе референсных значений. При доброкачественной аденоме простаты соотношение свободной фракции и общего ПСА составляет более 15 %.
NB! Нарастающие концентрации ПСА, определяемые в ходе наблюдения за больным, свидетельствуют об опухолевом росте и неэффективности терапии или хирургического вмешательства. Наоборот, понижение величин ПСА, определяемое в ходе наблюдения за больным, свидетельствует о положительном терапевтическом эффекте.
NB! Значение общего ПСА выше 30 нг/мл, как правило, свидетельствует о наличии злокачественного новообразования. У больных с выраженным раком простаты и метастазами отмечена концентрация 1000 нг/мл и выше.
NB! Необходимо помнить, что повышение уровня ПСА может наблюдаться до 3 недель после биопсии, простатэктомии или массажа простаты. Для исключения ошибок определение общего и свободного (см.) ПСА (с расчетом их соотношения) надо проводить одним методом и из одной пробы крови, желательно – в одной и той же лаборатории.
Особенности подготовки к сдаче анализа: анализ следует проводить до или не ранее чем через 6–7 дней после массажа или пальцевого ректального обследования простаты, трансректального УЗИ, биопсии и любых других механических воздействий на простату.
Показания к назначению анализа: контроль над течением диагностированного рака простаты; контроль состояния пациентов с аденомой простаты, в целях как можно более раннего обнаружения рака простаты; профилактическое обследование мужчин старше 50 лет.
Норма: свободный ПСА менее 0,93 нг/мл

Причины изменения нормальных показателей:
• повышение концентрации – аденома предстательной железы (небольшое повышение показателей); воспаление или инфекция в простате; ишемия или инфаркт простаты; рак предстательной железы (около 80 % случаев); хирургическое вмешательство, травма или биопсия предстательной железы, эякуляция накануне исследования.
Раковоэмбриональный антиген
Раковоэмбриональный антиген (РЭА, carcinoembryonic antigen; CEA, antigen CD66E) – неспецифический опухолевый маркер. В сыворотке здоровых взрослых людей, в том числе беременных женщин, практически не выявляется. Но при наличии опухолевого процесса концентрация РЭА в крови значительно повышается.
Показания к назначению анализа: ранняя диагностика опухолей при обследовании групп риска, контроль за течением заболевания, обнаружение ранних рецидивов и контроль эффективности хирургического лечения рака толстого кишечника и прямой кишки, опухолей молочной железы, желудка, легкого.
Норма от 0 до 6,3 нг/мл.
Причины изменения нормальных показателей:
• значительное повышение (показатель 20 нг/мл и выше) – опухоль толстого кишечника и прямой кишки, рак желудка, опухоли легкого, опухоли поджелудочной железы, метастазы в печень и костную ткань, метастазы или опухоли молочной железы, шейки матки, яичников;
• умеренное повышение (уровень РЭА редко выше 10 нг/мл) – цирроз печени, хронический гепатит, хронический панкреатит, язвенный колит, рак толстой кишки, злокачественные опухоли прямой кишки, интенсивное курение, развитие отдаленных метастазов после операции по поводу опухоли.
